- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 医療保険制度 >
- コロナ禍で成立した改正医療法で何が変わるか-医療計画制度の改正、外来医療機能の見直しを中心に
コロナ禍で成立した改正医療法で何が変わるか-医療計画制度の改正、外来医療機能の見直しを中心に

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
1――はじめに~改正医療法で何が変わるか?~
本稿は改正内容のうち、(1)新興感染症への対応を医療計画に追加、(2)病床再編・削減を支援する予算措置の恒久化、(3)外来医療機能の明確化――という3つの点を中心に、改正内容や背景・経緯を簡単に説明する。その上で、別稿2で触れた医師の働き方改革の影響も加味しつつ、医療機関の経営や地域医療の体制、都道府県の実務に及ぼす影響などを考察する。
1 正式には「良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律案」という名称で、医療法や医師法、感染症法、労働基準法など幾つかの法律が一括して提出された。ここでは煩雑さを避けるため、「改正医療法」「医療法改正」と総称する。
2 医師の働き方改革に関しては、2021年6月22日「医師の働き方改革は医療制度にどんな影響を与えるか」を参照。
2――改正医療法の概要
このうち、資料1の1番目に挙がっている医師の働き方改革については、別の拙稿で内容や影響を取り上げたため、以下は筆者の関心事に応じて、改正内容のうち、(1)新興感染症への対応を医療計画に追加、(2)病床再編・削減を支援する予算措置の恒久化、(3)外来医療機能の明確化――という3点について、背景や経緯を考える。
ただ、医師の働き方改革の影響は決して無視できない上、一連の制度改正は相互に複雑に絡み合っている。このため、後半では医師の働き方改革の内容や影響も加味しつつ、制度改正が及ぼすインパクトについて俯瞰を試みる。
3――改正医療法の内容と影響(1)~新興感染症への対応を医療計画に追加~
1番目の新興感染症への対応を医療計画に位置付ける改正については、昨年来の新型コロナウイルスを踏まえて実施された。医療計画とは、各都道府県が6年サイクルで策定する計画であり、5疾病(がん、脳卒中、急性心筋梗塞、糖尿病、精神疾患)と5事業(救急医療、災害時における医療、へき地の医療、周産期医療、小児救急医療を含む小児医療)と在宅医療を計画に位置付けることが義務付けられている。
一方、感染症は専ら感染症法の枠組みで実施されてきたため、医療計画では新興感染症が位置付けられていなかったが、新型コロナウイルスへの対応では医療提供体制の逼迫に伴い、病床確保などが焦点となった。そこで、新興感染症への対応を医療計画に位置付けることで、都道府県を中心とした対応の強化が企図された。
この制度改正については、2024年度の施行が予定されている3。2024年度とは次期医療計画の改定年次であり、ここでは少し議論を俯瞰するため、医療計画の歴史を簡単に振り返ろう。
医療計画は元々、1985年改正の医療法で導入された。当時は「増加する医療費を抑制したい」という点が意識され、病床過剰地域における民間病院の病床について、上限を設定するための計画を各都道府県が5年周期で策定することになった。同様の病床規制については、既に公立・公的病院に導入されていた4が、この改正を通じて民間病院にも規制が掛かった形となった。このため、当時は「民間を含むあらゆる医療資源の整備を法的コントロールに置いたこの改正は、日本の医療供給体制の従来からのあり方に対して大きな変化をもたらす」と理解されていた5。
その後、計画は段階的に拡充され、先に触れた通り、現行制度では5疾病、5事業と在宅医療を計画に位置付けることが定められており、2018年度に始まった現行計画では、医療・介護連携を確保する観点に立ち、市町村が3年周期で作る介護保険事業計画と平仄を合わせるため、見直しのサイクルが5年から6年に変更された。
さらに、この後から詳しく述べる「地域医療構想」も制度上、医療計画の一部を構成しており、2018年度からスタートした現行医療計画に取り込まれた。このほか、医師の偏在を是正する観点に立ち、都道府県が2020年3月までに策定した「医師確保計画」「外来医療計画」についても、医療計画の一部として策定された6。このため、2024年度にスタートする次期医療計画では、従来の5疾病、5事業と在宅医療、地域医療構想に加えて、医師確保計画と外来医療計画の内容、さらに新興感染症への対応も盛り込まれることになる。
なお、制度改正の詳細に関しては、厚生労働省が6月に設置した「第8次医療計画に関する検討会」を中心に、2022年末の取りまとめを目指して議論が進む見通しだ。
3 ただ、施行時期に関して、日本医師会(日医)は「新型コロナは依然として予断を許さないし、新たな感染症がいつ発生するか分からない」として前倒し実施を要請している。2021年5月26日の中川俊男会長による記者会見の発言。『社会保険旬報』No,2822を参照。
4 公立・公的病院に関しては、議員立法による1962年の医療法改正で病床規制が導入されていた。
5 郡司篤晃監修(1987)『保健医療計画ハンドブック』第一法規p15。
6 医師偏在是正については、2020年2~3月の「医師偏在是正に向けた2つの計画はどこまで有効か」(2回シリーズ、リンク先は第1回)を参照。
今後の論点の一つは既存の感染症法に基づく予防計画との整合性である。元々、感染症対策は保健所を中心とする公衆衛生の枠内で実施された7経緯があり、都道府県は発生時の対策や医療提供、患者の移送などを定める「予防計画」を策定している。これに対し、今回の制度改正で医療計画に新興感染症対策が位置付けられたことで、医療計画と予防計画の整合性が問われることになる。
さらに、保健所を所管する市区と、都道府県の関係も論点になる可能性がある。感染症対策を最前線で担っている保健所については、原則として広域自治体である都道府県が設置主体となっているが、政令指定都市、中核市、東京都の特別区は特例的に保健所を所管している。このため、新興感染症対策を医療計画に組み込む上では、感染症対策を担っている保健所を所管する市区と、医療計画・予防計画を策定する都道府県との連携が重要になる。
7 ここでは詳しく触れないが、保健所を中心とする感染症対策の歴史に関しては、2020年9月15日拙稿「感染症対策はなぜ見落とされてきたのか」を参照。
4――改正医療法の内容と影響(2)~病床再編・削減を支援する予算措置の恒久化~
2点目については、医療提供体制の改革を目指す地域医療構想に関係している。地域医療構想は2017年3月までに各都道府県が医療計画の一部として策定し、人口的にボリュームが大きい団塊世代が75歳以上となる2025年に向けて、病床削減や在宅医療の普及など医療提供体制を改革することが想定されている8。
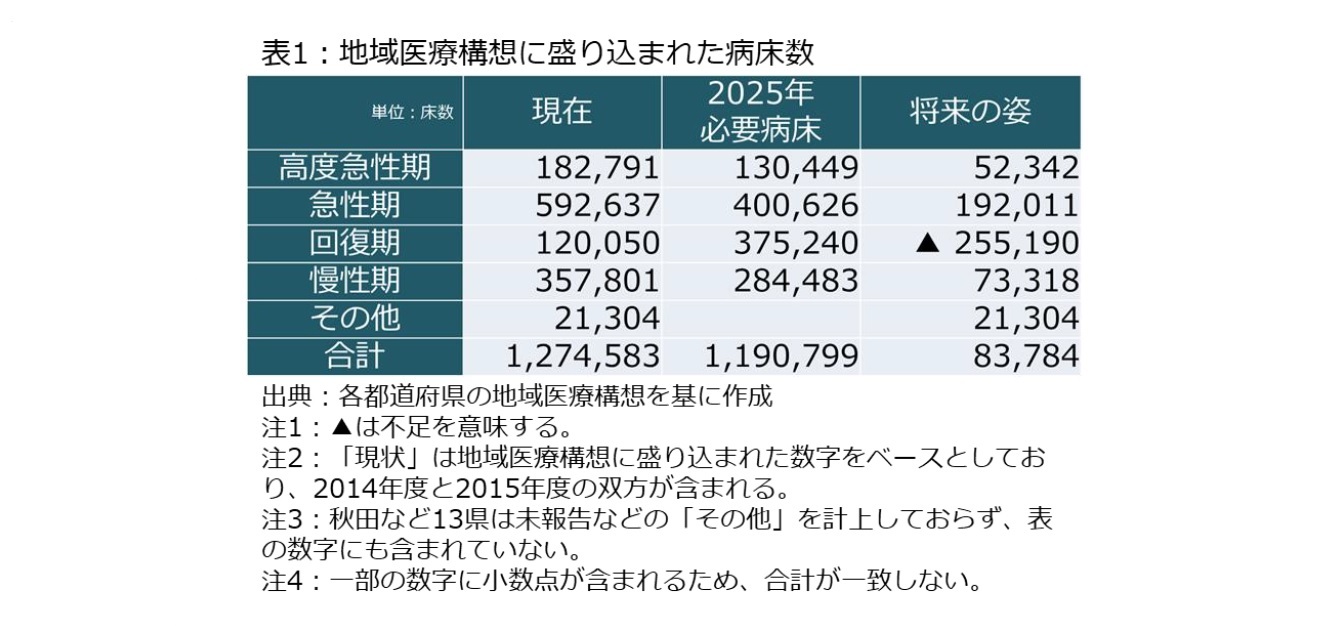
具体的には、「病床機能報告制度」に基づいて各医療機関から都道府県に報告される現状と、2025年の医療需要を病床数で比べることで、病床数の需給ギャップを明らかにした上で、都道府県を中心に、民間医療機関や介護事業所、市町村などとともに、そのギャップを穴埋めする方策を各地域で模索することが想定されている。
その際には医療機関の機能や役割に応じて、病床の機能が高度急性期、急性期、回復期、慢性期に区分されたほか、2次医療圏を中心とした「構想区域」も設定され、それぞれの病床区分に関して、341に上る区域ごとに病床数のギャップが明らかになった(現在の構想区域の数は339区域)。
各都道府県の地域医療構想に盛り込まれた数字は表1の通りであり、全国的には高度急性期、急性期、慢性期の削減、回復期の充実、さらに慢性期に入院する軽度な患者の受け皿となる在宅医療の整備が必要と理解されている。
しかし、日本の医療提供体制は民間中心であり、国や都道府県は民間医療機関に対し、病床削減や機能転換、合併再編などを命令できない。このため、地域医療構想の推進に際しては、構想区域ごとに設置された「地域医療構想調整会議」を中心に、民間医療機関や介護事業所など関係者の合意形成に力点が置かれており、一気に議論が進む状況ではない。
こうしたプレッシャーの下、厚生労働省は2019年9月、病床再編の議論を「活性化」させるため、「再編・統合に向けた検討が必要な公立・公的病院」11として、424病院を名指しした(通称「424リスト」、後に436病院に修正)。これに対し、全国の首長や関係者から反発が出たため、国と地方の関係が正常化する際の条件の一つとして、財政支援の充実が挙げられ、全額国費の予算措置が2020年度予算から創設されるに至った。
この予算措置のポイントとしては、医療機関の合併再編で稼働病床を10%以上削減した場合、それに伴う損失分が全額国費で補填される点である。既に地域医療構想を後押しする制度として、社会保障目的に引き上げられた消費税収を充当する形で、「地域医療介護総合確保基金」が整備されており、再編統合に伴い必要となる施設・設備整備費、急性期から回復期病への転換に必要な建設費、不用となる建物の処分に関する損失、早期退職で退職する職員の退職金の割増額などを支援する体制が整備されていたが、病床を削減した場合の穴埋めを支援する財政制度の創設を通じて、厚生労働省は「財政支援の死角を無くし、地域医療構想の推進を加速化させる」と説明していた12。
その後、2020年に入って新型コロナウイルスの感染が国内で拡大したことで、医療提供体制改革の議論は足踏みを余儀なくされているが、厚生労働省は「(筆者注:大規模な感染症が)起こっても十分に対応できるような体制はどういう体制なんだということも含めて、各地域でこの地域医療構想の検討をしていただきたい」として、都道府県を主体にして地域医療構想を推進する考え方自体を変えていない13。こうした経緯と状況の下、今回の法改正では予算制度の恒久化を図るため、「病床機能再編支援事業」という名称で、地域医療介護総合確保基金の事業メニューの一つとして位置付けられた14。
8 地域医療構想については、過去の拙稿を参照。2017年11~12月の「地域医療構想を3つのキーワードで読み解く」(全4回、リンク先は第1回)、2019年5~6月の拙稿「策定から2年が過ぎた地域医療構想の現状を考える」(全2回、リンク先は第1回)、2019年10月31日「公立病院の具体名公表で医療提供体制改革は進むのか」、2020年5月15日「新型コロナがもたらす2つの『回帰』現象」。併せて、三原岳(2020)『地域医療は再生するか』医薬経済社も参照。
9 2018年10月9日、財政制度審議会財政制度分科会資料。
10 2019年10月28日、経済財政諮問会議議事要旨における新浪剛史議員(サントリーホールディングス社長)の発言。
11 正式名は「再検証対象医療機関」、政府は都道府県に対し、2019年3月までに期限を設定する形で、公立・公的医療機関の機能を民間医療機関で担えない部分に限定するよう求めたが、見直しが不十分と判断され、再検証を促すため、「424リスト」が公開された。
12 2019年12月24日、第 3回地域医療確保に関する国と地方の協議の場に提出された厚生労働省の資料を参照。
13 2020年9月17日会見における田村憲久厚生労働相の発言。
14 これらの財政支援とは別に、再編に伴って土地や建物を取得・建築する際の登録免許税を軽減する支援制度が2021年度から創設されている。
では、こうした財政制度が今後、どれぐらい活用されるだろうか。地域の動向をウオッチすると、コロナ禍にもかかわらず、病院再編の動きが少しずつ進んでおり、その一例として、病院再編を重点的に進める地域として、厚生労働省が指定する「重点支援区域」を指摘できる。
これは元々、「国自身が重点区域を設定して直接助言を行う」という考え方15でスタートした仕組みであり、厚生労働省は指定のメリットとして、地域の医療提供体制や医療機関の経営に関するデータ提供とか、地域医療介護総合確保基金の優先配分、病床機能の再編支援に向けた一層の財政支援などを挙げている。具体的な区域は2020年1月から段階的に指定されており、これまでに表2の通り、▽宮城県仙南区域、▽同県石巻・登米・気仙沼区域、▽滋賀県湖北区域、▽山口県柳井区域、▽同県萩区域――など14区域が指定されている。
さらに、これらの地域だけでなく、病院再編の動きは幾つか広がっている。例えば、青森県では青森市民病院と県立中央病院の統合・再編を意識した議論が外部有識者会議で模索されているほか、広島県では三原赤十字病院と三菱三原病院の統合論議が持ち上がっているという17。詳細については、今後の協議に委ねられる面があるものの、以上のような病院・病床再編を支援する一環としても、恒久化された病床機能再編事業が使われる可能性がある。
しかし、病床機能再編事業が大々的に使われる事態も想定しにくい。まず、そもそもの問題として、重点支援区域の指定が直ちに病院再編や病床削減に繋がるわけではない18。さらに、コロナ禍を受けて、多くの医療機関では逼迫する医療需要に対応するため、病床の確保が求められている上、見直しのターゲットとなった公立・公的病院が積極的にコロナ患者を受け入れているため、再編の議論を進められる環境にない。実際、知事からも「うちとあの病院を統合しようとか連携病院にしようとか、話し合いができる状況ではない。この議論は差し控えてほしい」という声も出ている19ほか、改正医療法の国会審議でも「地域医療構想、やはり一旦立ち止まって考えるべき」という批判が野党から示された20。こうした事情を踏まえると、2番目の制度改正に関する影響については、一部の事例を除けば、新型コロナウイルスが収束した後に本格化することになりそうだ。
15 2019年5月31日、経済財政諮問会議議事要旨における根本匠厚生労働相(当時)の発言。
16 2021年2月12日第28回地域医療構想に関するワーキンググループ資料を参照。
17 青森県の事例は2021年4月6日『読売新聞』、広島県の事例は2021年6月26日『中国新聞』を参照。
18 実際、重点支援区域に指定されている山口県萩区域では、市が運営する萩市民病院と民営の都志見病院を統合して中核病院を作る構想が協議されていたが、2021年3月の市長選で当選した田中文夫市長がゼロベースで再検討すると述べたことで、協議に暗雲が垂れ込めている。2021年6月30日『毎日新聞』などを参照。
19 2021年5月18日『m3.com』配信記事における平井伸治鳥取県知事(全国自治体病院開設者協議会長)の発言。
20 2021年5月13日、第204国会会議録参議院厚生労働委員会における田島麻衣子参院議員の発言。
(2021年07月06日「基礎研レポート」)
このレポートの関連カテゴリ
関連レポート
- 医師の働き方改革は医療制度にどんな影響を与えるか-診療体制の変更などが起きる?問われる都道府県の対応
- 医師偏在是正に向けた2つの計画はどこまで有効か(上)-複雑、多面的な調整が求められる都道府県
- 医師偏在是正に向けた2つの計画はどこまで有効か(下)-外来機能で初の計画導入、開業規制との批判、問われる実効性
- 感染症対策はなぜ見落とされてきたのか-保健所を中心とした公衆衛生の歴史を振り返る
- 地域医療構想を3つのキーワードで読み解く(1)-都道府県はどこに向かおうとしているのか
- 策定から2年が過ぎた地域医療構想の現状を考える(上)-公立・公的医療機関の役割特化を巡る動きを中心に
- 公立病院の具体名公表で医療提供体制改革は進むのか-求められる丁寧な説明、合意形成プロセス
- 新型コロナがもたらす2つの「回帰」現象-医療制度改革への影響を考える
- 2020年度診療報酬改定を読み解く-医師の働き方改革や医療提供体制改革、オンライン診療を中心に
- 2018年度診療報酬改定を読み解く(下)-外来機能の分化、かかりつけ医機能の充実を巡る論点と課題

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/06/24 | 医療機関の経営危機、報酬改定と予算編成はどうなる?-物価・賃金上昇の影響は深刻、骨太方針の文言を読み解く | 三原 岳 | 保険・年金フォーカス |
| 2025/05/28 | 4月から始まった「かかりつけ医」の新制度は機能するのか-地域の自治と実践をベースに機能充実を目指す仕組み、最後は診療報酬で誘導? | 三原 岳 | 基礎研レポート |
| 2025/04/10 | 異例ずくめの高額療養費の見直し論議を検証する-少数与党の下で二転三転、少子化対策の財源確保は今後も課題 | 三原 岳 | 基礎研レポート |
| 2025/04/08 | 政策形成の「L」と「R」で高額療養費の見直しを再考する-意思決定過程を検証し、問題の真の原因を探る | 三原 岳 | 基礎研マンスリー |
新着記事
-
2025年07月11日
トランプ関税の日本経済への波及経路-実質GDPよりも実質GDIの悪化に注意 -
2025年07月10日
企業物価指数2025年6月~ガソリン補助金の影響などで、国内企業物価は前年比3%を割り込む~ -
2025年07月10日
ドイツの生命保険監督を巡る動向(2)-BaFinの2024年Annual ReportやGDVの公表資料からの抜粋報告(生命保険会社等の監督及び業績等の状況)- -
2025年07月09日
バランスシート調整の日中比較(後編)-不良債権処理で後手に回った日本と先手を打ってきた中国 -
2025年07月09日
貸出・マネタリー統計(25年6月)~銀行貸出の伸びが回復、マネタリーベースは前年割れが定着
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【コロナ禍で成立した改正医療法で何が変わるか-医療計画制度の改正、外来医療機能の見直しを中心に】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
コロナ禍で成立した改正医療法で何が変わるか-医療計画制度の改正、外来医療機能の見直しを中心にのレポート Topへ




















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




