- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 医療保険制度 >
- 「地域の実情」に応じた医療・介護体制はどこまで可能か(2)-マクロとミクロの両面で把握を、当事者視点から発する重要性
「地域の実情」に応じた医療・介護体制はどこまで可能か(2)-マクロとミクロの両面で把握を、当事者視点から発する重要性

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
1――はじめに~「地域の実情」とは何か、どうやったら把握できるのか~
第2回以降では「地域の実情」に沿うための方法論を検討します。具体的には、「地域の実情」とは一体、何なのか、もう少し深く検証した上で、データ面によるマクロの把握だけでなく、個別事例の収集、分析を通じたミクロの積み上げも求められる点を指摘します。
2――「地域の実情」とは何か
まず、「地域の実情」の「地域」という言葉から検討すると、実は多義的に用いられている点に気付きます。具体的には、医療制度改革で「地域」という言葉が使われる時には、都道府県、または人口20~30万人単位の2次医療圏が主に想定されています。医療の場合、救急対応などで市町村の境界をまたぐ機会が多いため、「地域」という単語は広域的になります。
しかし、「都道府県」と言っても、地域差が大きい点に注意する必要があります。分かりやすい例で言うと、首都機能が集まっている千代田区と、人口が少ない島しょ部は同じ「東京都」で括られています。さらに、在宅医療に関しては、都道府県単位あるいは2次医療圏よりも小さな圏域、例えば市町村や中学校区単位の地域包括支援センターの圏域をイメージしつつ、「地域」という言葉が主に使用されています。
一方、介護制度における「地域」は市町村単位か、地域包括支援センターの圏域が主に想定されています。ただ、こちらも第1回で述べた通り、一口に「市町村」と言っても、市町村内部で実情が異なるケースは少なくありません。例えば、オフィス街や住宅地、昔からの宿場町や商店街、農村が併存している市町村では、丁・番地単位で、「地域の実情」が変わる可能性があります。
つまり、「地域の実情」に沿った対応策を検討する場合、自治体は「地域」という言葉の多義性を踏まえつつ、その「地域」が何を指すのか、具体的にイメージすることが求められます。
次に、「実情」とは何を指すのでしょうか。パッと思い付く「変数」としては、人口規模や世帯数・構成、高齢者数、患者・要介護者数、医療・介護専門職の数、医療機関や介護事業所の数などが想起されます。例えば、同じ高齢化率や高齢者の数でも、75歳以上の高齢者が多い地域と、65~74歳の高齢者が多い地域では、解決しなければならない問題は違います。
さらに、地理的な状況も踏まえる必要があります。訪問診療や訪問介護の場合、できるだけ移動時間を短くすることで、短時間で効率的に自宅や施設などを訪ねることが求められます。このため、人口が密集している都市部と、人口密度が低い地域では採算性に大きな違いが生じます。この結果、後者のような地域については、「国が在宅医療を増やそう!」と旗を振っても、なかなか普及しない実情があります。
移動支援についても、人口や事業所などが集まっている地域と、民家が点在しているような地域では、路線の収支採算性に違いが生まれるため、対応策は異なります。つまり、仮に同じ高齢化率や高齢者数でも、地理的な状況に応じて、対応策を柔軟に検討する必要があります。
さらに施策を実施する際、自治体が連携する相手も変化します。仮に、ある市町村が「地域の実情」に沿って、高齢者の見守り体制の整備を思い立ったとします。その場合、市町村及び市町村の関係者だけで高齢者の見守り体制を整備できるでしょうか。
例えば、住居やマンションが密集しているような地域では、地域包括支援センターや社会福祉協議会の職員、民生委員などが郵便ボックスなどをチェックし、異常がないか確認できるかもしれませんが、それでも人口や高齢者の数が多ければ、全てに対応することは困難です。
さらに、一般論として都市部では、互助の繋がりが希薄なので、住民同士の声の掛け合いなどが難しい面もあります。その半面、新聞・郵便配達や配食など企業のビジネス活動を通じて、見守り体制に貢献してもらえる可能性もあります1。
一方、人口減少に伴って住居が点在している地域では、家を見て回るだけで苦労しますし、民生委員などボランティアの成り手も不足しています。その半面、住民同士の支え合いは総じて強いため、互助による見守り体制を整備しやすいかもしれません。
要するに、「実情」は地域の人口構造や病院・事業所、専門職の数、地理的な特性に加えて、専門職や住民、企業など連携できる「資源」「担い手」が違うと言えます。
なお、そもそも論で言うと、専門職や住民、企業は「資源」「担い手」になるために活動しているわけではないので、こんな「上から目線」の言葉は専門職、住民、企業の理解を得にくく、これらの主体と自治体がパートナーシップを組む際の阻害要因になると思っています。
ただ、以下では分かりやすいので、「資源」「担い手」という言葉を使います。筆者が「資源」「担い手」という言葉を用いている時には、「いわゆる」という注を必ず冠しているとご理解下さい。
1 実際、東京都大田区大森から始まった「おおた高齢者見守りネットワーク」(通称、みまーも)という活動では、医療・介護の事業者だけでなく、金融機関や商店街の店舗などがネットワークに参画している。http://mima-mo.net/
3――どうやったら「地域の実情」を把握できるのか
次に、日本医師会の「地域医療情報システム」です3。こちらは都道府県、あるいは2次医療圏ごとに人口の増減や高齢化率の予想、医療機関など医療・介護資源の分布、地図情報などが分かるようになっており、医療・介護提供体制を巡る「地域の実情」を理解できます。図2では、千代田、中央、文京、台東、港の各区で構成する2次医療圏である「区中央部医療圏」の医療・介護需要予測を抜粋させて頂きました。
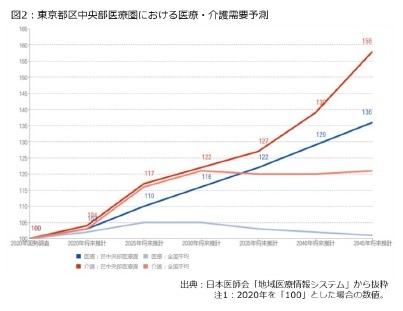 これを見ると、区中央部医療圏では全国平均の医療・介護需要予測とは明らかに異なる動きになっていることに気付きます。つまり、全国で見ると、医療需要は2025年を境に横ばい、介護需要は2030年頃から横ばいに転じる予想ですが、区中央部医療圏では2025年頃から急速に需要が増える予想となっています。
これを見ると、区中央部医療圏では全国平均の医療・介護需要予測とは明らかに異なる動きになっていることに気付きます。つまり、全国で見ると、医療需要は2025年を境に横ばい、介護需要は2030年頃から横ばいに転じる予想ですが、区中央部医療圏では2025年頃から急速に需要が増える予想となっています。もちろん、これは予想なので、実際にどうなるのか分からないですが、それでも将来を見据えつつ、体制整備を検討する一助になり得ます。
このほか、医療制度で導入されている機能報告制度もツールの一つになります。具体的には、2017年3月までに各都道府県が策定した「地域医療構想」4では、人口動態や受療状況などを勘案しつつ、都道府県が2025年時点で必要な病床数を予想。これを踏まえて、医療提供体制改革を見直すことが想定されています。その際には、各医療機関が自ら担っている機能を毎年、都道府県に報告する「病床機能報告」という仕組みが使われるので、都道府県は一定程度、「地域の実情」を把握できます。同じように「地域の実情」を可視化できる仕組みは医師確保や外来機能でも創設されたほか、身近な病気やケガに対応する「かかりつけ医」に関しても整備される予定です5。
これらに加えて、自治体関係者であれば、協会けんぽや国民健康保険、後期高齢者の被保険者について、匿名化された医療・介護のレセプト(支払明細書)や各種の健診・検診のデータも入手できるため、患者の受療行動や疾病構造、健康データなども活用できます。
2 厚生労働省ウエブサイト「地域包括ケア『見える化』システム」。
https://mieruka.mhlw.go.jp/
3 日本医師会「地域医療情報システム」。
https://jmap.jp/
4 地域医療構想は2017年3月までに各都道府県が策定した。人口的にボリュームが大きい団塊世代が75歳以上になる2025年の医療需要を病床数で推計。その際には医療機関の機能について、救急患者を受け入れる「高度急性期」「急性期」、リハビリテーションなどを提供する「回復期」、長期療養の場である「慢性期」に区分し、それぞれの病床区分について、2次医療圏ごとに病床数を将来推計した。さらに、自らが担っている病床機能を報告させる「病床機能報告」で明らかになる現状の対比を通じて、需給ギャップを明らかにした。その上で、医療機関の経営者などを交えた「地域医療構想調整会議」の議論を経て、合意形成と自主的な対応による見直しが想定されている。地域医療構想の概要や論点、経緯については、2017年11~12月の「地域医療構想を3つのキーワードで読み解く(1)」(全4回、リンク先は第1回)、2019年5~6月の拙稿「策定から2年が過ぎた地域医療構想の現状を考える」(全2回、リンク先は第1回)、2019年10月31日「公立病院の具体名公表で医療提供体制改革は進むのか」を参照。併せて、三原岳(2020)『地域医療は再生するか』医薬経済社も参照。
5 詳細は省くが、医師偏在の是正では「医師確保計画」「外来医療計画」という仕組みが2020年度から始動している。2020年2月17日拙稿「医師偏在是正に向けた2つの計画はどこまで有効か」(全2回、リンク先は上)を参照。外来機能分化では、医療機関の報告を基に、紹介患者の受け入れを重点的に担う「紹介受診重点医療機関」を各地域で選定する流れが想定されている。2022年10月25日拙稿「紹介状なし大病院受診追加負担の狙いと今後の論点を考える」、2021年7月6日拙稿「コロナ禍で成立した改正医療法で何が変わるか」を参照。かかりつけ医に関しても、医療機関の報告をベースに、かかりつけ医機能の過不足を可視化し、これを基に協議を進めるための制度整備が予定されている。2023年2月13日拙稿「かかりつけ医を巡る論争とは何だったのか(上)」(全2回、リンク先は第1回)を参照。
このように、現在はオープンデータも含めて、様々な形で「地域の実情」を便利に可視化できるようになっており、自治体が使わない手はありません。実際、現在の制度改正の流れを作った2013年8月の社会保障制度改革国民会議報告書では、こんな文言が盛り込まれています。
(筆者注:地域医療構想や病床機能報告は)データに基づく医療システムの制御という可能性を切り開くものであり、日本の医療の一番の問題であった、制御機構がないままの医療提供体制という問題の克服に必ずや資するものがある。
ここの文言は医療提供体制改革を指していますが、データを収集・活用すれば、都道府県が提供体制の太宗を占める民間医療機関の動きを「制御」できるようになると期待感を示しているわけです。確かに様々なデータを手にした行政機関が医療・介護の民間事業者を「制御」、または「誘導」したくなる気持ちは一定程度、理解できます。
(2023年04月28日「研究員の眼」)
このレポートの関連カテゴリ
関連レポート
- 「地域の実情」に応じた医療・介護体制はどこまで可能か(1)-審議会報告の文言から見える政府の意図と自治体の現実
- 地域医療構想を3つのキーワードで読み解く(1)-都道府県はどこに向かおうとしているのか
- 策定から2年が過ぎた地域医療構想の現状を考える(上)-公立・公的医療機関の役割特化を巡る動きを中心に
- 公立病院の具体名公表で医療提供体制改革は進むのか-求められる丁寧な説明、合意形成プロセス
- 医師偏在是正に向けた2つの計画はどこまで有効か(上)-複雑、多面的な調整が求められる都道府県
- 紹介状なし大病院受診追加負担の狙いと今後の論点を考える-10月から引き上げ、医療機能分化に向けて新制度も開始
- コロナ禍で成立した改正医療法で何が変わるか-医療計画制度の改正、外来医療機能の見直しを中心に
- かかりつけ医を巡る議論とは何だったのか(上)-年末に示された部会意見を読み解き、論点や方向性を考える

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/09/26 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(下)-取り得る適正化策の選択肢と論点を探る | 三原 岳 | 研究員の眼 |
| 2025/08/27 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(上)-医療的ニーズの高い人の支援が不十分な点など背景を探る | 三原 岳 | 研究員の眼 |
| 2025/07/29 | 介護保険改正の論点を考える-積み残された財源問題のほか、人材確保や有料老人ホームの見直しも論点に、参院選の影響は? | 三原 岳 | 基礎研レポート |
| 2025/07/24 | 診療報酬改定と「植木鉢」-石油危機の逸話から考える制度複雑化の背景 | 三原 岳 | 研究員の眼 |
新着記事
-
2025年10月17日
選択と責任──消費社会の二重構造(1)-欲望について考える(2) -
2025年10月17日
首都圏の中古マンション価格~隣接する行政区単位での価格差は?~ -
2025年10月17日
「SDGs疲れ」のその先へ-2015年9月国連採択から10年、2030年に向け問われる「実装力」 -
2025年10月16日
EIOPAが2026年のワークプログラムと戦略的監督上の優先事項を公表-テーマ毎の活動計画等が明らかに- -
2025年10月16日
再び不安定化し始めた米中摩擦-経緯の振り返りと今後想定されるシナリオ
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【「地域の実情」に応じた医療・介護体制はどこまで可能か(2)-マクロとミクロの両面で把握を、当事者視点から発する重要性】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
「地域の実情」に応じた医療・介護体制はどこまで可能か(2)-マクロとミクロの両面で把握を、当事者視点から発する重要性のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




