- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 医療保険制度 >
- 医療提供体制に対する「国の関与」が困難な2つの要因(中)-「財源=官」「提供=民」という状況での限界
医療提供体制に対する「国の関与」が困難な2つの要因(中)-「財源=官」「提供=民」という状況での限界

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
1――はじめに~民間中心の提供体制における限界を考える~
しかし、言うほど問題は簡単ではありません。例えば、いくら病床を揃えても、医師や看護師など専門人材を確保しなければ意味がありませんし、「制度をどう機能(作動)させるか」という視点が必要になります。その結果、医療制度の改革に際しては、過去の経緯に引っ張られる「経路依存性」(path dependence)を踏まえる必要性を(上)で考察しました。
3回シリーズの(中)では、国の関与強化が困難な構造の一つとして、民間中心の提供体制を取り上げます。具体的には、「財源=官」「提供=民」という状況が戦後一貫している点など、民間中心の提供体制の構造や歴史、「国の関与」が困難な限界などを取り上げたいと思います。(下)では、同じく「国の関与」の強化を困難にしている分権的な制度を考えます。
2――「国の関与」を困難にしている医療制度の構造~民間中心の提供体制~
「やはり医療体制をなかなか確保することができなかった」「できない部分のやはり一番は、何といっても、病床を確保することだった」――。前首相の菅義偉氏は退任記者会見で、このように振り返りました1。医療提供体制の確保が難しかったという発言が出る一つの要因、つまり医療提供体制に対する「国の関与」強化を困難にしている1つ目の構造として、民間中心の提供体制を指摘できます。
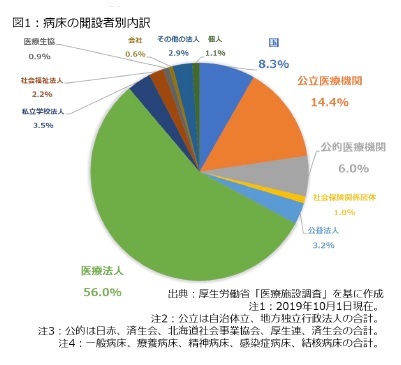
例えば、開設者別に見た病床数のシェアを見ると、図1の通りに国は8.3%に過ぎません。しかも、ここで言う「国」には国立病院機構、地域医療機能推進機構などが含まれており、2000年代の行政改革を通じて、独立性を高める改革を実施した関係で、国がダイレクトに指揮を振るいにくい状況となっています。
さらに「国の関与」とは別ですが、地方独立行政法人も含めて、自治体が運営する公立医療機関も14.4%に過ぎません。こうした状況では、新型コロナウイルス対応の実施主体である都道府県がコントロールできる範囲は小さくなります。
このため、後述する通り、病床が逼迫した今夏の「第4波」「第5波」では、国や自治体が民間医療機関に対して病床確保を要請する場面がありました。
こうした民間中心の提供体制については、一般的には明治期以来の特徴と理解されており、その発展過程を古い日本映画の情景から看取できます。
例えば、小津安二郎監督が1953年に製作した映画『東京物語』では、東京の下町で内科兼小児科医の「平山医院」を自宅で経営する一家の様子が描写されており、家族的な経営からスタートした日本の医療機関の発展経路の一端が示されています。中でも、上京した老夫婦が寝る場所を確保するため、普段の勉強部屋を追い出された息子が診察室で宿題に取り組んでいるシーンとか、老夫婦への対応を長男、長女が診察室で話し合っている様子は家族的な経営の雰囲気を示す点で印象的です。
さらにマイナーですが、1957年に製作された『暖流』という映画では、家族的に経営されてきた医療機関の改革が話題の中心になっています。映画では、「志摩病院」という民間の病院を設立した院長が日疋祐三という切れ者の若手実業家をアドバイザーに任じる場面からストーリーが展開して行きます。その後、院長から全権委任された日疋は経費のカット、親のすねをかじる長男で医師の泰彦の排除、外部からの人材登用といった改革を強力に進めます。
結局、日疋の改革策は現場の医師、看護師などの反対を食らった上、院長の死去、長男の巻き返しなどを挟み、日疋は病院から追い出されてしまうのですが、日疋が映画の途中で「院長が亡くなられてから3カ月。漸く遺産の整理も終わり、本日より、志摩病院は志摩家の管理を離れて、独立の法人となりました」と述べるシーンがあります。これは日疋の改革を経て、法人経営にシフトしたことを説明する発言であり、裏を返せば以前の病院が家族経営だったことを示しています。流石に今の時代、家族経営的な医療機関は少ないと思いますが、それでも日本の民間医療機関の多くが家族経営的な開業医から発展した経路を示すシーンと言えます。
なお、ストーリーの詳細まで立ち入る紙幅はありませんので、気になる方は映画をご覧下さい。併せて『暖流』の原作は1938年に書かれており、1939年に作られた最初の映画はDVD化されています。興味のある方はチェックしてみて下さい。
一方、現在に至るまでの間、民間中心の提供体制を軌道修正する試みが幾つかありました。例えば、戦中期の1942年には医療の公営化を目指す「日本医療団」という組織が発足したほか、敗戦後も公立病院の整備を促す指示(ワンデル勧告)が占領軍から示される一幕などがありましたが、いずれも財政難などの理由で頓挫しました。
さらに、国民全員が何らかの公的医療保障制度に加入する「国民皆保険」が1961年に確立するなど、医療保険制度における国の影響力が1950~1960年代に強くなりましたが、日本医師会(日医)の会長を25年も務めた武見太郎氏が医療提供体制の国営化、公営化に繋がる動きを全て拒否しました。しかも、吉田茂の縁者として政界に太いパイプを持っていた武見氏は「プロフェッショナル・フリーダム」(専門職の自由)を掲げて国家の統制を嫌い、何か気に入らない政策の検討が始まると、保険医総辞退(保険診療のボイコット)をちらつかせつつ、時に厚生省(現厚生労働省)の頭越しで政治決着を図り、政府や自民党をキリキリ舞いさせました。
例えば、厚生省が設置していた医療保障委員という有識者委員会の提案に対し、日医が猛烈に反対したことがありました。同委員会は1958年に公表した報告書で、「もはや私的な財力では賄いえない限度に達しているから今後公的な資本による病院の医療体系に占める比重は次第に増大する」との問題意識を示した上で、公立病院の整備を促したのですが、直ちに日医が「医療機関及び医師を国営または公営医療で呪縛し、あらゆるしわ寄せをこれにかぶせ、その犠牲によって官僚統制医療を樹立しようという意図を明白にした」という声明2を公表し、厚生省の企図は失敗に終わりました。当時の新聞は日医の反発について、「医療改革もう難航の雲行」という見出しで報じています3。
同様の攻防は1950年代後半から1960年代前半ぐらいまで様々な場面で展開され、医療提供体制を定めている医療法は30年以上も厚生省の手で改正されない状態が続き、「財源=官」「提供=民」という一種の不可侵条約的な状況が生まれました。
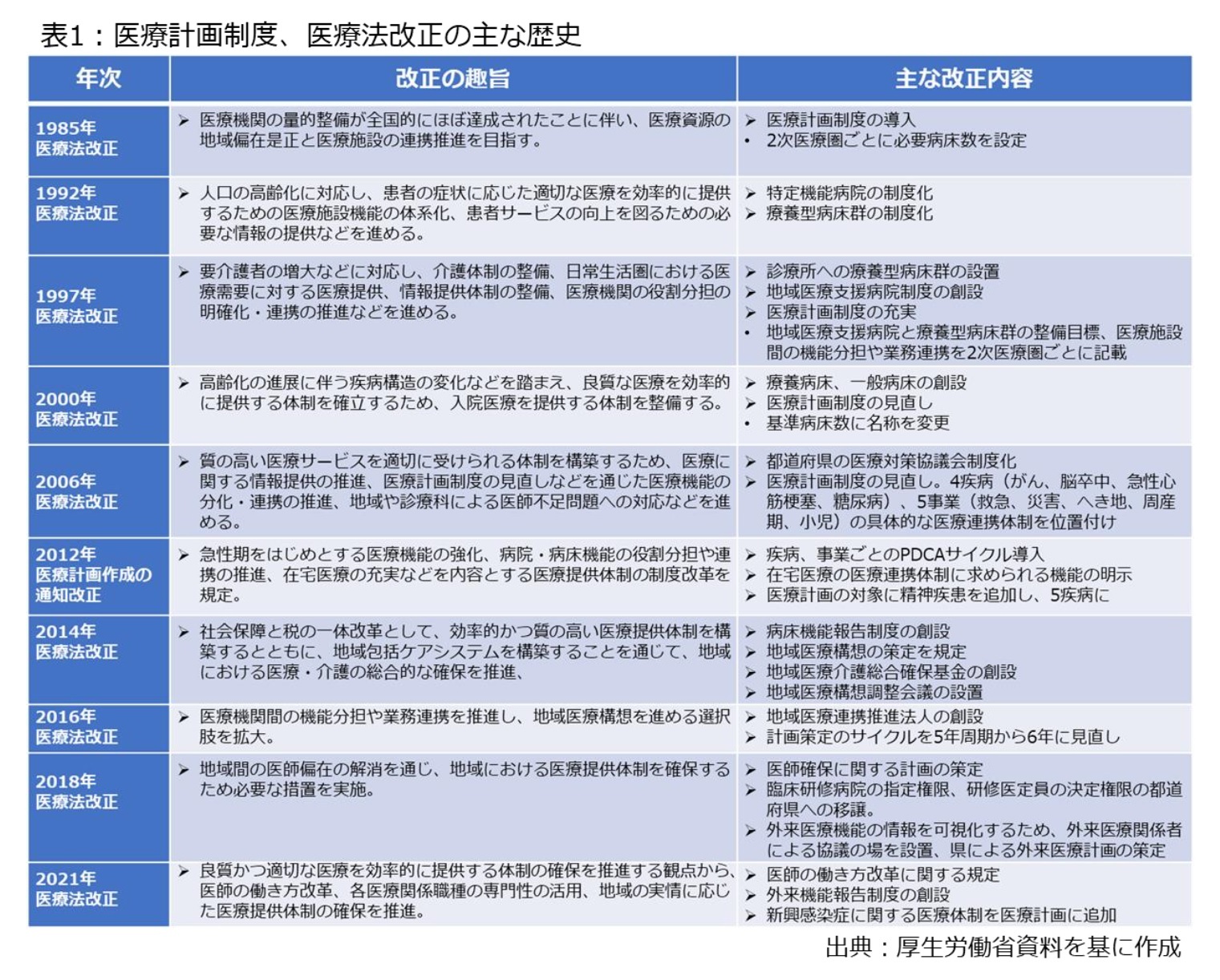
その後、医療法は1985年に改正され、病床数の上限設定などを目的とする医療計画制度が導入されました4。既に公立・公的に対しては病床規制が導入されていたのですが、この時期に漸く軌道修正が部分的に図られた要因として、▽武見氏が引退、死去したことで、日医の反対意見が和らいだ、▽低成長と財政悪化で医療費抑制の動きが強まった、▽病院の不祥事が相次ぎ、行政による監督強化を求める意見が強まった――といった点が挙げられます。この時の改正が画期的だった点については、「民間を含むあらゆる医療資源の整備を法的コントロールに置いたこの改正は、日本の医療供給体制の従来からのあり方に対して大きな変化をもたらす」という当時の書籍の記述からも読み取れます5。
さらに、医療計画制度と医療法は表1の通り、段階的に強化されており、病床再編などを目指す「地域医療構想」が制度化されたほか、医師確保や外来医療にまで都道府県が関与する仕組みが整備されました。2021年通常国会でも医療法が改正され、▽医療計画に新興感染症への対応を追加、▽外来機能に関する各医療機関の現状を可視化させる制度の導入――などが決まっています6。
ただ、これらの改革に関して、医療提供体制の大宗を占める民間医療機関に対し、国、あるいは医療計画を策定する都道府県が指示または命令を下すような事態は想定されていません。例えば、厚生労働省は地域医療構想の推進に際して、過剰な病床機能の見直しを勧告できる都道府県の権限を強化しましたが、権限の対象は公立・公的医療機関に限られていますし、強化された権限でさえ、厚生労働省幹部は国会答弁で、「懐に武器を忍ばせている」「実際に使うということを想定しているわけではない」と説明していました9。言わば、制度を新しく作る時点で、わざわざ「抜かずの宝剣」であることを自ら表明したわけです。医療機関の再編統合が住民の反発を引き起こすことが少なくない10ため、トップダウンによる再編は難しいと判断したと思われます。
このため、地域医療構想の推進に際しては、地元医師会や医療機関・介護事業所の経営者、市町村、住民などの関係者で構成する「地域医療構想調整会議」を人口30万人程度の2次医療圏単位に設置することで、データに基づく合意形成や自主的な対応に力点が置かれています。医師確保や外来医療機能の改革に関しても、やはり地元大学や民間医療機関との合意形成が重視されています。
その結果、医療提供体制に対して、「国」だけでなく、自治体を含めた行政の関与は限定的です。こうした状況の下、「財源=官」「提供=民」という状況が戦後一貫して続いています(医療提供体制の戦後史は稿を改めて取り上げたいと思います)。
2 1959年5月1日『日本医師会雑誌』。
3 1959年4月17日『朝日新聞』。
4 医療計画制度の創設に至る詳細については、西岡晋(2002)「第一次医療法改正の政策過程(1)~(2)」『早稲田政治公法研究』第70~71号、『医療と社会』Vol.26 No.4に掲載された厚生省官僚OBによる座談会を参照。
5 郡司篤晃監修(1987)『保健医療計画ハンドブック』第一法規p15。
6 改正医療法の内容については、2021年7月6日拙稿「コロナ禍で成立した改正医療法で何が変わるか」を参照。
7 地域医療構想については、2017年11~12月の「地域医療構想を3つのキーワードで読み解く」(全4回、リンク先は第1回)、2019年5~6月の拙稿「策定から2年が過ぎた地域医療構想の現状を考える」(全2回、リンク先は第1回)、2019年10月31日「公立病院の具体名公表で医療提供体制改革は進むのか」、2020年5月15日「新型コロナがもたらす2つの『回帰』現象」。併せて、三原岳(2020)『地域医療は再生するか』医薬経済社も参照。
8 医師偏在是正については、2020年2~3月の「医師偏在是正に向けた2つの計画はどこまで有効か」(2回シリーズ、リンク先は第1回)を参照。
9 2014年4月23日、第186 回国会会議録衆議院厚生労働委員会における原徳壽医政局長の答弁。
10 例えば、愛知県東栄町では町立診療所の再編が町長のリコール(解職請求)騒動に発展し、2021年8月に出直し選挙が実施された。秋田県でも大館市立扇田病院の再編問題が住民運動に発展している。
(2021年11月08日「研究員の眼」)
関連レポート
- 医療提供体制に対する「国の関与」が困難な2つの要因(上)-経路依存的な限界を踏まえつつ、制度改正の方向性を考える
- コロナ禍で成立した改正医療法で何が変わるか-医療計画制度の改正、外来医療機能の見直しを中心に
- 地域医療構想を3つのキーワードで読み解く(1)-都道府県はどこに向かおうとしているのか
- 策定から2年が過ぎた地域医療構想の現状を考える(上)-公立・公的医療機関の役割特化を巡る動きを中心に
- 公立病院の具体名公表で医療提供体制改革は進むのか-求められる丁寧な説明、合意形成プロセス
- 新型コロナがもたらす2つの「回帰」現象-医療制度改革への影響を考える
- 医師偏在是正に向けた2つの計画はどこまで有効か(上)-複雑、多面的な調整が求められる都道府県
- なぜ世界一の病床大国で医療が逼迫するのか-地域医療構想とコロナ対応の比較を試みる

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/10/28 | 地域医療連携推進法人の現状と今後を考える-「連携以上、統合未満」で協力する形態、その将来像は? | 三原 岳 | 保険・年金フォーカス |
| 2025/09/26 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(下)-取り得る適正化策の選択肢と論点を探る | 三原 岳 | 研究員の眼 |
| 2025/08/27 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(上)-医療的ニーズの高い人の支援が不十分な点など背景を探る | 三原 岳 | 研究員の眼 |
| 2025/07/29 | 介護保険改正の論点を考える-積み残された財源問題のほか、人材確保や有料老人ホームの見直しも論点に、参院選の影響は? | 三原 岳 | 基礎研レポート |
新着記事
-
2025年10月29日
生活習慣病リスクを高める飲酒の現状と改善に向けた対策~男女の飲酒習慣の違いに着目して -
2025年10月29日
地域イベントの現実と課題-渋谷のハロウィンをイベントとして運営できるか- -
2025年10月28日
試練の5年に踏み出す中国(前編)-「第15次五カ年計画」の5年間は、どのような5年か -
2025年10月28日
地域医療連携推進法人の現状と今後を考える-「連携以上、統合未満」で協力する形態、その将来像は? -
2025年10月28日
東宝の自己株式取得-公開買付による取得
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【医療提供体制に対する「国の関与」が困難な2つの要因(中)-「財源=官」「提供=民」という状況での限界】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
医療提供体制に対する「国の関与」が困難な2つの要因(中)-「財源=官」「提供=民」という状況での限界のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




