- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 介護保険制度 >
- 20年を迎えた介護保険の再考(12)在宅医療との関係-求められる多職種連携とケアマネジャーの主体的な役割
20年を迎えた介護保険の再考(12)在宅医療との関係-求められる多職種連携とケアマネジャーの主体的な役割

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
1――はじめに~在宅医療と介護保険の関係~
在宅医療と聞くと、「医療の話」と思われるかもしれませんが、在宅医療は第9回で述べた地域包括ケアの中核を成しており、介護保険と密接に関わっています。具体的には、医療・介護連携の必要性が論じられており、市町村が多職種の連携を促す「在宅医療・介護連携推進事業」については、介護保険財源が転用されています。
そこで、今回は小津安二郎監督による『東京物語』など3つの映画を取り上げつつ、在宅医療と介護保険の関係を中心に考察し、介護保険財政を司る市町村や、介護保険で「代理人」と位置付けられているケアマネジャー(介護支援専門員)が在宅医療について主体的に関わる必要性を示します。
2――在宅医療が重視されている理由
まず、在宅医療が重視されるようになった背景を見てみましょう。国民の「自宅で亡くなりたい」というニーズは高いとされています。例えば、2018年3月に公表された「人生の最終段階における医療に関する意識調査結果報告書」(以下、意識結果1)によると、「末期がんと診断され、状態は悪化し、今は食事がとりにくく、呼吸が苦しいが、痛みはなく、意識や判断力は健康な時と同様に保たれている場合」では、47.4%の国民が亡くなりたい場所として「自宅」と答えています。
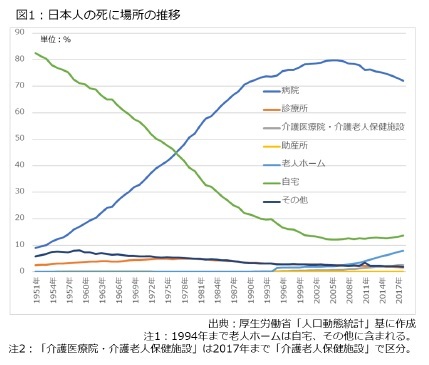 しかし、実際には図1の通り、日本人の7割程度が病院で亡くなっており、国民の希望が叶えられているとは言えません。確かに意識結果によると、「認知症が進行し、自分の居場所や家族の顔が分からず、食事や着替え、トイレなど身の回りのことに手助けが必要な状態で、かなり衰弱が進んできた場合」、亡くなりたい場所として自宅を選ぶ一般国民の割合は14.8%に減少するため、全てのケースで自宅を望んでいるわけではありません。それでも在宅医療という選択肢を広げることで、国民のニーズに対応できる医療制度に改革する必要があります。
しかし、実際には図1の通り、日本人の7割程度が病院で亡くなっており、国民の希望が叶えられているとは言えません。確かに意識結果によると、「認知症が進行し、自分の居場所や家族の顔が分からず、食事や着替え、トイレなど身の回りのことに手助けが必要な状態で、かなり衰弱が進んできた場合」、亡くなりたい場所として自宅を選ぶ一般国民の割合は14.8%に減少するため、全てのケースで自宅を望んでいるわけではありません。それでも在宅医療という選択肢を広げることで、国民のニーズに対応できる医療制度に改革する必要があります。さらに後述する通り、病院は「病気を治す」場所であり、治癒すれば社会復帰することを前提としています。これに対し、身体が弱くなった高齢者の場合、複数の疾患を同時に持っているケースが多く、全ての不具合を治すのは難しい面があります。こうした場面で求められる医療は病院で「治す」よりも、生活で「支える」方が重要になります。
以上のような違いに関しては、一般的に「医学モデル」「生活モデル」という対比で整理されています。具体的には、従来の医学的なケアに力点を置く医療は「医学モデル」、在宅ケアなど環境と本人の関係性に着目する医療は「生活モデル」と呼ばれており、「医学モデルから生活モデルへの転換」が重視されています。もちろん、「高齢者だから医学モデルは無用」というわけではありませんが、「医学モデルから生活モデルへのシフト」は地域医療構想2や在宅医療の普及など医療提供体制改革の通奏低音となっています。
1 意識結果は一般国民、医師、看護師、介護職員に尋ねており、一般国民の回答者数は973人。
2 地域医療構想に関しては、過去の拙稿を参照。2017年11~12月の「地域医療構想を3つのキーワードで読み解く」(全4回、リンク先は第1回)、2019年5~6月の拙稿「策定から2年が過ぎた地域医療構想の現状を考える」(全2回、リンク先は第1回)、2019年10月31日「公立病院の具体名公表で医療提供体制改革は進むのか」、2019年11月11日「『調整会議の活性化』とは、どのような状態を目指すのか」。コロナ禍の影響に関しては、拙稿2020年5月15日「新型コロナがもたらす2つの『回帰』現象」も参照。
さらに病床削減の受け皿にしたいという思惑も秘められています。医療経済学では、都道府県別で見たベッド数と医療費の間に相関関係があることが実証されており、医師の判断や行動が医療ニーズを作り出す「医師需要誘発仮説」による影響が以前から説明されています。
一方、日本は世界有数の病床大国です。OECD(経済協力開発機構)のデータ3によると、人口1,000人当たりで見た病床数は12.98床であり、ドイツ(8.0床)、フランス(6.91床)、イギリス(2.46床)などと比べて突出しています。そこで、医療費を抑制する観点に立ち、過剰なベッド数を解消するとともに、そのニーズの受け皿として在宅医療を充実させようとしているわけです。
これは元々、介護保険制度の創設に際しても意識されたことでした。第1回で述べた通り、医学的なニーズが少ないのに家族や住まいの状況で入院する「社会的入院」が1980年代頃から問題化したため、介護保険が創設された経緯があります。
では、こうした判断の下、最近の制度改正で力点が置かれている在宅医療は、実際に現場でどのように提供されているのでしょうか。以下、本コラムのメインテーマである介護保険との関係を意識しつつ、これらの点を考察します。
3 OECD(2020)“OECD Health Statistics 2020”を参照。日本は2019年、フランスは2018年、ドイツは2017年、イギリスは2020年暫定値。
https://www.oecd.org/health/health-data.htm
3――在宅医療と介護保険の関係
在宅医療サービスの利用者については、主に高齢者が想定されており、提供される内容に応じて、いくつかの類型に分かれています。主な制度として下記のように区分けできます(なお、在宅医療には高齢者施設・住宅も含むのですが、ここでは煩雑さを避けるため、一括して「在宅」と表記します)。
(1) 医師が月 2 回前後、患者の自宅などを訪ねる訪問診療
(2) 具合が悪い時に医師が自宅などを訪れる往診
(3) 看護師による訪問看護
(4) 歯科医師による訪問歯科診療
(5) 薬剤師による訪問薬剤指導
(6) 理学療法士などによる訪問リハビリテーション
(7) 医師などの専門職が自宅で暮らす際の留意点などを指導する療養管理指導
本コラムの中心テーマである介護保険に関して言うと、65歳以上高齢者に対する訪問看護と訪問リハビリテーション、療養管理指導が原則として介護保険財源でカバーされています。
医療保険制度でカバーされている類型のうち、往診は伝統的な形態と言えるかもしれません。例えば、小津安二郎監督による1953年製作の『東京物語』では往診の様子が出て来ます。
具体的には、上京していた平山周吉(笠智衆)、とみ(東山千栄子)の老夫妻が自宅の広島県尾道市に戻った後、とみの具合が悪くなり、自宅で急逝する設定になっており、その直前に医師が自宅を訪ねて来るシーンがあります。その際、枕元から帰ろうとする医師に対し、周吉は「度々どうも」と声を掛け、その医者が過去、何度も自宅を訪ねている様子を見て取れます。わずか15秒程度の静かなシーンとはいえ、患者―医師の継続的な関係性と信頼関係を表している点で、味わい深いシーンです。
もちろん、今とは状況が違います。例えば、国民皆保険が完成したのは1961年よりも前なので、自由診療が多い時期でしたし、本コラムのメインテーマである介護保険が生まれる遥か以前の映画です。
しかし、開業医による往診が早くから実施されていた様子を見て取れます。さらに、図1をご覧頂くと分かるのですが、『東京物語』が作られた頃、8割前後の人が自宅で亡くなっており、こうした情景は珍しくなかったと推察されます。
これに対し、医師が定期的に自宅を訪問する在宅医療が制度化されたのは最近のことです。具体的には、1992年の医療法改正で「居宅」が医療提供の場に位置付けられるなど、少しずつ制度面で手当てされ、2006年改正医療法では都道府県が策定する「医療計画」に在宅医療を位置付ける規定が盛り込まれました。さらに、2006年度診療報酬改定では在宅医療を中心的に手掛ける診療所として、「在宅療養支援診療所」が制度化されるなど、近年の診療報酬改定では在宅医療が重視されて来ました。このほか、第9回で述べた「地域包括ケア」の文脈でも在宅医療は中心に据えられており、外来(往診を含む)、入院医療などと比べると、在宅医療は新しい類型と言えます。
では、医療機関における入院医療と在宅医療では一体、何が違うのでしょうか。ここでも映画の描写を使って、その違いを明らかにしていきます。
2013年に公開された山田洋次監督による『東京家族』は『東京物語』をリメイクした映画です。映画は『東京物語』のストーリーを家族構成やセリフを踏襲しつつ、現代風にアレンジしており、先に述べた「度々どうも」というセリフも使われています。
具体的には、下記のようなシーンです。広島県の離島に住む平山周吉(橋爪功)、とみこ(吉行和子)の老夫妻が上京している間、とみこは長男(西村雅彦)一家の自宅で倒れ、意識不明で入院してしまいます。さらに、とみこの病状について、医師が周吉や家族に対して病状を説明した後、病室から立ち去る際、長女の金井滋子(中嶋朋子)が医師に対して「度々どうも」と語っているのです。
ただ、医師にとって、とみこは初診の患者ですし、『東京物語』のような患者―医師の継続的な関係を感じることはできません。さらに、説明を終えた後、忙しそうに医師は立ち去っており、静かに時間が流れる中、患者―医師の信頼関係がジワジワと伝わって来る『東京物語』と雰囲気が異なります。
結局、とみこは恢復しないまま、病院で亡くなるのですが、こうした情景については、ゆっくり患者と話せない入院医療の限界を表しているように思います。
実際、入院医療の場合、医療職の都合に合わせて、患者が就寝したり、食事を摂ったりすることを強いられるため、患者の都合は余り考慮されません。つまり、病院という非日常的な空間に身を置いている結果、医療職が定めたルールに沿って暮らしを送らなければならなくなるわけです。このように患者の生活が医療に支配されることを医療社会学では一般的に「医療化」と呼んでいます。
これに対し、在宅医療では関係性が逆転します。在宅医療では月2回程度、医師が自宅を訪ねるのが通例なのですが、それ以外の時間帯では患者にとって日常が流れています。このため、医師は連続している患者の生活を支援することになり、むしろ医療職が患者の希望や意向、生活実態に合わせる場面が多くなります。
しかも医療だけで在宅ケアは完結しません。生活面のニーズは医療だけで充たせませんし、生活は「10時から12時が医療保険」「13時から15時が介護保険」などと切り分けることができません。このため、医療職や介護職など様々な職種が連携しないと、生活の継続的な支援は難しくなります。ここに在宅医療と介護保険が絡んで来るわけです。
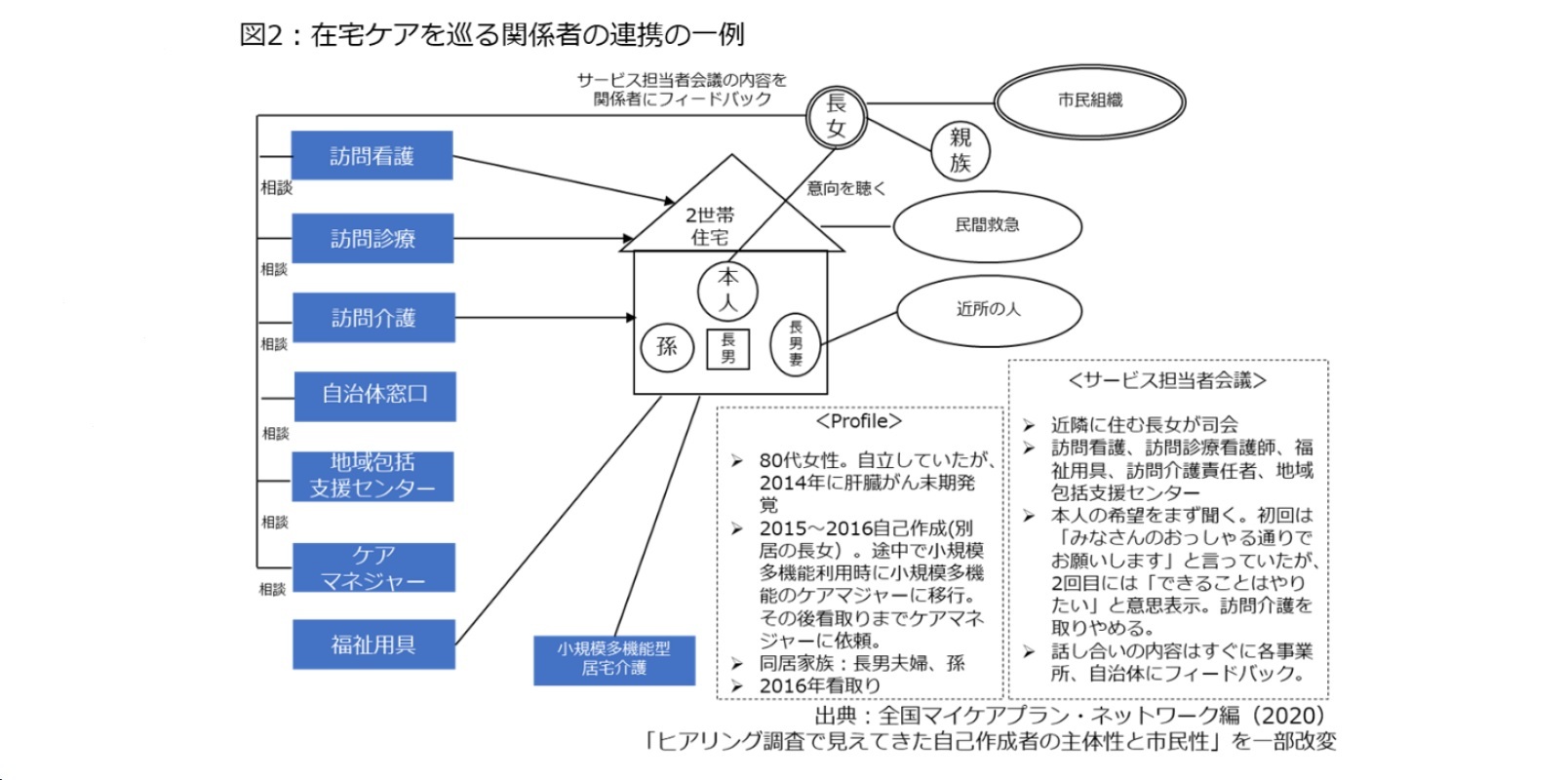
ここで一例を挙げます。図2は筆者が昨年度に関わった調査研究事業4の際、ヒアリングで把握した在宅ケア生活の事例です。このケースのケアマネジメントでは、「ケアプラン(介護サービス計画)の自己作成→小規模多機能居宅介護事業所のケアマネジャー→居宅介護支援事業所のケアマネジャー」という経緯を経ており、こうした時系列の変化は反映しないまま、関わった関係者を全て図に盛り込んでいるのですが、多くの関係者と連携していた様子が分かります。
つまり、生活を支える上では多様な主体、関係者との連携が欠かせなくなるわけです。
こうした関係職の連携に関する実情を考察するため、劇場では余り見られない『ピア』という映画を取り上げます。
4 研究事業の結果については、全国マイケアプラン・ネットワーク編(2020)「ヒアリング調査で見えてきた自己作成者の主体性と市民性」。詳細は下記のリンク先を参照。調査研究事業は公益財団法人在宅医療助成勇美記念財団の助成を受けた。http://www.mycareplan-net.com/reference/yuubi.html
(2020年08月27日「研究員の眼」)
このレポートの関連カテゴリ
関連レポート
- 20年を迎えた介護保険の再考(9)地域包括ケア-多義的で曖昧な言葉遣いに要注意?
- 地域医療構想を3つのキーワードで読み解く(1)-都道府県はどこに向かおうとしているのか
- 策定から2年が過ぎた地域医療構想の現状を考える(上)-公立・公的医療機関の役割特化を巡る動きを中心に
- 公立病院の具体名公表で医療提供体制改革は進むのか-求められる丁寧な説明、合意形成プロセス
- 「調整会議の活性化」とは、どのような状態を目指すのか-地域医療構想の議論が混乱する遠因を探る
- 新型コロナがもたらす2つの「回帰」現象-医療制度改革への影響を考える
- 20年を迎えた介護保険の再考(1)時代背景を探る-映画『花いちもんめ』に見る老人病院の経緯と論点
- 20年を迎えた介護保険の再考(11)認知症ケアとの関係-市町村の主体性、民間企業との連携が重要
- 20年を迎えた介護保険の再考(10)自立支援、保険者機能-意味の変容、曖昧な言葉遣いの実情を問う
- 20年を迎えた介護保険の再考(4)ケアマネジメント-サービス担当者会議、ケアマネジャーの代理人機能の重要性

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/09/26 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(下)-取り得る適正化策の選択肢と論点を探る | 三原 岳 | 研究員の眼 |
| 2025/08/27 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(上)-医療的ニーズの高い人の支援が不十分な点など背景を探る | 三原 岳 | 研究員の眼 |
| 2025/07/29 | 介護保険改正の論点を考える-積み残された財源問題のほか、人材確保や有料老人ホームの見直しも論点に、参院選の影響は? | 三原 岳 | 基礎研レポート |
| 2025/07/24 | 診療報酬改定と「植木鉢」-石油危機の逸話から考える制度複雑化の背景 | 三原 岳 | 研究員の眼 |
新着記事
-
2025年10月22日
高市新政権が発足、円相場の行方を考える~マーケット・カルテ11月号 -
2025年10月22日
貿易統計25年9月-米国向け自動車輸出が数量ベースで一段と落ち込む。7-9月期の外需寄与度は前期比▲0.4%程度のマイナスに -
2025年10月22日
米連邦地裁、Googleへの是正措置を公表~一般検索サービス市場における独占排除 -
2025年10月21日
選択と責任──消費社会の二重構造(2)-欲望について考える(3) -
2025年10月21日
連立協議から選挙のあり方を思う-選挙と同時に大規模な公的世論調査の実施を
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【20年を迎えた介護保険の再考(12)在宅医療との関係-求められる多職種連携とケアマネジャーの主体的な役割】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
20年を迎えた介護保険の再考(12)在宅医療との関係-求められる多職種連携とケアマネジャーの主体的な役割のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




