- シンクタンクならニッセイ基礎研究所 >
- 暮らし >
- 子ども・子育て支援 >
- 不妊治療の保険適用拡大後の受療実態
不妊治療の保険適用拡大後の受療実態

保険研究部 主任研究員・ヘルスケアリサーチセンター兼任 村松 容子
文字サイズ
- 小
- 中
- 大
1――不妊治療の保険適用状況
2022年度に不妊治療の保険適用範囲が拡大され、人工授精等の一般不妊治療と、体外受精・顕微授精等の生殖補助医療の一部が、新たに保険適用になった。
適用拡大前も、医師が排卵日を予想するタイミング指導、卵胞の成熟を促すための排卵誘発剤の使用、不妊の原因を探るための一部の検査は保険診療の対象だった。また、出産に至らない原因が見つかれば、その治療については、多くの場合、保険診療の対象だった。しかし、人工授精や体外受精・顕微授精には、保険は適用されておらず、不妊治療の中でも特に費用負担が高額になりがちな体外受精・顕微授精について、自治体の指定した医療機関でこれらの治療を受けた場合に一定の条件のもと、特定不妊治療費助成事業が行われてきた1。
2022年度に保険適用範囲が拡大されるまでは、治療効果が出やすい若年患者ほど高額な治療費に躊躇して、治療を断念・延期する傾向があると言われてきたが2、保険適用によって、経済的負担が軽減されれば、早い段階で治療を進めることが期待できる。また、保険適用範囲の拡大によって不妊が治療を要するものであるという認識が広まることや、不妊治療への関心と理解が深まることが、不妊に悩む患者の治療の後押しにつながると好意的に受け止められている3。
1 特定不妊治療費助成事業と、保険適用に至る経緯については、村松容子「不妊治療の保険適用拡大に向けた動き」ニッセイ基礎研究所 基礎研レポート、2021年3月31日(https://www.nli-research.co.jp/files/topics/67353_ext_18_0.pdf?site=nli)等をご参照ください。
2 NPO法人Fine「不妊治療が高額化!若い世代ほど治療断念」2019年3月
3 NHK政治マガジン「不妊治療への保険適⽤の拡⼤ どうすれば実現するのか」2020年11月25日
4 東京新聞「核心 不妊治療 所得制限撤廃は前進 きょう閣議決定 保険適用へ「混合診療」など課題、2020年12月15日
「生殖医療ガイドライン」は、今回の保険適用拡大にあたって国の要請のもと作成されたもので、国内外で広く、頻繁に行われている検査・治療を対象に、国内外の文献・ガイドラインから、そのエビデンスレベルを考慮5したうえで、益と害のバランス、価値観や好み・浸透度、コストや資源の利用を加味して推奨レベルをA(実施すること等を強く勧められる)、B(実施すること等が進められる)、C(実施すること等が考慮される)の3段階で評価している。2022年12月の中医協総会で、原則として、推奨レベルAとBに該当する医療技術は保険適用の対象とし、推奨レベルCの医療技術は保険適用外とするが、医療機関から申請のあったものは、順次審査を経て先進医療で実施(図表2)することになった。
今回、受精卵の染色体を調べることで流産などを減らすことが期待できるとされる着床前診断(PGT-A)が、ガイドラインにおける推奨レベルがBだったが保険収載されなかった。日本産科婦人科学会では先進医療Aとして申請していたが、まだわかっていないことも多いと判断されたほか、胚の一部を採取することなどから安全性を考慮し、2023年4月に先進医療Bに選定された。現在、いくつかの条件を満たす患者について4つの医療機関等の実施のみに適用されている。
5 エビデンスレベルはI(よく検討されたランダム化比較試験成績)、II(症例対照研究成績あるいは繰り返して観察されている事象)、III(I、II以外、多くは観察記録や臨床的印象、または権威者の意見)の3段階で評価している。
2――不妊治療の保険適用分と先進医療分の利用実態
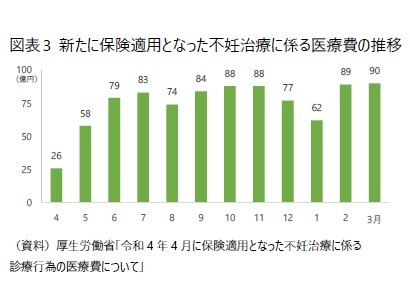 1|保険適用分の医療費
1|保険適用分の医療費厚生労働省が医科NDBデータから集計したところ、新たに保険適用となった不妊治療に係る診療行為の概算医療費は、2023年3月までに897億円だった6,7。月別に医療費をみると、4~5月(特に4月)は、6月以降と比べて少ない(図表3)。2021年度までは国が特定治療支援事業として費用の一部を助成しており、年度をまたぐ1回の治療については助成金から保険への移行期間が設けられていたため、4~5月は助成金の対象となる治療が残っていたと考えられる。
6 厚生労働省 医科医療費(電算処理分)の動向(トピックス)「令和4年4月に保険適用となった不妊治療に係る診療行為の医療費について」2023年9月<
7 特定治療支援事業による助成とは、対象となる診療行為が異なるため、直接は比較できないが、2020年度に特定治療支援事業の助成の対象となった治療費の総額は523億円だった(厚生労働省「特定治療支援事業の実態(令和2年度事業実施状況調査)」)。
厚生労働省の「令和4年6月30日時点で実施されていた先進医療の実績報告について」によると、4月に保険適用されてから6月30日までの3か月間に、不妊治療の技術の中でもっとも実施された件数が多いのがタイムラプス撮像法による受精卵・胚培養で15,832件だった(図表4)。次いで件数が多いのが子宮内膜刺激術で1,814件、強拡大顕微鏡を用いた形態学的精子選択術で1,516件が続いた。これは、2021年7月1日~2022年6月30日までの1年間に実施された先進医療の総実施件数26,556件の80.6%の件数にあたる。金額では、不妊治療に係わる技術は、先進医療費用の総額66.7億円の11.0%にあたる。
不妊治療に係わる技術の適用は、2022年4月以降であり、図表3のとおり保険を使った診療が本格化したのが6月以降だと考えられることから、年間では、不妊治療に係わる先進医療の年間の実施件数、医療費は上記の4倍を上回る可能性がある。
患者の負担について、NPO法人Fineが2022年7~10月に行った調査8によると、保険適用前と比べて自身が支払っている医療費が「減った(とても減った、少し減った)」が43%と、「増えた(とても増えた、少し増えた)」の31%を上回った。しかし、その一方で、「とても増えた」も20%と一定数いた。同調査によれば、保険診療のみの人は47%と半数に満たず、保険診療と先進医療を利用している人が28%、自由診療の人が25%だった。自由診療の人とは、患者が年齢や回数の条件に合わないケースのほか、保険適用外の治療を含んでいるケースがある。
保険診療のみ、または保険診療と先進医療の併用の場合は、保険診療分について、高額療養費制度が適用されることから、所得に応じて医療費の上限が決まっている。先進医療を併用する場合、先進医療の分は高額療養費制度の対象とはならないが、実施件数が比較的多かった技術は、いずれも平均的には1件あたりの保険診療分も高いことから(図表4)高額療養費制度の対象となっているケースが多いと思われる。治療が数か月続く場合は、多数回に該当し、更に負担が軽減される可能性が考えられる。
同じくNPO法人Fineが2022年7~10月に行った調査によると、保険適用になって良くなったと感じることの上位2つが「経済的に治療が始めやすくなった」「支払う医療費が少なくなった」であり、悪くなったと感じることでもっとも多かったのが「医療機関が混雑して、待ち時間が増えた」であったことから、保険診療によって、治療に踏み切る患者が増えたことが推察できる。なお、悪くなったと感じることで、次いで多かったのは「保険適用範囲がわかりづらい」だった。
8 NPO法人Fine(2022年12月)「保険適用後の不妊治療に関するアンケート2022」
調査リリース資料(https://j-fine.jp/prs/fineprs_hokentekiyougo_anketo-2022_release.pdf)、
調査結果概要・グラフ集(https://j-fine.jp/prs/fineprs_hokentekiyougo_anketo-2022_data-shu.pdf)
2022年度の概算医療費9は約45兆9,659億円だったことから、2022年度に保険適用となった不妊治療に係わる診療行為の医療費は同年の概算医療費の0.20%程度と、医療費全体への影響は限定的であるが、例えば、25~44歳女性10に限定すれば、例年の11医科診療費の6%程度に該当する。
高額療養費分の負担が加われば、規模の小さい健康保険組合や加入者の年齢層に偏りのある健康保険組合等では影響が出る可能性がある。
9 医療費の動向を迅速に把握するために、医療機関からの診療報酬の請求(レセプト)に基づいて、医療保険・公費負担医療分の医療費を集計したもの。労災・全額自費等の費用を含まず、国民医療費の約98%に相当する。
10 2020年特定治療支援事業の実績では、全助成件数の99.7%が25~42歳、99.7%が女性の治療だった。
11 2020年度の性、年齢別の概算医療費は公表されていないため、過去数年の医療費と比較した。
3――今後への期待
先進医療であれば、技術的妥当性(有効性、安全性、技術的成熟度)を評価し、保険収載するか先進医療として継続するか、先進医療から削除するかを判断する機会が定期的に設けられ、他の疾患と同様に新しい技術に保険を適用する可能性ができる。実施件数が多い技術については、技術の効果を検証するためのデータの蓄積も早い可能性がある。
また、治療を受けた人数や行った治療が国の統計で把握できるため実態が把握できる。転院などを経ても患者ごとのデータを集約することができれば、他の病気との関連も分析ができるようになり、出産に至るための情報も蓄積していくと考えられる。
一方、不妊治療の保険適用範囲の拡大で期待される最大の成果は、子どもを持ちたいと考える夫婦(ペア)が、早く、身体や家計への負担が少なく、子どもを持つことだろう。そのために、今後、保険適用拡大によって、早い段階で治療を始められているか、成果があがっているか、不妊治療を行う医療機関や先進医療実施機関の偏在などに伴う地域差が生じていないか、医療機関ごとの治療の質の差等を確認することが必要になると思われる。
国内では、晩産化が妊娠しづらい要因の1つとなっていることから、適切なタイミングで出産できる社会を作っていくこと、および勤務先で受診のための休暇を取得できることも、もちろん重要になる。また、若い世代は医療機関受診経験が少ない傾向があり、保険診療の範囲がわかりづらいといった意見もあったことから、医療制度理解に向けたサポートも必要になるかもしれない。
今回、先進医療にも取り入れられなかった技術は実施者が減る可能性が考えられる。また、保険診療適用外の患者が治療を継続しにくくなると考えられる。財源に限りがあるため、ある程度の優先順位は必要となると思われるが、保険適用範囲の拡大も見据えて知見が蓄積することを期待したい。
(2023年11月07日「基礎研レポート」)

03-3512-1783
- 【職歴】
2003年 ニッセイ基礎研究所入社
村松 容子のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/07/22 | 保険ショップの利用実態とその変化~利用目的とチャネル選択にみる役割の変化 | 村松 容子 | 保険・年金フォーカス |
| 2025/07/03 | BMIと体型に関する認識のズレ~年齢・性別による認識の違いと健康行動の関係 | 村松 容子 | 基礎研レポート |
| 2025/07/02 | 日本女性の“やせ”の特徴 | 村松 容子 | 基礎研レター |
| 2025/06/17 | 会社員のキャリアビジョン~男女別・年齢別の比較からみるキャリア志向の変化と管理職登用 | 村松 容子 | 基礎研レポート |
新着記事
-
2025年09月17日
貿易統計25年8月-関税引き上げの影響が顕在化し、米国向け自動車輸出が数量ベースで大きく落ち込む -
2025年09月17日
「最低賃金上昇×中小企業=成長の好循環」となるか?-中小企業に託す賃上げと成長の好循環の行方 -
2025年09月17日
家計消費の動向(二人以上世帯:~2025年7月)-実質賃金改善下でも「メリハリ消費」継続、娯楽支出は堅調を維持 -
2025年09月16日
インド消費者物価(25年9月)~8月のCPI上昇率は+2.1%に上昇、GST合理化でインフレ見通しは緩和 -
2025年09月16日
タイの生命保険市場(2024年版)
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【不妊治療の保険適用拡大後の受療実態】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
不妊治療の保険適用拡大後の受療実態のレポート Topへ





















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




