- シンクタンクならニッセイ基礎研究所 >
- 医療・介護・健康・ヘルスケア >
- 医療 >
- コロナ禍におけるがん検診受診動向(1)~国のがん検診受診政策・コロナ前までの動向
コロナ禍におけるがん検診受診動向(1)~国のがん検診受診政策・コロナ前までの動向

保険研究部 主任研究員・ヘルスケアリサーチセンター兼任 村松 容子
文字サイズ
- 小
- 中
- 大
1――はじめに
こういった状況を背景に、国では「第3期がん対策推進基本計画」や「働き方改革実行計画」に基づき、がん検診受診の推奨や、治療と仕事の両立を社会的にサポートするための環境整備に取り組んでいる。
がん検診受診率は、国が目標としている50%には至っておらず、諸外国と比べても低い水準ではあるものの、近年徐々に向上してきていた。ところが、(公財)日本対がん協会によると、2020年のがん検診受診者は、新型コロナウイルスの感染拡大の影響を受けて前年と比べて30.5%と、大幅に減少した。同協会によると、検診が減ったことによって、2020年のがん診断件数は、2019年と比べて9.2%減少していた。人数に換算すると、2020年は4万5000人の診断が見過ごされている可能性があることになる。診断時のステージごとでは、早期がんの診断が減少していた。早期に発見し、治療をするほど、治療成績が良いことを踏まえると、コロナ禍における検診や他の疾患の受診を敬遠することによって、今後、がんが進行した状態で見つかるケースが増加することが懸念されている。
そこで、これから数回にわたって、国内におけるがん検診受診動向や今後の検診促進にむけた動き、現在のがん検診受診促進/阻害要因、コロナ禍による検診受診への影響を報告したい。まず、本稿では、国内におけるがん発症の動向、およびがん検診受診の動向、がん検診受診率向上に向けた政策の概要について紹介する。
2――がん罹患等の現状
(公財)がん研究振興財団の「がんの統計」によると、生涯のがん罹患リスク(累計罹患リスク)は上昇傾向にあり、2017年罹患データに基づく推計では男性が65.5%、女性が50.2%だった。男女ともおよそ2人に1人が一生のうちにがんと診断される計算となる。
2018年罹患データによると、全がんのうち、男性に多い部位は、順に前立腺、胃、大腸、肺、肝臓で、女性に多い部位は順に乳房、大腸、肺、胃、子宮だった1。年齢別に人口10万人あたりの罹患率をみると、大腸がん、胃がん、肺がん、前立腺がん、肝臓がんについては年齢とともに上昇するが、女性の乳がん、子宮がんは30~50代の比較的若い年代で発症している。
1 国立がん研究センターがん情報サービス がん情報サービス(https://ganjoho.jp/reg_stat/statistics/stat/summary.html、2022年1月12日アクセス)より。
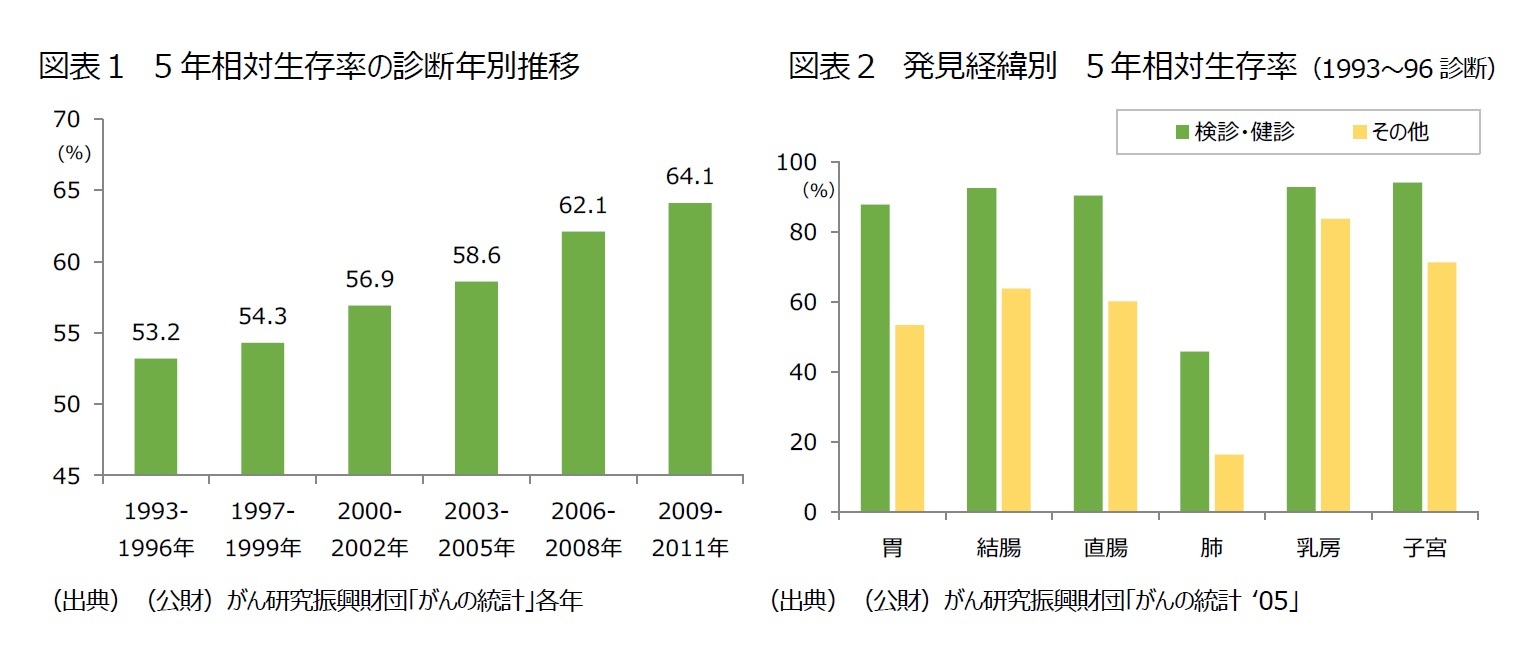
また、「がんの統計」によると、5年相対生存率は改善しており、2009~2011年にがんと診断された人の64.1%が5年後も生存している(図表1)。1993~1996年にがんと診断された人の5年相対生存率は53.2%だったことから、この15年ほどで10ポイント以上上昇している。
一般に、がんは、がん検診や健康診断のほか、自覚症状があって受診した際や、他疾患の受療中等に発見される。検診・健診で見つかった人は、早期に発見できている人が多いため、発見経緯別の5年相対生存率がその他のタイミングで見つかった場合より高い(図表2)。そのため、早期に発見することが重要とされ、国内におけるがん政策では、死亡率の低下に有効な検診を推奨基準に従った方法で実施することに重点がおかれている。
3――がん検診受診率の向上にむけた政策
日本では、1984年に「対がん10か年総合戦略」が策定されて以降、継続して対策が行われてきた。最初に国が、死亡率減少(特に75歳未満の年齢調整死亡率の低下)を目的としてがん検診を導入したのは1982年度で、対象は、胃がんと子宮頸がんだった。その後、子宮体がん、肺がん、大腸がんが順次追加された2。
2017年度に開始した「第3期がん対策推進基本計画(2017~2022年)」でも、第1期(2007~2011年),第2期に引き続き、がんの早期発見を目的とする検診の充実と精密検査受診率が目標とされている。
現在、厚生労働省のがん対策推進協議会では、第3期がん対策推進基本計画の中間評価が行われており、2022年度には、それを踏まえて2023年度からの「第4期がん対策推進基本計画」が策定される。また、新型コロナウイルスの感染拡大にともなって、がん検診の受診率や、精密検査受診率が低迷していることを受けて、さらなる受診促進策の議論も行われている。
2 厚生労働省「地域・職域連携によるがん対策の推進について」(https://www.mhlw.go.jp/file/05-Shingikai-10901000-Kenkoukyoku-Soumuka/0000032831.pdf)
厚生労働省は、がんの早期発見と、死亡率の低下を目的とする対策型がん検診として、以下5つを実施体制の整った機関で受けることを推奨している。
- 子宮頸がん検診(細胞診):20~69歳の女性 2年に1回
- 乳がん検診(マンモグラフィ):40~69歳の女性 2年に1回
- 胃がん検診(内視鏡):50~69歳の男女 2年に1回
※胃部X線検査(バリウム検査)は40歳以上も可。年1回3 - 肺がん検診(胸部X線、高危険群で喀痰):40~69歳の男女 年1回
- 大腸がん検診(便潜血):40~69歳の男女 年1回
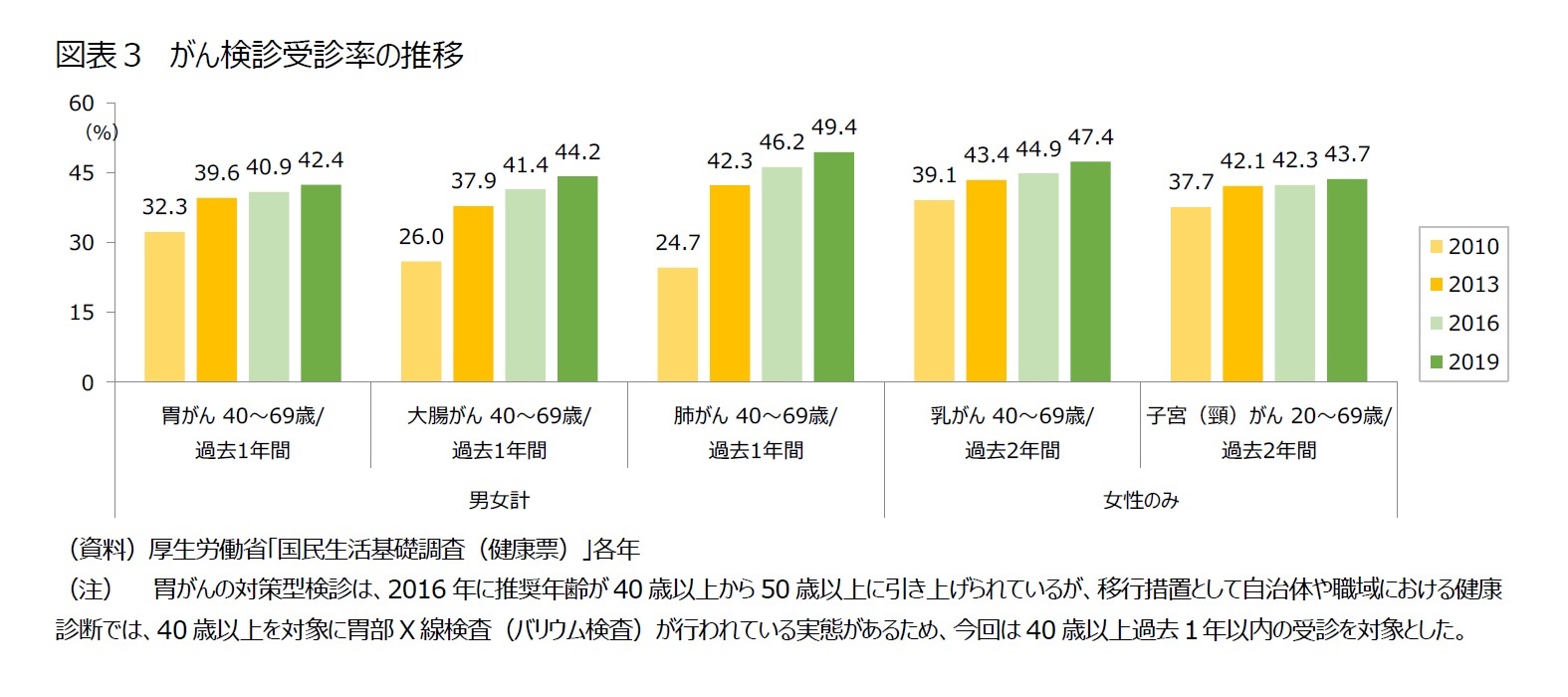
第3期がん対策推進基本計画では、上記5つの検診について、検診受診率50%、精密検査受診率90%とすることを目標としている。しかし、いずれも2019年調査時点では目標に達していない(図表3)。OECDのHealth Statistics4によると、女性の乳がん検診(50~69歳)と子宮頸がん検診(20~69歳)は、アメリカ、イギリス、フランス、ドイツ等がおおむね7割以上を達成しており、日本のがん検診受診率は諸外国と比べても低い。
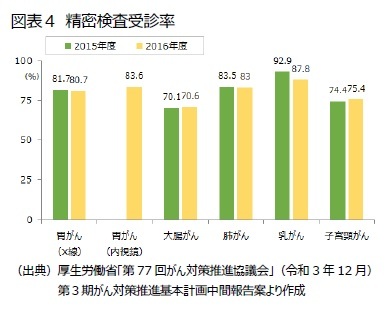 第3期がん対策推進基本計画中間報告案5によると、自治体検診では、個別受診勧奨や個別受診再勧奨(個別受診勧奨を実施した自治体のうち、検診未受診者に対する個別再勧奨)を行う割合は上昇傾向にあり、約8割が個別受診勧奨を、約5割が個別受診再勧奨を実施している(図表略)。自治体検診における精密検査受診率は、7~9割とがんの種類によって差があり、2015~2016年度にかけては特に改善は見られず、引き続き受診勧奨が必要である(図表4)。
第3期がん対策推進基本計画中間報告案5によると、自治体検診では、個別受診勧奨や個別受診再勧奨(個別受診勧奨を実施した自治体のうち、検診未受診者に対する個別再勧奨)を行う割合は上昇傾向にあり、約8割が個別受診勧奨を、約5割が個別受診再勧奨を実施している(図表略)。自治体検診における精密検査受診率は、7~9割とがんの種類によって差があり、2015~2016年度にかけては特に改善は見られず、引き続き受診勧奨が必要である(図表4)。また、検診の質を維持するための評価指標(がん検診受診率、要精検率、精検受診率、陽性反応適中度、がん発見率等)を設けて、自治体における検診では年齢階級や実施機関別に精度をモニタリングすることとしている。
一方、現在、がん検診を受けている人の約 30~60%は、自治体の検診ではなく、職域におけるがん検診を受けているとされている。職域におけるがん検診は、保険者や企業が福利厚生の一環として実施していることから、検査項目や対象年齢等、検診の実施方法、検査の精度が統一されていない。また、従業員が自治体の検診を受けている場合は、受診したかどうかを把握しにくい状況にあり、検診の効果測定が測定しにくい状況であることが課題となっており、職域における検診の精度管理も議論が始まっている。
3 胃がんの対策型検診は、2016年に推奨年齢が40歳以上から50歳以上に引き上げられたが、移行措置として自治体や職域における健康診断では、40歳以上を対象に胃部X線検査(バリウム検査)が行われていることがある。
4 OECDサイト(https://stats.oecd.org/index.aspx?queryid=30159#、2022年1月25日アクセス)
5 厚生労働省 第77回がん対策推進協議会(令和3年12月3日)「第3期がん対策推進基本計画中間報告案」
厚生労働省の「事業場における治療と仕事の両立支援のためのガイドライン」によると、日本では、今なお、がんが稀な病気だと考える傾向がある。また、がん患者の生存率を現実より低く見積もっていることが指摘されている。日本人のがんに対するイメージは従前と変わっていないようだ。
がんは稀な病気であるというイメージから「忙しい」「受けなくても大丈夫」といった理由で、受診をためらったり、がんは不治の病であるというイメージから「がんが見つかることが怖い」といった理由で、受診をためらう人もいる。がんやがん検診に関する知識が十分でないことも、検診を受けない理由となることが指摘されている。
4――おわりに
がん知識が少ないことも非受診理由となっている。そこで、次稿は、アンケート調査を使って、がんについてどの程度の知識があるかを紹介するほか、がん検診を阻害する要因と、定められた間隔での受診を促進する要因を分析する。
(2022年03月01日「基礎研レポート」)

03-3512-1783
- 【職歴】
2003年 ニッセイ基礎研究所入社
村松 容子のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/09/18 | 保険適用後の不妊治療をめぐる動向~ARTデータとNDBデータの比較 | 村松 容子 | 基礎研レポート |
| 2025/07/22 | 保険ショップの利用実態とその変化~利用目的とチャネル選択にみる役割の変化 | 村松 容子 | 保険・年金フォーカス |
| 2025/07/03 | BMIと体型に関する認識のズレ~年齢・性別による認識の違いと健康行動の関係 | 村松 容子 | 基礎研レポート |
| 2025/07/02 | 日本女性の“やせ”の特徴 | 村松 容子 | 基礎研レター |
新着記事
-
2025年10月14日
厚生年金の加入制限が段階的に廃止へ。適用徹底には連携強化が課題。~年金改革ウォッチ 2025年10月号 -
2025年10月14日
貸出・マネタリー統計(25年9月)~銀行貸出の伸びが4年半ぶりの4%台に、定期預金等はバブル期以来の高い伸びを記録 -
2025年10月14日
中国の貿易統計(25年9月)~輸出、輸入とも加速。対米輸出は減少が続く -
2025年10月14日
ロシアの物価状況(25年9月)-低下が続くが、足もとインフレ圧力の強まりも -
2025年10月14日
今週のレポート・コラムまとめ【10/7-10/10発行分】
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【コロナ禍におけるがん検診受診動向(1)~国のがん検診受診政策・コロナ前までの動向】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
コロナ禍におけるがん検診受診動向(1)~国のがん検診受診政策・コロナ前までの動向のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




