- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 医療保険制度 >
- 輸液供給の重要性-安定供給が滞れば、医療現場の混乱は不可避
輸液供給の重要性-安定供給が滞れば、医療現場の混乱は不可避

保険研究部 主席研究員 兼 気候変動リサーチセンター チーフ気候変動アナリスト 兼 ヘルスケアリサーチセンター 主席研究員 篠原 拓也
文字サイズ
- 小
- 中
- 大
1――はじめに
しかし、輸液を安定的に確保することの重要性については、あまり知られていないものと思われる。さまざまな医療現場に、当たり前に用いられているものだけに、何らかの原因で、その供給が滞れば、医療に深刻な影響が生じかねない。本稿では、輸液の現状について、みていくこととしたい。
2――輸液とは
1|輸液によって体内の水のバランスを整える
人の体の60%は水分でできている。40%は細胞内、15%は細胞と血管の間の間質、5%は血管内にある。これらの体液には、電解質(陽イオン、陰イオン)や、電離せずに溶解した物質が含まれている。水は細胞膜を自由に通ることができるが、通常、他の物質は通ることができない。このため、細胞内と、間質や血管内とでは、物質の濃度に差が生じる。
ここで、中学の理科の実験を思い出してみよう。濃度の異なる水を半透膜で隔てると、濃度の低いほうから高い方に水が移動する。この水を引っ張る力は、浸透圧といわれる。体内の細胞膜の場合は、水以外に尿素も自由に通ることができるため、少し用語を変えて、「有効浸透圧」や「張度」という。
細胞内よりも間質のほうが張度が低いと、間質から細胞に水が入るため、浮腫(ふしゅ)になる。逆に、細胞内よりも間質のほうが張度が高ければ、細胞から間質に水が出ていくため、細胞内脱水となる。こうした浮腫や細胞内脱水は体に悪影響を及ぼすため、輸液を投与することによって、水のバランスを整える治療が必要となる。
血管内の血液(正確には、血液の液状成分である、血漿(けっしょう))の張度は、正常な場合280~290 mOsm/L(ミリオスモル・パーリットル)となっている。mOsm/Lは、溶液1L中に溶けているイオンなどの粒子数を表す単位だ。
血漿と同じ張度の溶液を等張液、血漿より高い張度の溶液を高張液、血漿より低い張度の溶液を低張液という。たとえば、濃度が0.9%の食塩水は等張液、それより濃い濃度の食塩水は高張液、蒸留水は低張液となる。
臨床の際は、等張液を輸液として用いることが、一般的となる。
輸液には、溶け込んでいる物質の種類や濃度により、さまざまな種類がある。そのうち、代表的なものは、「細胞外液」、「5%ブドウ糖液」、「1号液」、「3号液」の4つとされる。これらの張度は、いずれも血漿の張度に近くなっている。
(1) 細胞外液
救急患者の場合、体内のどこかに炎症をきたしていることが多く、血管壁の孔が大きくなって、タンパクが血管から間質に漏れ出る。タンパクは水を引きつける力があるため、血管内は水が少なくなり、脱水状態となる。そこで、組成が血漿に類似している「細胞外液」を投与することで、血管内の水の維持が図られる。投与された水は、間質まで分布するが、細胞内には入らない。生理食塩液(生食)、乳酸リンゲル、酢酸リンゲルが、代表的な細胞外液とされる1。
1 乳酸リンゲルの商品名は、ラクテック ®。酢酸リンゲルの商品名は、ソルアセトF ®。なお、「リンゲル」という呼称は、1882年に、イギリスの薬理学シドニー・リンガーによって、生理食塩液が開発されたことに因む。
高ナトリウム血症の患者の場合、水を投与することが治療の基本となる。この場合、ナトリウムイオンを含まない「5%ブドウ糖液」が輸液として用いられる。ブドウ糖は体内で代謝されて、水と二酸化炭素となり、二酸化炭素は呼吸で排出されるため、最終的に水だけが残る。その結果、5%ブドウ糖液として投与された水は、血管内だけでなく、細胞内にまで行きわたることとなる2。
2 「5%ブドウ糖液ではなく、蒸留水をそのまま血管内に投与すればよいのでは?」と考えるかもしれないが、そうすると、水が赤血球に入り、溶血を引き起こす。このため、蒸留水をそのまま血管内に投与してはならないとされる。
腎不全患者の場合、腎機能である尿の排泄能力が低下している。このため、輸液を投与し続けると、うっ血3をきたす恐れがある。また、余分なカリウムイオンを、尿に排泄できない可能性もある。そこで、細胞外液である生食と、5%ブドウ糖液とを1:1で混ぜた「1号液」が輸液として用いられる4。1号液として投与された水の細胞内、間質、血管内の分布は、細胞外液と5%ブドウ糖液の中間となる。
3 静脈血の局所からの流出が妨げられて、組織、臓器に血液が滞る状態。
4 商品として、生食と、5%ブドウ糖液とを1:1で混ぜたデノサリン1 ®と、緩衝剤として乳酸イオンを含むソルデム1 ®がある。どちらも、カリウムイオンは含んでいない。
疾病による倦怠感などから食事がとれない患者の場合、水をとりつつ、陽イオンは平常時の半分程度を摂取することで、生命維持が可能となる。そこで、生食と、5%ブドウ糖液とを約1:3で混ぜて、カリウムイオン等を加えた「3号液」が輸液として用いられる5。3号液として投与された水の細胞内、間質、血管内の分布は、1号液と5%ブドウ糖液の中間となる。
なお、1号液にカリウムイオンを加えたものを2号液(脱水補給液)、3号液のカリウムイオン濃度をゼロにしたものを4号液(術後回復液)と呼ぶが、いずれも臨床で使用されることはあまりない模様。
5 商品として、ソルデム3A ®と、ソリタT3 ®がある。どちらも、乳酸イオンとカリウムイオンを含む。
3――輸液の導入経緯
1|輸液の日本での導入は戦後になってから
輸液による治療法は、17世紀後半から試みられていたが、確立したのは20世紀初頭のコレラの治療といわれる。欧米では、多くの輸液製剤が開発され、小児の下痢の治療などに劇的な効果を示した。輸液治療が日本に本格的に導入されたのは、戦後になってからである。
1962年には、東京大学医学部の高津忠夫教授を中心とする小児科で、電解質代謝の知識がなくても輸液治療ができるようにと、1号液~4号液が開発された。これを機に、患者に応じた輸液の選択が可能となり、輸液治療の発展期を迎えることとなった。
1970年代には、食事をとることが難しい患者に対する栄養管理として、3号液をベースにブドウ糖濃度を高め、アミノ酸、ビタミン等を加えた高カロリー輸液製剤が外科治療などで用いられるようになった。
一方、輸液治療では、製剤容器の破損や、投与する輸液の取り違えといった医療過誤の懸念が生じた。そこで、ガラス瓶からプラスチック製、さらにバッグ製剤、キット製剤へと容器の改良が進むとともに、容器の視認性を高める工夫も行われた。
輸液による治療は、医療に大きな変革をもたらした。だが、いまでは医療現場では当たり前のものとなり、安価に簡便に使用できるものとして、医療関係者が、使用の際にありがたみを感じることは少なくなっているともいわれる。
輸液は、幅広い医療現場で用いられる基礎的な医薬品である。すでに、基本的な処方が確立しており、他の医薬品のような新薬開発による世代交代のようなことは、起こりえないものとなっている。
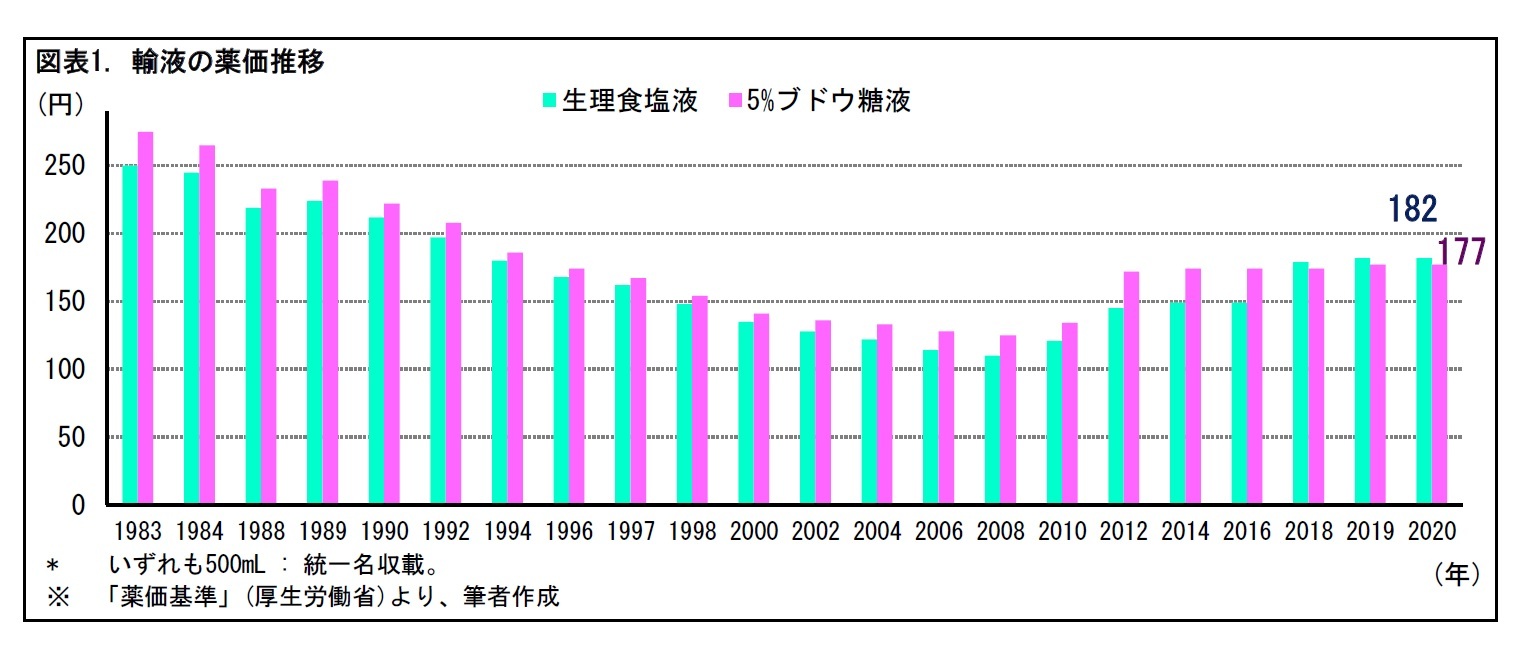
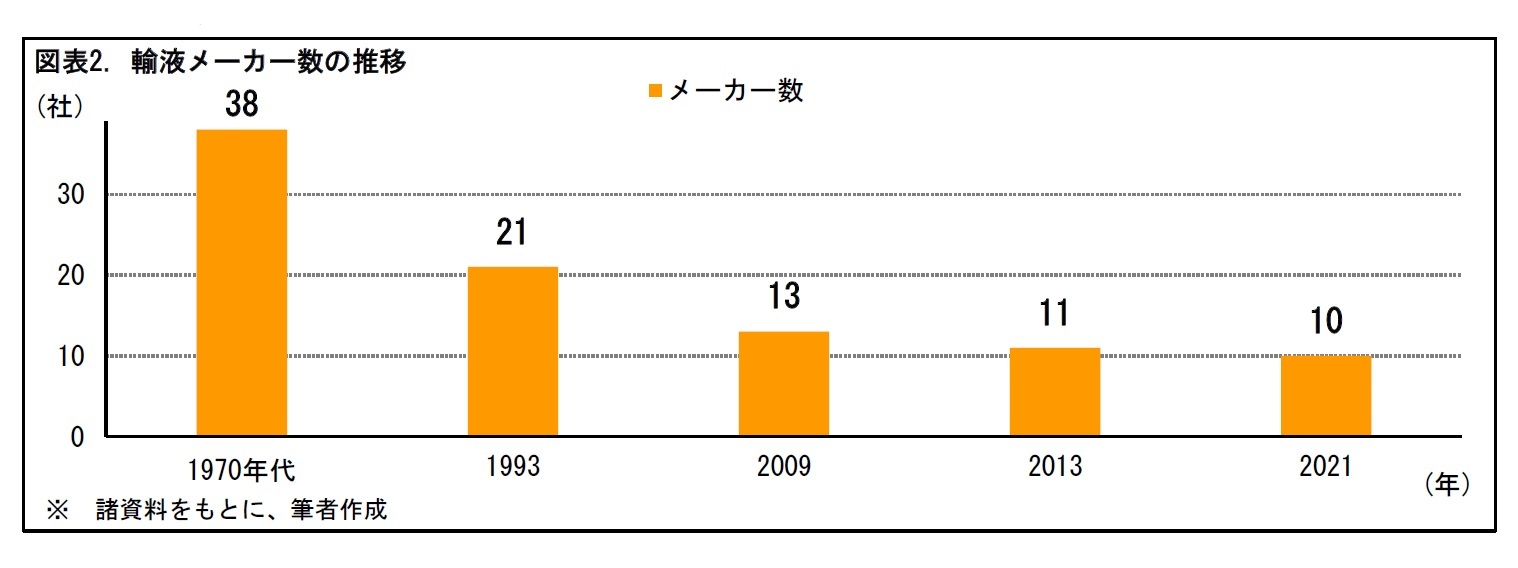
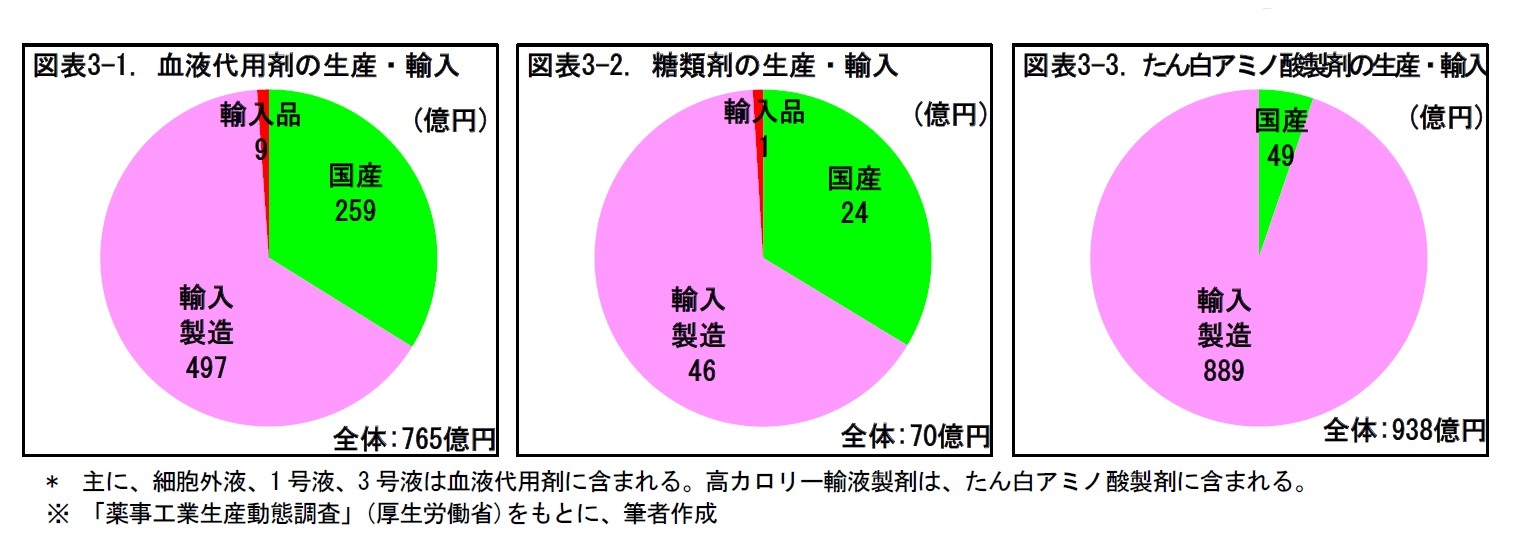
4――輸液の安定供給に伴う課題
6 「不採算品再算定制度」は、不採算品目のうち代替薬がない等の理由により、医療上の必要性が特に高い品目に限って薬価を引き上げる制度。原価計算方式によって算定する。「最低薬価制度」は、剤形ごとにかかる最低限の供給コストを確保するため、成分に関係なく剤形ごとに最低薬価を設定し、薬価の下支えをする制度。
2|輸液は少量頻回配送
一般に、輸液は、大量生産される。たとえば500mLの輸液を4万本製造しようとすると、注射用水は20トン以上必要となり、20トンタンクでの調整が行われることとなる。製造ラインでは、大型濾過装置や、大型の薬液充填装置が必要となり、洗浄・減菌のために大量の蒸気等を要する。
また、製造された輸液製剤には、保管のためのスペースが必要となる。だが、都市部では、医療機関や流通過程の保管場所は限られている。その結果、トラックをベースとした少量頻回配送や急配による納品が常態化している。このように、輸液は物流面のコストがかかり、このことも不採算の要因となっている。
5――おわりに (私見)
ただ、輸液はすでに確立された医薬品といえる。新薬開発による有効性・安全性向上の余地は限られており、単純な薬価引き下げは不採算を招くこととなる。また、大量生産・少量頻回配送といった、物流面の課題もある。さらに、原料の海外依存度が高く、安定的な供給についてのリスクも抱えている。もし、こうしたリスクの発現によって、輸液の供給が滞ることになれば、医療現場の混乱は避けられないだろう。
ワクチンや血液製剤などとともに、医療を支える基礎的な医薬品として、輸液の供給に関する各種制度の整備が欠かせないものとみられる。併せて、原料の調達先を多様化して、リスク分散を図る等の供給体制の安定化も求められよう。
引き続き、輸液の動向を、注視していくこととしたい。
(2021年10月19日「基礎研レター」)

保険研究部 主席研究員 兼 気候変動リサーチセンター チーフ気候変動アナリスト 兼 ヘルスケアリサーチセンター 主席研究員
篠原 拓也 (しのはら たくや)
研究・専門分野
保険商品・計理、共済計理人・コンサルティング業務
03-3512-1823
- 【職歴】
1992年 日本生命保険相互会社入社
2014年 ニッセイ基礎研究所へ
【加入団体等】
・日本アクチュアリー会 正会員
篠原 拓也のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/05/27 | 気候指数 2024年データへの更新-日本の気候の極端さは1971年以降の最高水準を大幅に更新 | 篠原 拓也 | 基礎研レポート |
| 2025/05/20 | 「次元の呪い」への対処-モデルの精度を上げるにはどうしたらよいか? | 篠原 拓也 | 研究員の眼 |
| 2025/05/13 | チェス盤を用いた伝心-愛情と計算力があれば心は通じる? | 篠原 拓也 | 研究員の眼 |
| 2025/05/09 | 国民負担率 24年度45.8%の見込み-高齢化を背景に、欧州諸国との差は徐々に縮小 | 篠原 拓也 | 基礎研マンスリー |
新着記事
-
2025年10月22日
高市新政権が発足、円相場の行方を考える~マーケット・カルテ11月号 -
2025年10月22日
貿易統計25年9月-米国向け自動車輸出が数量ベースで一段と落ち込む。7-9月期の外需寄与度は前期比▲0.4%程度のマイナスに -
2025年10月22日
米連邦地裁、Googleへの是正措置を公表~一般検索サービス市場における独占排除 -
2025年10月21日
選択と責任──消費社会の二重構造(2)-欲望について考える(3) -
2025年10月21日
連立協議から選挙のあり方を思う-選挙と同時に大規模な公的世論調査の実施を
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【輸液供給の重要性-安定供給が滞れば、医療現場の混乱は不可避】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
輸液供給の重要性-安定供給が滞れば、医療現場の混乱は不可避のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




