- シンクタンクならニッセイ基礎研究所 >
- ジェロントロジー(高齢社会総合研究) >
- 健康寿命 >
- 介護が必要になったらどうする?
2021年03月16日
文字サイズ
- 小
- 中
- 大
Q1.ニュースなどで介護保険制度という言葉を耳にします。どういった場面で、どういった支援を受けられますか?
■要介護リスクをカバーする介護保険では在宅ケアなどのサービスが整備されています。
高齢化の進展に伴って高齢者の数が増加したことで、加齢に伴って要介護状態になるリスクが一般化しました。さらに1980年代以降、家族、中でも女性の介護負担が問題視されるようになり、その負担軽減が重視されるようになりました。
そこで、要介護状態となるリスクをカバーする社会保険制度として、2000年4月に介護保険制度が発足しました。介護保険の主な対象者は65歳以上の人で、40~64歳以下の人についても、がんなど16種類の特定疾病の患者に関してはサービスを受けられます。以下では、65歳以上の高齢者を想定しつつ、議論を進めます。
サービスの類型としては、(1)居宅系と呼ばれる在宅サービス、(2)高齢者を受け入れる施設サービス、(3)在宅生活を支援する地域密着型サービス――に大別されます。このうち、在宅サービスでは、▽ヘルパーが自宅を訪れる「訪問介護」、▽看護師が自宅に来てくれる「訪問看護」、▽高齢者を集めて食事や入浴を提供する「通所介護(デイサービス)」、▽リハビリテーションの専門職が自宅で来る「訪問リハビリテーション」――などがあります。
施設サービスとしては、介護度が重い高齢者を受け入れる「特別養護老人ホーム(特養)」「介護療養病床」、病院から在宅への移行を支援する「介護老人保健施設」などがあり、地域密着型サービスでは通い、泊り、訪問を組み合わせる「小規模多機能型居宅介護」、認知症の人を家庭的な雰囲気でケアする「認知症共同生活介護(グループホーム)」などが作られています。
ここでは全てのサービスや保険給付を挙げられませんし、制度の詳細に立ち入ることも控えますが、要は「在宅」「施設」「地域密着型」の3つの類型に大別できることをご理解下さい。細かいサービスの内容や要件などについては、厚生労働省のウエブサイトや居住地の市町村のパンフレットを参照されることをお薦めします。
高齢化の進展に伴って高齢者の数が増加したことで、加齢に伴って要介護状態になるリスクが一般化しました。さらに1980年代以降、家族、中でも女性の介護負担が問題視されるようになり、その負担軽減が重視されるようになりました。
そこで、要介護状態となるリスクをカバーする社会保険制度として、2000年4月に介護保険制度が発足しました。介護保険の主な対象者は65歳以上の人で、40~64歳以下の人についても、がんなど16種類の特定疾病の患者に関してはサービスを受けられます。以下では、65歳以上の高齢者を想定しつつ、議論を進めます。
サービスの類型としては、(1)居宅系と呼ばれる在宅サービス、(2)高齢者を受け入れる施設サービス、(3)在宅生活を支援する地域密着型サービス――に大別されます。このうち、在宅サービスでは、▽ヘルパーが自宅を訪れる「訪問介護」、▽看護師が自宅に来てくれる「訪問看護」、▽高齢者を集めて食事や入浴を提供する「通所介護(デイサービス)」、▽リハビリテーションの専門職が自宅で来る「訪問リハビリテーション」――などがあります。
施設サービスとしては、介護度が重い高齢者を受け入れる「特別養護老人ホーム(特養)」「介護療養病床」、病院から在宅への移行を支援する「介護老人保健施設」などがあり、地域密着型サービスでは通い、泊り、訪問を組み合わせる「小規模多機能型居宅介護」、認知症の人を家庭的な雰囲気でケアする「認知症共同生活介護(グループホーム)」などが作られています。
ここでは全てのサービスや保険給付を挙げられませんし、制度の詳細に立ち入ることも控えますが、要は「在宅」「施設」「地域密着型」の3つの類型に大別できることをご理解下さい。細かいサービスの内容や要件などについては、厚生労働省のウエブサイトや居住地の市町村のパンフレットを参照されることをお薦めします。
Q2.介護保険サービスを受ける上では、どんな手続きやプロセスが必要ですか。
■要介護認定、ケアプラン作成が必要になります。
介護保険と医療保険の大きな違いの一つとして、サービスを受けられるまでの手続きやプロセスがあります。医療保険の場合、医療機関に行けば、いつでもどこでも必要な治療や検査、手術を受けられますが、介護保険は「要介護認定→ケアプラン(介護サービス計画)の作成を含めたケアマネジメント→サービスの利用」というプロセスを経る必要があります。簡単な流れは図表1の通りです。
介護保険と医療保険の大きな違いの一つとして、サービスを受けられるまでの手続きやプロセスがあります。医療保険の場合、医療機関に行けば、いつでもどこでも必要な治療や検査、手術を受けられますが、介護保険は「要介護認定→ケアプラン(介護サービス計画)の作成を含めたケアマネジメント→サービスの利用」というプロセスを経る必要があります。簡単な流れは図表1の通りです。
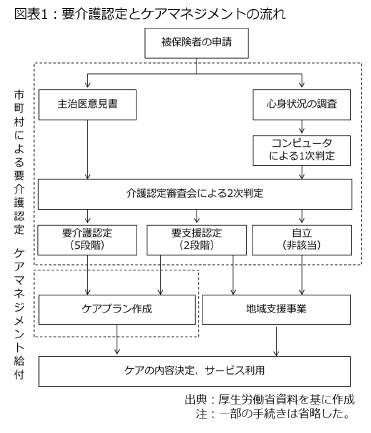 まず、要介護認定は市町村で実施されます。認定に際しては、ケアに要する手間暇を時間に換算してコンピューターで自動的に評価する1次判定と、主治医意見書を加味しつつ専門家が判断を下す2次判定の2つの工程で構成されており、最終的に軽度な2段階の「要支援」、重度な5段階の「要介護」、「自立(非該当)」に区分されます。
まず、要介護認定は市町村で実施されます。認定に際しては、ケアに要する手間暇を時間に換算してコンピューターで自動的に評価する1次判定と、主治医意見書を加味しつつ専門家が判断を下す2次判定の2つの工程で構成されており、最終的に軽度な2段階の「要支援」、重度な5段階の「要介護」、「自立(非該当)」に区分されます。このうち、要支援1~2と要介護1~5の7段階に類型化された人は介護保険サービスを受けられます。一方、自立(非該当)と認定された人は「地域支援事業」など介護予防に関する事業を除けば、介護保険サービスを受けられません。つまり、要介護認定で必要度を判定し、自立(非該当)と判定された人は制度を使えないということです。
なお、要支援1~2のうち、デイサービスや訪問介護を希望する場合、地域支援事業での取り扱いになるのですが、こちらの説明は輪を掛けて複雑なので、今回は省きます。
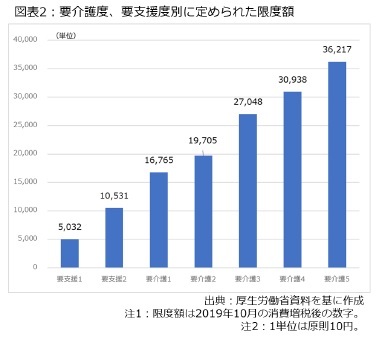 さらに要支援者や要介護者のうち、在宅サービスと地域密着型サービスを使う人に関しては、図表2の通り、段階ごとに給付額の上限(区分支給限度基準額、以下は限度額)が定められています。つまり、この段階では受けられるサービスが決まるわけではなく、分かりやすく言えば「保険で使える金額」が決まります。例えば、最も重い要介護5の場合、36,217単位が使えます。ここで言う単位とは、原則として10円で換算される一方、地価や物価の高い大都会の場合は加算する仕組みなので、ここでは話を分かりやすくするため、「1単位=10円」と置き換えてご理解下さい。
さらに要支援者や要介護者のうち、在宅サービスと地域密着型サービスを使う人に関しては、図表2の通り、段階ごとに給付額の上限(区分支給限度基準額、以下は限度額)が定められています。つまり、この段階では受けられるサービスが決まるわけではなく、分かりやすく言えば「保険で使える金額」が決まります。例えば、最も重い要介護5の場合、36,217単位が使えます。ここで言う単位とは、原則として10円で換算される一方、地価や物価の高い大都会の場合は加算する仕組みなので、ここでは話を分かりやすくするため、「1単位=10円」と置き換えてご理解下さい。こうした要介護認定の後、図表1の下側に相当するケアマネジメント給付、分かりやすく言うとケアプランの作成手続きに入ります。ケアプランには「今後の暮らしで重視したいこと」「そのために障害となること」「障害を解決するための方策」「必要な介護保険サービスの種類、日時、必要な費用・負担」などを記入することになっており、これに沿って介護保険サービスなどが提供されます。こうした調整を担う専門職として、ケアマネジャー(介護支援専門員)が制度化されています。
例えば、一連のプロセスに際して、「状態の悪化を防ぐため、外出機会の確保が必要」と判断された場合、一つの方策としてデイサービスを利用することになります。その際には、ケアマネジャーがケアプランを作成し、さらにデイサービスの事業所と調整した上で、高齢者がデイサービス事業所と契約を結ぶことになります。こうした手続きを経て、介護保険サービスを受けられます。
Q3.何だか複雑ですね。どこに行けば相談を受けられますか?
■最寄りの「地域包括支援センター」で相談して下さい。
要は「要介護認定→ケアプランの作成を含めたケアマネジメント→サービスの利用」という手続きやプロセスを経ると理解して下さい。介護保険サービスを受ける上での最初の相談先としては、中学校区単位で設置されている「地域包括支援センター」が重要になります。地域包括支援センターは介護保険サービスの相談に加えて、高齢者の権利擁護、要支援1~2の人を対象としたケアマネジメントなどを担っており、社会福祉士やケアマネジャーなどの専門職が詰めています。ここに相談すれば、上記の相談を受け付けてもらえるほか、ケアマネジャーが働いている居宅介護支援事業所も紹介してもらえます。
ただ、地域包括支援センターの名称は自治体ごとに違います。さらに運営についても、外部に委託されているケースがあります。例えば、弊社が立地する東京都千代田区では「高齢者あんしんセンター」という名称で2カ所設置されており、運営は社会福祉法人に委託されています。
要は「要介護認定→ケアプランの作成を含めたケアマネジメント→サービスの利用」という手続きやプロセスを経ると理解して下さい。介護保険サービスを受ける上での最初の相談先としては、中学校区単位で設置されている「地域包括支援センター」が重要になります。地域包括支援センターは介護保険サービスの相談に加えて、高齢者の権利擁護、要支援1~2の人を対象としたケアマネジメントなどを担っており、社会福祉士やケアマネジャーなどの専門職が詰めています。ここに相談すれば、上記の相談を受け付けてもらえるほか、ケアマネジャーが働いている居宅介護支援事業所も紹介してもらえます。
ただ、地域包括支援センターの名称は自治体ごとに違います。さらに運営についても、外部に委託されているケースがあります。例えば、弊社が立地する東京都千代田区では「高齢者あんしんセンター」という名称で2カ所設置されており、運営は社会福祉法人に委託されています。
Q4.サービスの種類、プロセスは概ね理解できました。サービス利用に際しての費用負担はどうなっていますか?
■原則として1割負担ですが、所得が高いと2~3割負担になります。
介護保険制度では当初、所得水準に関わらず、給付費の1割を負担する仕組みが採用されました。例えば、先に触れた要介護認定5を受けた人が在宅サービスや地域密着型サービスを限度額ギリギリまで使った場合、自己負担は原則として1割負担の約3万6,000円になります。
ただ、いくつか例外があります。まず、図表2で定められた限度額を超えた部分については、全額自己負担になります。このため、サービスを多く利用するほど負担が重くなるわけです。第2に、所得の高い人については、2割負担、あるいは3割負担になります。具体的には、単身世帯の場合、160万円以上は2割負担、340万円以上は3割負担であり、その他の人は1割となっています(月々の負担上限を抑える「高額介護サービス費」が適用されるため、実際の負担額は抑制されます)。
第3に、ケアプラン作成を含むケアマネジメントについては、サービスのアクセスを改善するため、例外的に自己負担がゼロとなっており、保険給付で全額が賄われています。
介護保険制度では当初、所得水準に関わらず、給付費の1割を負担する仕組みが採用されました。例えば、先に触れた要介護認定5を受けた人が在宅サービスや地域密着型サービスを限度額ギリギリまで使った場合、自己負担は原則として1割負担の約3万6,000円になります。
ただ、いくつか例外があります。まず、図表2で定められた限度額を超えた部分については、全額自己負担になります。このため、サービスを多く利用するほど負担が重くなるわけです。第2に、所得の高い人については、2割負担、あるいは3割負担になります。具体的には、単身世帯の場合、160万円以上は2割負担、340万円以上は3割負担であり、その他の人は1割となっています(月々の負担上限を抑える「高額介護サービス費」が適用されるため、実際の負担額は抑制されます)。
第3に、ケアプラン作成を含むケアマネジメントについては、サービスのアクセスを改善するため、例外的に自己負担がゼロとなっており、保険給付で全額が賄われています。
Q5.サービスを受ける場合、気を付けることはありますか?どんなことがポイントになりますか?
■介護保険は「選択」を重視しています。どんな生活を送りたいか、意思表示しましょう。
介護保険法を読むと、「被保険者の選択」という文言が入っています。つまり、高齢者自らが生活環境やサービスを自己決定、自己選択する大前提に立っています。このため、ケアプランを作成するケアマネジャーに対し、高齢者が「要介護認定を受けたが、趣味の俳句を続けたい」とか、「足腰が弱って来たので、回数が減るのは仕方がないけど、図書館に行く習慣だけは大事にしたい」といった要望を伝えることが重要になります。もちろん、要介護認定を受けると、できないことが増えるわけですが、その範囲内でも生き甲斐や趣味を続けられるように要望を伝えることが重要になります。
さらにケアプランの作成に際しては、介護保険サービスだけに頼らず、自治体の福祉サービスや民間企業の配食サービス、公民館などの地域資源を組み合わせる柔軟な発想も必要になります。例えば、デイサービスに見学に行き、「余り肌に合わないな」と感じた場合、デイサービスで提供される機能のうち、食事は民間企業の配食サービスで対応し、外出機会は自治体のボランティアサービスで図書館に出掛けることで確保するといった選択肢も考えられます。
このほか、ケアマネジャーとの相性も重要になります。ケアマネジャーは利用者にとって、介護保険サービスを受ける際の「入口」になる専門職ですし、もし意思疎通に齟齬が生じると、生活に支障が出るかもしれません。その場合、ケアマネジャーを変える選択肢も考えられます。
もちろん、全てのニーズが叶うわけではないので、利用者や家族もケアマネジャーの説明や意見を十分に聞き、お互いが歩み寄ることが重要になると思います。どうしてもケアマネジャーに任せるのが難しい場合、手続きが煩雑ですが、ケアマネジャーを介さない自己作成(セルフケアプラン)という方法もあります。
介護保険サービスの利用に際しても、留意点があります。例えば、在宅ケアに関しては、介護保険が全てのニーズに対応していない点を理解する必要があります。介護保険制度では日常生活に関わる支援を給付対象としており、「訪問介護のヘルパーは日常のゴミ出しに対応してくれるが、粗大ごみは対象外」といった形で、給付を受けられる対象範囲や線引きが細かく決まっています。
介護保険法を読むと、「被保険者の選択」という文言が入っています。つまり、高齢者自らが生活環境やサービスを自己決定、自己選択する大前提に立っています。このため、ケアプランを作成するケアマネジャーに対し、高齢者が「要介護認定を受けたが、趣味の俳句を続けたい」とか、「足腰が弱って来たので、回数が減るのは仕方がないけど、図書館に行く習慣だけは大事にしたい」といった要望を伝えることが重要になります。もちろん、要介護認定を受けると、できないことが増えるわけですが、その範囲内でも生き甲斐や趣味を続けられるように要望を伝えることが重要になります。
さらにケアプランの作成に際しては、介護保険サービスだけに頼らず、自治体の福祉サービスや民間企業の配食サービス、公民館などの地域資源を組み合わせる柔軟な発想も必要になります。例えば、デイサービスに見学に行き、「余り肌に合わないな」と感じた場合、デイサービスで提供される機能のうち、食事は民間企業の配食サービスで対応し、外出機会は自治体のボランティアサービスで図書館に出掛けることで確保するといった選択肢も考えられます。
このほか、ケアマネジャーとの相性も重要になります。ケアマネジャーは利用者にとって、介護保険サービスを受ける際の「入口」になる専門職ですし、もし意思疎通に齟齬が生じると、生活に支障が出るかもしれません。その場合、ケアマネジャーを変える選択肢も考えられます。
もちろん、全てのニーズが叶うわけではないので、利用者や家族もケアマネジャーの説明や意見を十分に聞き、お互いが歩み寄ることが重要になると思います。どうしてもケアマネジャーに任せるのが難しい場合、手続きが煩雑ですが、ケアマネジャーを介さない自己作成(セルフケアプラン)という方法もあります。
介護保険サービスの利用に際しても、留意点があります。例えば、在宅ケアに関しては、介護保険が全てのニーズに対応していない点を理解する必要があります。介護保険制度では日常生活に関わる支援を給付対象としており、「訪問介護のヘルパーは日常のゴミ出しに対応してくれるが、粗大ごみは対象外」といった形で、給付を受けられる対象範囲や線引きが細かく決まっています。
Q6.どうして「健康寿命」のコーナーで介護保険を取り上げているのですか?一般的に介護が必要になった場合、「健康」とは言えないのではないですか?
■要介護認定を受けても、介護サービスなどを使いつつ、幸せに暮らす工夫と自己選択が必要になります。
一般的に健康寿命とは「医療・介護が要らない状態」を指すため、介護保険サービスの話を健康寿命に入れるのは分かりにくい整理かもしれません。
しかし、要介護認定を受けたからと言って、人生が終わりではありません。残された能力や記憶で幸せに生きる権利を有していますし、軽度の要支援者に関しては、リハビリテーションで回復する可能性もあります。
何よりも介護保険は「自己選択」を重視しています。このため、介護保険サービスや自治体の福祉サービス、地域資源を使いつつ、可能な限り自らの望む生活を継続することは可能です。もし健康寿命を「医療・介護が要らない状態」を狭く定義してしまうと、要介護者を視界から外してしまうことになりますし、介護保険の理念とも反する結果になりかねません。
さらに、健康寿命の延伸に向けて、介護予防の必要性が強調され過ぎると、要介護認定を受けた人を「落伍者」と見なすような機運、あるいは介護保険サービスを受けにくい雰囲気が形成されるかもしれません。本コーナーでは「健康寿命」を幅広く捉えており、周囲の環境に適応しつつ、要介護者が健康に暮らせるような環境整備が重要と考えています。
一般的に健康寿命とは「医療・介護が要らない状態」を指すため、介護保険サービスの話を健康寿命に入れるのは分かりにくい整理かもしれません。
しかし、要介護認定を受けたからと言って、人生が終わりではありません。残された能力や記憶で幸せに生きる権利を有していますし、軽度の要支援者に関しては、リハビリテーションで回復する可能性もあります。
何よりも介護保険は「自己選択」を重視しています。このため、介護保険サービスや自治体の福祉サービス、地域資源を使いつつ、可能な限り自らの望む生活を継続することは可能です。もし健康寿命を「医療・介護が要らない状態」を狭く定義してしまうと、要介護者を視界から外してしまうことになりますし、介護保険の理念とも反する結果になりかねません。
さらに、健康寿命の延伸に向けて、介護予防の必要性が強調され過ぎると、要介護認定を受けた人を「落伍者」と見なすような機運、あるいは介護保険サービスを受けにくい雰囲気が形成されるかもしれません。本コーナーでは「健康寿命」を幅広く捉えており、周囲の環境に適応しつつ、要介護者が健康に暮らせるような環境整備が重要と考えています。
Q7.介護保険制度を学ぶ上では、どんな方法がありますか?
■市町村、地域包括支援センターでパンフレットをもらうことをお薦めします。
厚生労働省のホームページに出ている資料が一つの方策ですが、やや細かすぎる感があります。さらに介護保険は3年に1回の頻度で改正されており、厚生労働省の資料では最近の改正内容が強調されがちなので、ユーザーにとって分かりやすい情報とは言えない面があります。
むしろ、ユーザーに近い目線で作られている市町村のパンフレットの方が分かりやすいと思いますので、市町村の担当課、あるいは地域包括支援センターで入手することをお薦めします。その際、市町村が独自に実施している福祉サービスのパンフレットとか、認知症の症状の変化に合わせて相談やサービス、支援に関する情報を紹介している「認知症ケアパス」、在宅医療を受ける際の手続きや医療機関のリストなどを載せているパンフレットなども入手すると、お住まいの地域でケアを受ける際の関連情報を幅広く得られると思います。
厚生労働省のホームページに出ている資料が一つの方策ですが、やや細かすぎる感があります。さらに介護保険は3年に1回の頻度で改正されており、厚生労働省の資料では最近の改正内容が強調されがちなので、ユーザーにとって分かりやすい情報とは言えない面があります。
むしろ、ユーザーに近い目線で作られている市町村のパンフレットの方が分かりやすいと思いますので、市町村の担当課、あるいは地域包括支援センターで入手することをお薦めします。その際、市町村が独自に実施している福祉サービスのパンフレットとか、認知症の症状の変化に合わせて相談やサービス、支援に関する情報を紹介している「認知症ケアパス」、在宅医療を受ける際の手続きや医療機関のリストなどを載せているパンフレットなども入手すると、お住まいの地域でケアを受ける際の関連情報を幅広く得られると思います。
(2021年03月16日「ジェロントロジーレポート」)
このレポートの関連カテゴリ

03-3512-1798
経歴
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/09/26 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(下)-取り得る適正化策の選択肢と論点を探る | 三原 岳 | 研究員の眼 |
| 2025/08/27 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(上)-医療的ニーズの高い人の支援が不十分な点など背景を探る | 三原 岳 | 研究員の眼 |
| 2025/07/29 | 介護保険改正の論点を考える-積み残された財源問題のほか、人材確保や有料老人ホームの見直しも論点に、参院選の影響は? | 三原 岳 | 基礎研レポート |
| 2025/07/24 | 診療報酬改定と「植木鉢」-石油危機の逸話から考える制度複雑化の背景 | 三原 岳 | 研究員の眼 |
新着記事
-
2025年10月17日
EUの金融システムのリスクと脆弱性(2025秋)-欧州の3つの金融監督当局の合同委員会報告書 -
2025年10月17日
日本における「老衰死」増加の背景 -
2025年10月17日
選択と責任──消費社会の二重構造(1)-欲望について考える(2) -
2025年10月17日
首都圏の中古マンション価格~隣接する行政区単位での価格差は?~ -
2025年10月17日
「SDGs疲れ」のその先へ-2015年9月国連採択から10年、2030年に向け問われる「実装力」
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【介護が必要になったらどうする?】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
介護が必要になったらどうする?のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




