- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 介護保険制度 >
- ケアプランの有料化で質は向上するのか-報酬体系の見直し、独立性の確保が先決
ケアプランの有料化で質は向上するのか-報酬体系の見直し、独立性の確保が先決

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
1――はじめに~ケアプラン有料化で質は確保できるのか~
しかし、ケアプランの有料化による給付抑制のインパクトは小さいと見られていた。さらに質の問題についても、ケアマネジャーは介護を必要とする高齢者の意思決定を支援する「代理人機能」という本来の役割を持っているが、ケアプランの有料化論議とは別に、幾つかの課題を抱えている。
具体的には、代理人機能を阻害している要因として、(1)介護保険サービスをケアプランに組み込まなければ、ケアプラン作成に関わる介護保険の報酬を受け取れない「報酬体系の問題」、(2)ケアマネジャーの勤める居宅介護支援事業所が他の介護保険サービス事業所に併設されており、利用者の代理人機能が発揮されにくい「独立性の問題」――という制度的な課題が大きく、ケアマネジャーやケアマネジメントの質の問題を考える上で本質的な論点である。結局、2019年末に決着した制度改正論議ではケアプランの有料化が見送られたが、2つの制度的な課題は残されたままである。
本レポートでは、制度創設時の理念や経緯にさかのぼりつつ、ケアプラン作成に至るプロセスであるケアマネジメントや、ケアマネジャーに期待されている本来の役割を考察した上で、ケアプラン有料化を巡る政府内の議論を取り上げる。その上で、ケアマネジャーが本来の専門性を発揮できる環境整備に向けて、報酬体系の見直しや独立性の強化など制度改正の選択肢を挙げる。
(※本稿は2019年9月6日に公表したレポートを基に、その後の制度改正論議などを反映して再構成した)
2――ケアプランとケアマネジメントとは何か
まず、ケアプランやケアマネジメントの概要から説明する。要介護認定を受けた高齢者が介護保険サービスを受けようとすると、ケアプランの中で必要なサービスや時間などを事前に決める必要があり、その作成業務の大半はケアマネジャーが担っている。
 その際、利用者はケアマネジャーに対して、ケアプラン作成に要する費用(居宅介護支援費1)を支払う必要がない。通常の介護保険サービスの場合、保険制度でカバーする給付率は原則9割、所得に応じて7~8割となっており、高齢者は残りの費用の1~3割を支払う必要があるのに対し、ケアプラン作成費を含めたケアマネジメントについては、保険給付で100%対応しているため、自己負担が発生しない。そのイメージは図1の通りである。
その際、利用者はケアマネジャーに対して、ケアプラン作成に要する費用(居宅介護支援費1)を支払う必要がない。通常の介護保険サービスの場合、保険制度でカバーする給付率は原則9割、所得に応じて7~8割となっており、高齢者は残りの費用の1~3割を支払う必要があるのに対し、ケアプラン作成費を含めたケアマネジメントについては、保険給付で100%対応しているため、自己負担が発生しない。そのイメージは図1の通りである。このようにケアプラン作成が特例的な取り扱いとなっている理由について、介護保険制度の創設に深く関わった元厚生省幹部の書籍では「従来の医療保険にはない事務的サービスの給付であり、利用者に費用負担の対価であるという認識を持ってもらうには時間を要するのではないかという配慮から、(略)利用者負担の対象外とされている」と説明されている2。
さらに、1996年4月の老人保健福祉審議会(厚相の諮問機関)報告書3でケアマネジメントについて、「サービスを積極的に利用できるよう、利用者負担について十分配慮する必要がある」と記述されていた点も注目される。当時、介護保険料を徴収されるのに、サービスが提供されない「保険あってサービスなし」の状態が危惧されていたため、介護保険サービスを使う際の「入口」となるケアプラン作成を無料化することで、介護保険サービスを使いやすくする判断があったと思われる。
では、ケアプラン作成に至るケアマネジメントとは、どのようなことを実施しているのだろうか。あるいはケアプランには一体、どんな内容が盛り込まれているのだろうか。以下、その概要を見ることにする。
1 本レポートでは分かりやすさを追求するため、居宅介護支援費を「ケアプラン作成費」と言い換えるが、本来はケアマネジメントに関する対価と理解すべきである。
2 堤修三(2018)『社会保険の政策原理』国際商業出版p241を参照。
3 1996年4月22日に公表された老人保健福祉審議会の「高齢者介護保険制度の創設について」を参照。
ケアマネジメント4は元々、1990年にイギリスで制度化され、日本でも介護保険制度の導入に際して「輸入」された経緯がある。その定義は「対象者の社会生活上での複数のニーズを充足させるため適切な社会資源と結びつける手続きの総体」5とされており、(1)地域生活を支援する「コミュニティ・ケア」の推進、(2)医療、心理、福祉など総合的なアプローチで利用者の地域生活を支援、(3)QOL(生活の質)の向上、(4)財源のコントロール――の4つを目標としているという6。
 さらに、厚生労働省の「介護支援専門員(ケアマネジャー)の資質向上と今後のあり方に関する検討会」(以下、あり方検討会)が2013年1月に取りまとめた「中間的な整理」(以下、中間整理)では、ケアマネジメントについて、「アセスメントからサービス担当者会議を経てケアプランが確定した後のモニタリングまで一連の流れ」と定義した上で、ケアプラン作成を含めた具体的な流れとして、図2のようなイメージを紹介している。
さらに、厚生労働省の「介護支援専門員(ケアマネジャー)の資質向上と今後のあり方に関する検討会」(以下、あり方検討会)が2013年1月に取りまとめた「中間的な整理」(以下、中間整理)では、ケアマネジメントについて、「アセスメントからサービス担当者会議を経てケアプランが確定した後のモニタリングまで一連の流れ」と定義した上で、ケアプラン作成を含めた具体的な流れとして、図2のようなイメージを紹介している。まず、利用者の置かれている状況の把握や生活上の支障、要望に関する情報収集、心身機能が低下した背景や要因の分析、解決すべき生活課題の把握といったアセスメントを経て、ケアプランの原案を作成する。さらにケアプランの原案を多職種で構成する「サービス担当者会議」に提出し、多様かつ専門的な視点を加味しつつ、利用者の同意を得た後にプランを最終的に決定する。
その後、サービスが提供された後、精算など給付管理を実施。支援開始後の状況を予想する「予後予測」に基づいて再アセスメントを実施し、必要に応じてケアプランを見直すことが想定されている。
つまり、「アセスメント→ケアプラン作成→サービス担当者会議→給付管理→モニタリング評価→アセスメント」というPDCAサイクルを回すことが重視されている。
4 ケアマネジメントは本来、高齢者介護に限らず、障害者福祉を含めた幅広い分野で使われるが、本レポートでは介護保険の議論に特化する。
5 白澤政和(1992)『ケースマネージメントの理論と実際』中央法規出版p11。
6 白澤政和編著(2013)『改訂 ケアマネジメント』全国社会福祉協議会pp12-13。
この中で、中核を成すのがケアプラン作成である。利用者が介護保険サービスを受ける際、サービスの種類や内容、日時などをケアプランに位置付ける必要があるためだ。
しかし、ケアプランは介護保険サービスを受けるためだけに使われるわけではない。むしろ、本人のQOLやADL(日常生活動作)を向上するための「短期」「長期」の目標を定め、介護保険サービスだけでなく、自治体の福祉サービスや地域資源、民間企業が実施している配食サービスなど、目標の達成に必要な選択肢を幅広く盛り込める。例えば、高齢者から「近所の通所介護(デイサービス)が性に合わない」という不満が出た場合、その人の生活実態に沿って「大学や役所の生涯学習講座に出掛ける」といった日程をケアプランに入れた上で、これに必要な自費サービスや自治体の福祉サービス、地域のボランティアサービスを使うといった対応が認められている。この点に関連し、厚生省幹部は制度創設時、国会答弁では以下のように述べている(下線は筆者)7。
サービスの計画(筆者注:ケアプランを指す)には、介護保険の給付だけではなくて、市町村独自のサービスでございますとかボランティアのサービスなどを含みますいろいろな種類や内容を含んだサービスの目標でございますとか、その目標が達成される時期なども盛り込むことになっているわけでございます。
このように幅広く社会資源を取り込みつつ、利用者のQOLを上げることは一般的にソーシャルワークと呼ばれており、ケアマネジメントとケアマネジャーに期待されている機能の一つである。
7 第145国会会議録1999年4月13日参議院国民福祉委員会における厚生省の近藤純五郎老人保健福祉局長による答弁。
では、ケアプラン作成を含めたケアマネジメントに携わるケアマネジャーとは、どういったことが期待される専門職なのだろうか。図2で見たケアマネジメントの流れでは、アセスメント能力、プランニング能力、コーディネート・合意形成能力、モニタリング能力が挙がっており、最終的には利用者の意思決定支援が求められている。介護保険制度の創設に関わった有識者は当時、講演で以下のように述べていた8。
自立支援の最も重要な機能としては、今回の制度の中のケアマネジメントであり、これを人で担う場合、ケアマネジャーということになっている。これが介護保険の最も本質的な部分となっているのです。(略)利用者、広く言えば自治体の住民の立場に立ち尽くすこと。それが大事なのです。決して、ケアマネジャーが雇われている事業者の立場に立って物事を考えない。住民の立場、利用者の立場に立ち尽くす。(略)プロとして助言の力があること。そのことを自分で鍛え、言葉で伝え、表情で伝え、そして利用者と利用者のケアの受給について、最も適切なケアが受けられることを助言できること。この微妙なところで成り立つ新しい職業として、ケアマネジャーというのを創設したのです。
補足すると、ここの「自立支援」とは昨今の制度改正で重視されている「介護予防」の意味ではなく、「利用者による自己決定」を意味9しており、これを支えるため、適切なケアを受けられるように、住民や利用者の立場になって助言できるプロの専門職として、ケアマネジャーが創設されたと述べている。
こうした役割については、利用者の自己決定を支援する「代理人(agent)機能」という言葉で整理できる。制度創設に際して、利用者の代理人機能が期待されていたことを示す証左として、介護保険法が国会で審議された際のやり取りを紹介しよう(下線は筆者による追加)10。
根本匠衆院議員(後に厚生労働相):(筆者注:介護保険制度では)利用者とサービス提供者は対等の契約者になります。対等な契約者ということになりますと、このケアプランを作成する際に利用者の意見、意向を適切に反映することが必要になってくる。(略)制度的に仕組む際には、身近である、専門性がある、あるいは客観的に判断できる、こういうことを備えた代弁者あるいは代弁機能、これが重要だと思います。
江利川毅厚生省官房審議官:いろいろな分野の介護サービスがありますし、その中には、専門的な知識の判断が必要になったり、あるいは幅広い情報が必要になったりするものがございます。そういうものを本人とか家族だけで全部把握するというのはなかなか不可能で、利用者の代弁的な機能、代理的な機能、こういうものが必要だと思います。(略)介護支援専門員がこの制度の中で先生の御指摘になるような代弁的機能、そういうものを果たすことになろうかと思っております。
つまり、以前の「措置制度」では、市町村が福祉サービスの内容を一方的に決めていたのに対し、介護保険制度では利用者の自己選択を重視しつつ、事業者と対等な関係性の下で、利用者が契約を結ぶ方法を採用したが、福祉サービスの利用に際しては、専門的な知識や幅広い情報が必要になる。そこで、ケアマネジャーが「代理人機能」(国会では代弁者、代弁的機能と表記)を果たすことで、利用者の自己決定を支援することが必要と論じているのである。
しかし、「利用者の代理人」と言っても、利用者の言いなりになるという意味ではなく、必要なサービスを過不足なく提供できるように調整する役割が求められている。先に触れた解説書で、ケアマネジメントの目標の一つとして「財源のコントロール」が挙がっているのは、その一つの表れと言える。具体的には、ケアマネジャーが専門的な観点に立ち、不要なサービスの利用を避ける調整などに当たることが想定されており、「ケアマネジャーは介護保険制度そのものを維持していく金庫番的な役割」11を果たしている分、ケアマネジメントは「財源抑制のためにも、要援護者の生活の質を高めるためにも活用できる、いわば両刃の剣の側面」12を持っているという。実際、介護保険制度創設に関わった元厚生省幹部の書籍では「サービス給付の効率化、適正化につながる新たな仕組みの導入」の一つとして、ケアマネジメントによる支援とケアプラン作成が挙がっている13。
言い換えると、ケアマネジメントを担うケアマネジャーは、意思決定を支援する「利用者の代理人機能」を第一の役割としつつも、介護保険の財政を運営する保険者である市町村の給付費抑制に貢献することが期待されている点で、「保険者の代理人機能」も併せ持っていることになる。
さらに、後述する通り、ケアマネジャーが所属する「居宅介護支援事業所」の大半は他の介護サービス事業所に併設されており、事業所の経営判断を受けやすい構造になっている。その意味では、ケアマネジャーは微妙な立ち位置で成り立っている専門職と言える。
8 大森彌編著(2002)『高齢者介護と自立支援』ミネルヴァ書房pp25-26を参照。
9 自立の多義性については、2019年2月8日掲載の拙稿レポート「社会保障関係法の『自立』を考える」を参照。
10 第140国会会議録1997年5月16日衆議院厚生委員会のやり取り。
11 白澤政和(2011)『「介護保険制度」のあるべき姿』筒井書房p219。
12 白澤政和(1998)『介護保険とケアマネジメント』中央法規出版p128。
13 和田勝編著(2007)『介護保険制度の政策過程』東洋経済新報社p72。
こうした微妙な立ち位置のケアマネジャーについて、資質を問う意見が示されている。例えば、あり方検討会が2013年1月に示した中間整理では、(1)利用者の課題や目標を導き出すプロセスの明確化、(2)サービス担当者会議における情報共有、(3)研修制度の見直し、(4)医療との連携促進――などが論じられた。
このうち、(4)については近年、在宅医療の充実が図られている中、医療と介護の境目が曖昧な自宅の療養生活を支えるため、医療・介護連携の充実が求められている。一方、現在は介護職出身のケアマネジャーが増えているため、多くのケアマネジャーが医療の知識を持っておらず、連携が上手く進まないとされており、両者の連携を促すような報酬改定や研修が実施されている。
近年は介護給付費を抑制する観点に立ち、介護予防に力点を置く「自立支援介護」と、ADLの改善を重視する「自立支援型ケアプラン」の必要性も論じられている14。この局面では「ケアマネジメントは利用者のQOLを高めることから、財源を抑制することのほうに、振り子が移行している」との指摘15がある通り、ケアマネジャーは「保険者の代理人」として、介護予防に貢献する必要性が問われていると言える。
このほか、2021年度制度改正に向けて、質の問題と費用の問題をリンクさせる議論が取り沙汰された。その発火点となったのは財政制度等審議会(財務相の諮問機関、以下は財政審)の問題提起である。以下は財政審の提案内容に加えて、その後の反応を見ることにしよう。
14 なお、介護予防に力点を置く「自立支援」について、筆者は懐疑的である。詳細は2017年12月20日掲載の拙稿レポート「『治る』介護、介護保険の『卒業』は可能か」を参照。
15 白澤政和(2019)『介護保険制度とケアマネジメント』中央法規出版p55。
3――ケアプラン有料化を巡る動き
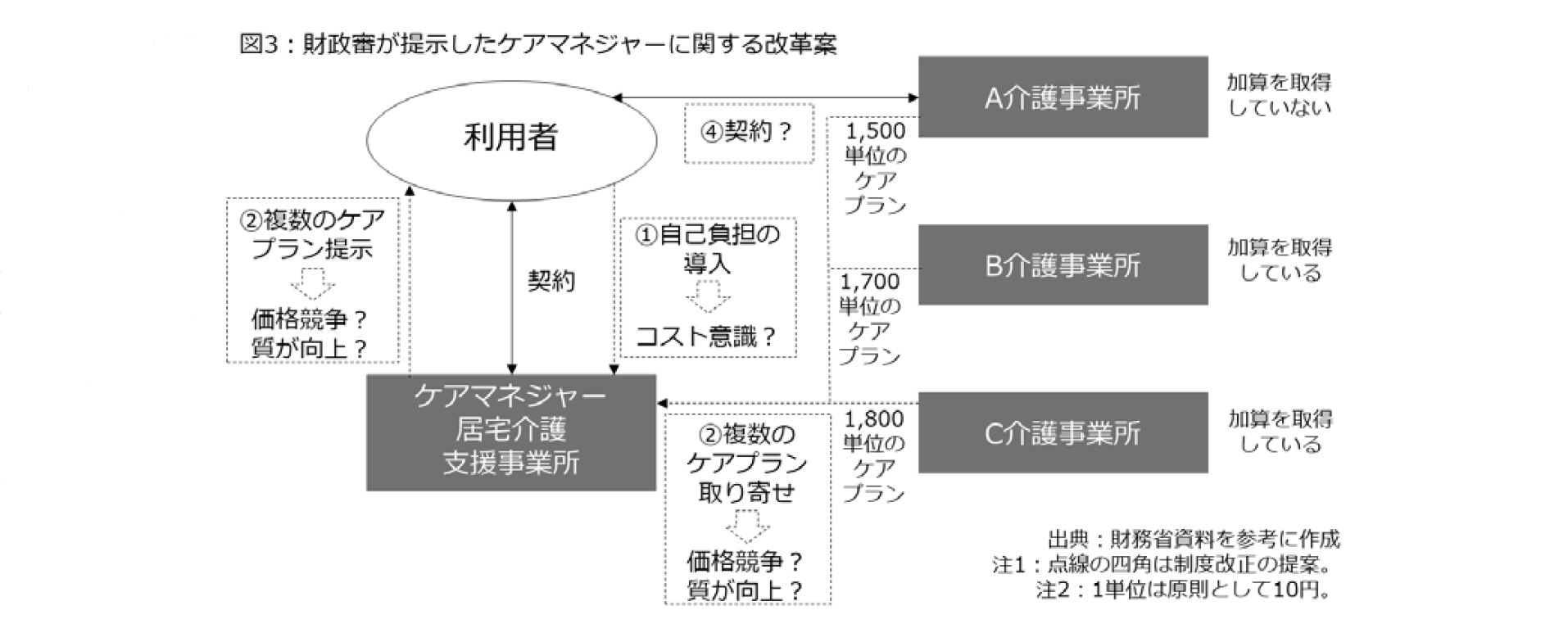
利用者負担がないことで利用者側からケアマネジャーの業務の質についてのチェックが働きにくい構造となっていると考えられるため、ケアマネジメントの質の向上を図る観点等から、居宅介護支援等にも利用料負担を設ける必要がある――。2018年5月の財政審建議には以上のような文言が盛り込まれた16。
つまり、利用者の自己負担を導入することで、ケアマネジャーに対する利用者の適切な選択を促すとともに、価格を比較できるようにすることで、ケアマネジャーや事業者を選ぶ利用者の目を養う必要があるとしていた。そのイメージは図3の通りである。
もちろん、ケアプラン有料化は歳出抑制策の側面を持っている。2018年5月の財政審建議18では、ケアプラン有料化を「制度の持続可能性を踏まえた保険給付範囲」に関する制度改正の一つに位置付けられている。
16 2018年5月23日、財政制度等審議会「新たな財政健全化計画等に関する建議」を参照。
17 2019年4月23日、財政制度等審議会財政制度分科会資料を参照。
18 2018年5月23日、財政制度等審議会「新たな財政健全化計画等に関する建議」を参照。
こうした財政審の指摘を踏まえ、2018年6月の「経済財政運営と改革の基本方針2018」(骨太方針2018)ではケアプラン有料化について、「給付の在り方を検討する」と規定した。その後、同年12月に改訂された「新経済・財政再生計画改革工程表」でも、2021年度制度改正に向けて、ケアプラン作成に関する給付と負担の在り方を検討した上で、必要な措置を講じるという趣旨の文言が盛り込まれており、社会保障審議会(厚生労働相の諮問機関)介護保険部会の議論でもケアプラン有料化の是非は制度の持続可能性確保の一つとして論じられた。
なお、2019年6月に公表された自民党の参院選政策集19ではケアマネジャーの国家資格化を目指す方針とともに、「誰でも公平にケアマネジメントが受けられるように、介護保険制度で全額を賄う現行制度を堅持します」との考えを示していた。
19 2019年6月17日、自民党「総合政策集2019 J-ファイル」を参照。
こうした議論に対し、日本介護支援専門員協会(以下、日本ケアマネ協会)は反対姿勢を示した。特に、複数の事業者からの説明を義務付ける財政審の案について、日本ケアマネ協会は2019年4月の意見書で、「ケアマネジャーの6割近くは利用者から費用の比較を求められていない」「サービス事業所の選定に際して、費用が影響していないと考えるケアマネジャーは半数程度に及ぶ」とする緊急調査(有効回答は259人)を引用しつつ、(1)「加算を算定しない事業所の方が安くていい」という誤解を与え、利用者による正当な事業者の評価を阻害する可能性がある、(2)利用者の多くは複数の事業所の紹介を求めていない、(3)利用者の事業所選択で費用負担は重視されていない――と指摘した20。
こうした議論を踏まえると、歳出抑制の観点で「ケアプラン有料化が必要」という議論が浮上し、財政審はコストの問題と質の問題をリンクさせた。これに対し、日本ケアマネ協会は「利用者のニーズに合っていない」「現場の実情に沿っていない」といった理由で反対した。
では、ケアプラン有料化の論点として、どのようなことが想定されたのだろうか。以下、コストと質の2点について詳しく探る。
20 日本介護支援専門員協会が2019年4月26日に公表した「サービス価格の透明性向上・競争推進(在宅サービスの在り方の見直し)についての意見表明」を参照。
(2020年07月16日「ニッセイ基礎研所報」)

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/10/28 | 地域医療連携推進法人の現状と今後を考える-「連携以上、統合未満」で協力する形態、その将来像は? | 三原 岳 | 保険・年金フォーカス |
| 2025/09/26 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(下)-取り得る適正化策の選択肢と論点を探る | 三原 岳 | 研究員の眼 |
| 2025/08/27 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(上)-医療的ニーズの高い人の支援が不十分な点など背景を探る | 三原 岳 | 研究員の眼 |
| 2025/07/29 | 介護保険改正の論点を考える-積み残された財源問題のほか、人材確保や有料老人ホームの見直しも論点に、参院選の影響は? | 三原 岳 | 基礎研レポート |
新着記事
-
2025年11月18日
今週のレポート・コラムまとめ【11/11-11/17発行分】 -
2025年11月17日
タイGDP(25年7-9月期)~外需の鈍化と観光の伸び悩みで景気減速 -
2025年11月17日
【令和時代の2人の姿】入籍月の変化にみる「イマドキの選択」とは -
2025年11月17日
QE速報:2025年7-9月期の実質GDPは前期比▲0.4%(年率▲1.8%)-トランプ関税の影響が顕在化し、6四半期ぶりのマイナス成長 -
2025年11月14日
マレーシアGDP(2025年7-9月期)~内需は底堅く、外需は純輸出が改善
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【ケアプランの有料化で質は向上するのか-報酬体系の見直し、独立性の確保が先決】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
ケアプランの有料化で質は向上するのか-報酬体系の見直し、独立性の確保が先決のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




