- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 介護保険制度 >
- 20年を迎えた介護保険の再考(6)契約制度を考える-自己選択や対等な関係性の現れ
20年を迎えた介護保険の再考(6)契約制度を考える-自己選択や対等な関係性の現れ

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
1――はじめに~契約制度を考える~
第6回では介護保険制度で採用された契約制度を取り上げます。
2――契約を交わす場面
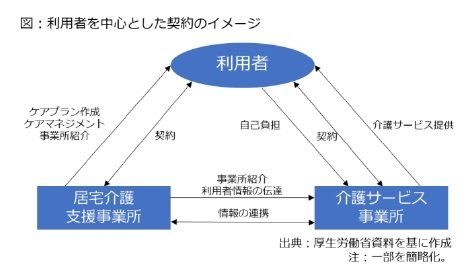 その後、ケアマネジャーの紹介を受け、ケアプランに盛り込まれた介護保険サービスを使うため、介護サービス事業所と契約を結びます。つまり、図のように利用者は居宅介護支援事業所、介護保険サービス事業所の双方と契約を結びます。
その後、ケアマネジャーの紹介を受け、ケアプランに盛り込まれた介護保険サービスを使うため、介護サービス事業所と契約を結びます。つまり、図のように利用者は居宅介護支援事業所、介護保険サービス事業所の双方と契約を結びます。なお、余り知られていませんが、ケアプランを含めたケアマネジメントについては、ケアマネジャーに依頼せず、利用者が自ら作成できます(いわゆる「自己作成」「セルフケアプラン」)。ケアマネジメントは介護保険サービスの一種類に位置付けられており、「ケアプランに訪問介護サービスを入れる/入れない」の判断を自分で決められるのと同様、給付としてのケアマネジメントを受けるかどうかの判断は利用者に委ねられています。この場合、図は三角形ではなく、利用者―介護サービス事業所の契約だけになります。
3――契約制度が導入された理由
従来は措置という形でやられていたものを今回は保険による給付ということでございますから、基本的には契約ということで、従来の行政によっていわばサービスを配分するという形から、利用者がそれを選び取るという基本的な形に変わってくるということになります。
ここでのキーワードは「措置」「契約」、さらに「行政によってサービスを配分」「利用者が選び取る」という4つです。第2回と第4回でも取り上げましたが、介護保険が導入される以前の高齢者福祉は「措置」と呼ばれており、市町村が利用者に対して「サービスを配分」、もっと有体に言えば、利用者に対して市町村がサービスを施すような形になっていました。
これに対し、介護保険制度では権利性や対等な関係性が強調されました。つまり、負担と給付の関係が明確な社会保険方式の下では、国民が保険料を支払う際、対価としての給付を受け取ることを期待している(一般的に「給付反対給付均等原則」と呼んでいます)ため、介護保険制度の導入を通じて、利用者の権利性が高まると期待されていたわけです。さらに、高齢者自らがサービスを選ぶ自己選択も重視され、対等な関係性の下で介護サービス事業者と契約する仕組みが採用されたわけです。
こうした考え方は介護保険制度と同時期にスタートした「社会福祉基礎構造改革」でも強調されました。当時の解説書では、措置制度の問題点として、「行政機関が自らサービスの価格を決定し、資源配分を行うため、選択性、効率性、利便性を欠く」などの点が挙がっているほか、福祉が「お上から与えられるものなのだ、言わば施しなのだ」という意識が根強かった点が指摘されています2。
今回は詳しく述べませんが、社会福祉基礎構造改革では利用者の要望とサービス供給者の都合を調整する手段として、市場の機能を重視する「準市場」(quasi-market)という考え方が採用されたため、利用者の選択権が重視された面もあります(準市場は今回の連続コラムでも取り上げる予定です)。
もちろん、こうした論理は理解できる反面、一足飛びに「契約」が必要という論理になるのか少し微妙です。介護保険と同じく社会保険方式を採用している医療保険では、介護保険ほど「契約」を想定していないためです。この差異を踏まえないと、介護保険制度で契約が採用された意味合いは見えて来ないことになるため、次に医療と介護の差を中心に論じて行きます。
1 1997年6月17日第140回国会参議院厚生委員会議事録における羽毛田信吾老人保健福祉局長の答弁。
2 炭谷茂ほか編著(2003)『社会福祉基礎構造改革の視座』ぎょうせいp28、p121。
4――医療との対比で見た契約制度の意味合い
私は10年ほど前、腹膜炎と腸閉塞で入院し、手術を受けた際、「承諾書」または「同意書」を書いた記憶がありますが、「契約書」ではありませんでした。実際、診察や入院、手術に際して、「契約」を交わした人はほとんどいないと思います。市場の機能に委ねられる通常の財やサービスと比べると、医療では契約が成り立ちにくいと思われているためです。
実際、患者―医師の間で契約が成り立つのかどうか、様々な議論があります。一般的な学説3としては、患者―医師の間に診療契約が結ばれていると考え、民法656条で準用する643条以下に基づく「準委任契約」に基づき、民法の委任契約が援用されるとしています。その一方、準委任契約説については、いくつか異論も出ているそうです。例えば、(1)別の病院に紹介/転院した場合、患者と医師の関係が継続しない、(2)チーム医療などの普及に伴い、当事者の関係は患者―医師だけに限らない、(3)医療過誤訴訟の場合、訴えられるのは病院の開設者であり、診療契約の相手は医師とは限らない――などの指摘があります。
さらに、そもそもの問題として、患者―医師の関係を契約で縛れないとの指摘もあります。例えば、経済学者の岩井克人氏は自己利益追求を前提とする契約関係の代わりに、「他の人のために一定の仕事を行うことを信頼によって任されている関係」という「信任」の必要性を説き、典型例として患者―医師の関係を挙げています4。具体的には、「無意識の状態で運ばれてきた患者は自ら契約を結ぶことができないが、医師は医師であることによって患者のために手術を行う権限を持っており、医師は患者の生命を信頼によって任されている」「意識ある患者の場合でも、少なくとも部分的には自分の生命を信頼によって医師に任さざるを得ない」と指摘。こうした関係を契約として結ぼうとすると、医師の一方的な自己契約になる危険性がぬぐえず、契約の要件を満たさないとしています。
このほか、法学者の樋口範雄氏も患者―医師が対等な関係になりにくい点などを理由に、信託制度に見られるような「信認関係」(fiduciary relation)の必要性を説いています5。
要は患者―医師の間で情報格差が大きく、契約が成立し得ないといっているわけです。分かりやすい例で言えば、腹痛に見舞われた時、腹痛の理由、手術など腹痛を取り除く方策、その必要度などを把握しているのは医師であり、患者ではありません。患者は医師から説明を受けても、「医師の判断が正しいのか」「医師の薦める方策以外に何か手立てがあるのか」といった点を患者だけで考えるのは極めて困難です。もちろん、患者自身が医師に対し、不明な点などを確認することは重要ですが、最後は「お任せします」ということになります。これが既述した「信認(信任)関係」であり、「情報格差が大きい分、患者―医師の関係は対等ではなく、対等な関係性を前提とした純粋な契約が当てはまらない」と言えます。
3 準委任契約を巡る議論については、島崎謙治(2011)『日本の医療』東京大学出版社、同(2006)「医師と患者の関係(上)~(下)」『社会保険旬報』No2296~2298を参照。
4 信任関係を巡る議論については、岩井克人(2006)『二十一世紀の資本論』ちくま学芸文庫などを参照。
5 樋口範雄(2007)『医療と法を考える』有斐閣、同(1999)『フィデュシャリー(信認)の時代』有斐閣などを参照。
では、介護の場合、どうでしょうか。要介護状態になったことで生活上の不便さを知っているのは本人です。要介護状態となった医学的な理由を把握する上では、医師などの専門職の診断や助言が必要ですし、生活上の不便さを解消するために必要な介護保険サービスの紹介などではケアマネジャー(介護支援専門員)の支援も必要になりますが、それでも医療ほど情報格差が大きいとは言えないため、対等な関係性で結ばれる契約が入り込んで来る要素が生まれます。一般的に言えば医療よりも、介護の方が自己決定できる余地が大きく、介護では契約制度が採用されたわけです。
しかし、契約制度とか、自己選択を言い過ぎると、自由放任主義になってしまい、社会保障制度としての意味合いが薄れますし、サービスを受ける上では複雑かつ面倒な調整も必要になります。さらに、重度な認知症など本人による意思表示が困難なケースについても支援を想定する必要があります。
そこで、第4回で述べた通り、ケアマネジャーが利用者の意思決定を支援する「代理人」として機能することが期待されているわけです。
しかし、「ケアマネジャーが代理人としての機能を果たしているか」と言われると、些か微妙です。厚生労働省OBの書籍では「ケアマネジメントが十分な学問的根拠もない状態で制度化された」6と書かれており、見切り発車的に制度がスタートした点は否めません。
しかも、それから20年近い歳月を経ても、制度改正に関する説明資料では「ケアマネジャーの資質向上」という言葉が散見されます。例えば、2013年1月に示された厚生労働省の「介護支援専門員(ケアマネジャー)の資質向上と今後のあり方に関する検討会」中間整理では、(1)適切なアセスメント(課題把握)が不十分、(2)サービス担当者会議の多職種協働が機能していない、(3)ケアマネジメントにおけるモニタリング、評価が不十分、(4)医療との連携が不十分、(5)中立・公平性の確保が不十分、(6)能力向上の支援が不十分、(7)研修水準の平準化――など多くの論点や課題が指摘されています。
中でも、(5)に関しては、他の介護サービス事業所に併設されており、自らの系列サービスを紹介する利益誘導的な行動が制度創設時から問題視されています。さらに筆者自身の意見としては、第5回で述べた通り、ケアプランに介護保険サービスを組み込めないと、ケアマネジメントの報酬を受け取れない制度上の欠陥があると考えています。
さらに、7番目に「研修水準の平準化」が問題視されている通り、ケアマネジャーを教育するケアマネジャーの資質にも問題があるように感じています。ケアマネジメントは数値化しにくい生活を支えている分、標準化・科学化が難しく、ケアマネジャーが利用者や専門職、関係機関など様々な意見を構造的に整理するファシリテート能力が非常に重要になると思っています。
ただ、こうした視点の研修や教育が不十分と感じており、ケアマネジャーの資質向上は制度創設時からの悩ましい課題と言えます。少し厳しい言い方ですが、こうした介護・福祉分野の専門家の層の薄さが新型コロナウイルスに関して、介護現場への手当てが遅くなった一因とも考えられます7。
6 堤修三(2010)『介護保険の意味論』中央法規出版p55。
7 新型コロナウイルスへの対応については、拙稿2020年6月15日「新型コロナへの対処として、介護現場では何が必要か」を参照。
5――おわりに
第7回でも医療と介護の違いを中心に据えつつ、介護保険制度の自己負担の特色を考えます。
(2020年07月16日「研究員の眼」)

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/09/26 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(下)-取り得る適正化策の選択肢と論点を探る | 三原 岳 | 研究員の眼 |
| 2025/08/27 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(上)-医療的ニーズの高い人の支援が不十分な点など背景を探る | 三原 岳 | 研究員の眼 |
| 2025/07/29 | 介護保険改正の論点を考える-積み残された財源問題のほか、人材確保や有料老人ホームの見直しも論点に、参院選の影響は? | 三原 岳 | 基礎研レポート |
| 2025/07/24 | 診療報酬改定と「植木鉢」-石油危機の逸話から考える制度複雑化の背景 | 三原 岳 | 研究員の眼 |
新着記事
-
2025年10月15日
インド消費者物価(25年10月)~9月のCPI上昇率は1.5%に低下、8年ぶりの低水準に -
2025年10月15日
「生活の質」と住宅価格の関係~教育サービス・治安・医療サービスが新築マンション価格に及ぼす影響~ -
2025年10月15日
IMF世界経済見通し-世界成長率見通しは3.2%まで上方修正 -
2025年10月15日
中国の物価関連統計(25年9月)~コアCPIの上昇率が引き続き拡大 -
2025年10月15日
芝浦電子の公開買付け-ヤゲオのTOB成立
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【20年を迎えた介護保険の再考(6)契約制度を考える-自己選択や対等な関係性の現れ】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
20年を迎えた介護保険の再考(6)契約制度を考える-自己選択や対等な関係性の現れのレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




