- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 介護保険制度 >
- 20年を迎えた介護保険の再考(2)要介護認定とは何か-費用抑制を目指したサービスへの「入口」
20年を迎えた介護保険の再考(2)要介護認定とは何か-費用抑制を目指したサービスへの「入口」

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
1――はじめに~要介護認定とは何か~
第2回は費用抑制のメカニズムとして創設された要介護認定の仕組みを取り上げます。なお、煩雑さを避けるため、軽度者を対象とした「要支援者」の認定も併せて「要介護認定」と表記します。
2――介護保険の「入口」としての要介護認定
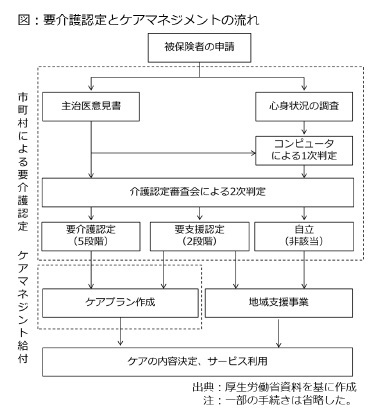 まず、介護保険サービスを受ける際の手続きをおさらいしましょう。簡略化した流れは図の通りです。つまり、要介護認定を受けた後、ケアマネジメント(居宅介護支援)を通じてケアプラン(介護サービス計画)を作らなければ、介護保険のサービスを受けられません。つまり、要介護認定は介護保険の「入口」としての性格を持っており、これは介護保険20年を振り返る以前のレポートや、本コラムの第1回で述べた通り、費用抑制のメカニズムとして整備されました。具体的には、保険給付を受けられるか否か判定しているので、保険給付の範囲を事実上、決めていると言えます。
まず、介護保険サービスを受ける際の手続きをおさらいしましょう。簡略化した流れは図の通りです。つまり、要介護認定を受けた後、ケアマネジメント(居宅介護支援)を通じてケアプラン(介護サービス計画)を作らなければ、介護保険のサービスを受けられません。つまり、要介護認定は介護保険の「入口」としての性格を持っており、これは介護保険20年を振り返る以前のレポートや、本コラムの第1回で述べた通り、費用抑制のメカニズムとして整備されました。具体的には、保険給付を受けられるか否か判定しているので、保険給付の範囲を事実上、決めていると言えます。しかし、導入に際しては、従来の措置制度との整合性が焦点となりました。それまでの公費(税金)を財源とした措置制度では、市町村が利用者の所得や必要度を厳しく査定していたため、往々にして「お上(行政)から福祉サービスをもらう人」と見なされ、利用者は社会学で言う「スティグマ(烙印)」と呼ばれる心理的な引け目を負っていました。
そこで、社会保険方式を採用することで、保険料を支払う見返りとしての権利性が強調されたのですが、もし市町村が介護の必要度を判定する際、ケアの内容まで決めてしまえば、従来の措置と変わらなくなります。最終的に、要介護認定は介護の必要度を判定する行政行為と整理され、サービス内容の決定はケアマネジメントに委ねられました(ケアマネジメントは第4回以降で述べます)。
3――要介護認定のプロセス
その際、74項目に及ぶ「基本調査」と呼ばれる調査が実施され、「身体機能・起居動作」「生活機能」「認知機能」「精神・行動障害」「社会生活への適応」などの分類に沿って状態をチェックして行きます。さらに、第2次判定では有識者などで構成する介護認定審査会の議論に加えて、かかりつけ医などによる「主治医意見書」の知見が加味され、要介護度が決まります。
ただ、最近の制度改正を巡る議論を見ていると、要介護認定が誤解されている印象も受けます。そこで、(1)要介護認定は病状を評価しているわけではない、(2)要介護認定の判断基準は全国一律ではない――という2点を中心に、もう少し突っ込んで考えたいと思います。
4――要介護認定を巡る2つの誤解
まず、要介護認定は病状を評価しているわけではない点です。先に触れた通り、要介護認定はケアの手間暇を時間に換算し、ケアの必要度を判定しています。具体的には、約3,500人の高齢者を対象に、「48時間に渡って、どのような介護サービスがどれぐらい実施されたのか」という点を把握したデータ(これを「1分間タイムスタディ・データ」と呼びます)を基に、そこから心身の状況が最も近い高齢者のデータを探し出します。その上で、食事摂取などの介助に要した時間を意味する「要介護認定等基準時間」を推計することで、要介護度を判定しています1。
実際の判定基準は表の通りです。つまり、同じような病気でも食事摂取などに必要な手間暇が異なる場合、要介護度は変わるということです。このため、厳密に言えば、「重度者」「軽度者」といった表現は誤解を招きかねないと言えるかもしれません(ついつい便利なので筆者も使ってしまいますが)。
1 実際には「認知症加算」と呼ばれる認知症の人を対象にした配慮も加味しますが、議論を分かりやすくするため、詳細を省きます。
次に、要介護認定の基準は必ずしも全国一律ではない点です。先に触れた通り、要介護認定は「自治事務」に区分されているため、法令に違反しない限り、市町村が独自に判断できます。このため、国が基準やガイドラインを作っているものの、細部では自治体独自のローカルルールが設定されており、その一端が最近、報じられていました2。
実際、筆者も某自治体に対し、5~6年前にヒアリングを実施した際、「民生委員や住民から相談が来ると、要介護認定を積極的に薦めている。放置して重度化するよりも、早く申請して介入できる体制を整備した方が適切」という話を聞き、「こんなことが可能なのか」と目を丸くしたことがあります。逆に「A市の財政力は弱いため、要介護認定が厳しく出やすい」といった噂も現場では耳にします。実際、要介護認定の地域差に関しては、財政力が負の影響を与えるとか、介護予防の取り組みが認定率の引き下げに寄与しているといった実証分析も示されています3。
こうした地域差が生まれやすい構造は制度創設時、介護保険が地方分権の「試金石」と位置付けられたことと影響しています。例えば、筆者がヒアリングで耳にした通り、要介護認定を積極的に実施した場合、何が起きるでしょうか。その分だけ高齢者に課される介護保険料が上昇し、市町村は住民に対して説明に迫られることになります。つまり、市町村は最も身近な自治体(基礎自治体)として、介護サービスの負担と給付の関係について、住民と向き合うことが求められているわけです。
このように書くと、「利用者にとって、介護保険の入口である要介護認定について、市町村ごとに判断基準や認定率が異なるのは不平等だ」という批判が必ず出て来ます。しかし、平等を追求し過ぎると、市町村の裁量が奪われ、「要介護認定を積極的に薦める」という自発的な行動が難しくなります。ローカルルールが不透明なことは大問題ですし、余りに地域差が大きくなった場合、国民の理解も得られるとは思いませんが、「全て平等、一律にしなければならない」「地域差はけしからん」という主張は現場の裁量を奪う危険性があります。
2 2020年3月7日『日本経済新聞』。
3 内閣府による2018年4月公表のレポート「要介護(要支援)認定率の地域差要因に関する分析」、清水谷諭ほか(2006)「公的介護保険制度の運用と保険者財政」『会計検査研究』No.34などを参照。
5――政策のターゲットとして妥当か
確かに介護保険財政が逼迫する中、要介護認定率の地域差にメスを入れたくなる気持ちは理解できますが、要介護認定の判定、つまり保険給付の範囲を決める権限を一定程度、自治体に委ねた最初の立て付けから考えると些か奇異に映ります。
さらに2018年度制度改正では、リハビリテーションの充実など介護予防を通じて、要介護認定の維持・改善を促す「自立支援介護」が注目されました5。具体的には、介護保険からの「卒業」を含め、要介護認定率を引き下げたとされる埼玉県和光市や大分県の事例を拡大するため、こうした取り組みを進める自治体を支援する財政インセンティブ制度(保険者機能強化推進交付金)が生まれました。
このほか、特別養護老人ホームに入居する高齢者の要介護度を改善した場合にボーナスを支給する東京都品川区など、いくつかの自治体にインセンティブ制度を創設する動きがあり、岡山市を中心とした「介護サービス質の評価先行自治体検討協議会」が2015年11月に発足しています。
このように要介護認定率に着目した議論は一定程度、必要と思います。例えば、自治体が介護予防に取り組む一環として、高齢者が気軽に運動できる「通いの場」などを整備した場合、「結果的に要介護認定率が2%下がった」といった形で効果を検証するのであれば、要介護認定率の差は政策評価の指標として有効と思います。
ただ、既に述べた通り、要介護認定はケアの手間暇を時間換算しており、病状を表しているわけではありません。さらに「認定率の地域差を縮小させる」「自治体間で競争させつつ、要介護度を維持・改善させる」といった国の制度改正には違和感を禁じ得ません。こうした競争を煽ると、要介護認定に際して裁量権を持つ市町村が認定率を良く見せるようにするため、「要介護度を不透明に引き下げる」とか、「65歳以上となった障害者を介護保険に移行させない」といった「操作」の誘惑に駆られないか心配しているためです。一般的に定量化が行き過ぎる弊害として、「(筆者注:現場は)不都合な事例を省いたり、測定基準に反映されないように事例を分類したりする」と指摘されている6のですが、こうした懸念は要介護認定にも当てはまります。もちろん、その場合には必要なサービスを利用者が不当に受けられないなどの不利益も想定されます。
4 2020年1月30日拙稿「保険者機能とは『保健』機能だけなのか」を参照。
5 自立支援介護に関しては、拙稿2017年12月20日「『治る』介護、介護保険の『卒業』は可能か」を参照。
6 Jerry Z. Muller(2018)“The Tyranny of Metrics”〔松本裕訳(2019)『測りすぎ』みすず書房p26〕。
6――おわりに
つまり、要介護認定に行政が介入すると、以前の措置制度に逆戻りするリスクを孕んでいるのですが、こうした点に対する認識が国、自治体ともに薄いのではないでしょうか。確かに要介護認定は費用抑制の手段として導入されたのですが、自治体の意向を強くし過ぎないバランスが求められます。
第3回は同じく費用抑制の柱として導入された区分支給限度基準額を取り上げます。
7 大森彌編著(2002)『高齢者介護と自立支援』ミネルヴァ書房pp21-22。
(2020年06月26日「研究員の眼」)
このレポートの関連カテゴリ

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/09/26 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(下)-取り得る適正化策の選択肢と論点を探る | 三原 岳 | 研究員の眼 |
| 2025/08/27 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(上)-医療的ニーズの高い人の支援が不十分な点など背景を探る | 三原 岳 | 研究員の眼 |
| 2025/07/29 | 介護保険改正の論点を考える-積み残された財源問題のほか、人材確保や有料老人ホームの見直しも論点に、参院選の影響は? | 三原 岳 | 基礎研レポート |
| 2025/07/24 | 診療報酬改定と「植木鉢」-石油危機の逸話から考える制度複雑化の背景 | 三原 岳 | 研究員の眼 |
新着記事
-
2025年10月21日
選択と責任──消費社会の二重構造(2)-欲望について考える(3) -
2025年10月21日
連立協議から選挙のあり方を思う-選挙と同時に大規模な公的世論調査の実施を -
2025年10月21日
インバウンド消費の動向(2025年7-9月期)-量から質へ、消費構造の転換期 -
2025年10月21日
中国、社会保険料徴収をとりまく課題【アジア・新興国】中国保険市場の最新動向(71) -
2025年10月21日
今週のレポート・コラムまとめ【10/14-10/20発行分】
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【20年を迎えた介護保険の再考(2)要介護認定とは何か-費用抑制を目指したサービスへの「入口」】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
20年を迎えた介護保険の再考(2)要介護認定とは何か-費用抑制を目指したサービスへの「入口」のレポート Topへ



















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




