- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 医療保険制度 >
- 医師の働き方改革は医療制度にどんな影響を与えるか-診療体制の変更などが起きる?問われる都道府県の対応
医師の働き方改革は医療制度にどんな影響を与えるか-診療体制の変更などが起きる?問われる都道府県の対応

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
1――はじめに~働き方改革を中心とする改正医療法の影響は?~
本稿では、こうした広範な内容のうち、医師の働き方改革を中心に、医療制度に及ぼす影響や論点を考察する。具体的には、改正内容の概要を考察するとともに、医師の働き方改革がコスト増や診療体制の変更などを通じて、医療機関の経営や診療に及ぼす影響を考える。さらに、他の提供体制改革との関係性も含めて、実務に当たる都道府県の役割なども考えることで、今後の論点や方向性を模索する。
2――改正医療法の内容と経過
これを見ると、1.長時間労働などが問題視されている医師の勤務時間制限を盛り込んだ医師の「働き方改革」に関する規定、2.医師の負担を軽減するため、各種職種の業務範囲を見直す「タスクシフト」に関する規定、3.地域の実情に応じた医療提供体制改革――という3つに大別されている様子が分かる。さらに、医療法や医師法、地域医療介護総合確保促進法など、幾つかの法律が一括して取り扱われた点と、医療提供体制改革に関する広範な内容をカバーしている点を見て取れる1。
具体的には、本稿で取り上げる医師の働き方改革に加えて、▽新興感染症への対応を医療計画に位置付ける制度改正、▽病床再編などを目指す「地域医療構想」を進める一環として、病床削減を支援する交付金の恒久化、▽外来医療機能の明確化――などが盛り込まれている。
本稿は改正内容のうち、医師の働き方改革を中心に内容や論点を模索する2。その他の論点は全て重要なテーマだが、別稿に委ねたい。
1 提出時点の正式名称は「良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律案」であり、医療法や医師法、感染症法、労働基準法など幾つかの法律が一括して提出された。ここでは煩雑さを避けるため、「改正医療法」「医療法改正」と総称する。
2 本稿の執筆に際しては、厚生労働省のウエブサイトに掲載された情報に加えて、『週刊社会保障』『社会保険旬報』『日経メディカル』『Gemmed』『m3.com』を参照したが、煩雑さを避けるために引用は最小限にとどめる。
3――医師の働き方改革に関する経緯と内容
一方、厚生労働省は「医師の働き方改革に関する検討会」を2017年8月から2019年3月までの間に開催し、日本医師会や有識者などとともに議論を積み重ねた。さらに制度設計の詳細を詰めるため、2019年7月からは「医師の働き方改革の推進に関する検討会」で議論を継続しており、2020年12月には「中間とりまとめ」が公表された。このほか、副大臣をトップとする「医師等医療機関職員の働き方改革推進本部」を2019年11月に設置して省内の情報共有に努めてきた。つまり、過去3~4年に渡って議論が続いた結果、今回の法改正に至ったと言える。
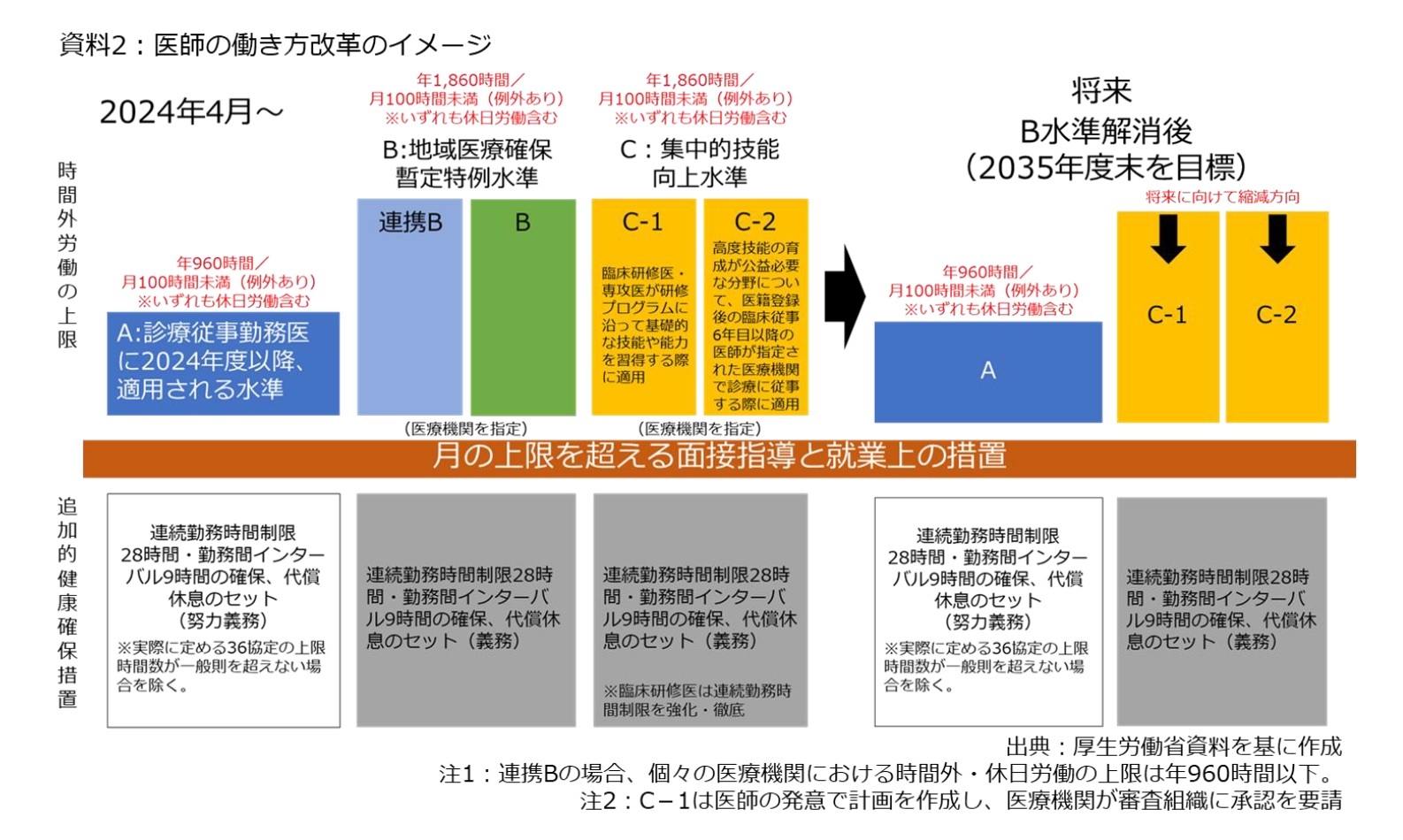
そのイメージは資料2の通りであり、2024年4月の本格施行が予定されている。ポイントとしては、医療機関が「A水準」「B水準」「C水準」の3つに大別された点である。このうち、A水準は原則として年960時間以下に抑えることが求められる。さらに、B水準は「地域確保暫定特例水準」と呼ばれ、地域医療提供体制を確保する観点に立ち、止むを得ずに960時間を超える医療機関であり、こちらは2035年度末まで年1,860時間まで上限が緩和される。さらに、B水準では「連携B水準」という分類も作られており、主な勤務先の時間外労働時間が年960時間に収まるものの、副業・兼業先の労働時間を通算すると年960時間を超えてしまう医師が所属する医療機関が対象となる。こちらも同じように2035年度末までの措置であり、最終的には勤務時間の抑制が求められる。
このほか、多くの症例を集中的に経験する必要がある研修医などについては、「集中的技能向上水準」(C水準)として年1,860時間までの時間外労働時間が認められることになった。具体的には、臨床研修医・専攻医が研修プログラムに沿って基礎的な技能や能力を習得する際に適用する「C-1水準」、医師登録後の臨床従事6年目以降の医師の高度技能育成に必要な場合に適用する「C-2水準」に分かれている。
では、こうした改革は今後、どんな影響を医療、地方行政の現場に及ぼすだろうか、以下では医療機関の経営に与える影響、都道府県の実務に与える影響の順で、今後の論点と方向性を示す。
4――医師の働き方改革に関する論点と展望(1)~医療機関の経営に与える影響~
当面の焦点はB水準とC水準に該当する医療機関の対応になる。具体的には、「36協定」(労働基準法第36条に基づき、1日8時間、週40時間と定められた法定時間を超えて残業を命じる場合に必要な協定の届出)を2021年度中に届け出る医療機関のうち、時間外労働時間が年960時間を超える医療機関については、B水準とC水準に該当することになる。さらに、こうした医療機関に該当した場合、連続勤務時間の制限とか、終業から次の始業まで休息時間を確保する「勤務間インターバル」の設定、代償休息などの「追加的健康確保措置」の実施が義務化される。
さらに、B水準とC水準に該当する医療機関は「医師労働時間短縮計画」を2022年9月までに策定する必要がある。その際には、厚生労働省が示した「医師労働時間短縮計画策定ガイドライン」を参考にしつつ、労務管理や労働時間の実績の把握、労働時間の短縮、院内における情報共有、タスクシフトなどを盛り込むことが求められる。その上で、医師労働時間短縮計画が第3者による評価・審査を経ると、都道府県がB水準とC水準の医療機関を指定する流れとなっている(ただし、第3者の評価・審査に関しては、詳細が詰まっていない)。
こうした改革が医療機関の経営や診療、地域医療に及ぼす影響を全て予想するのは難しいが、一つの参考材料になるのが2021年3月に公表された厚生労働省の委託調査である3。調査では回答に応じた医師に対し、A~Cのどの水準に該当するか尋ねており、A水準は40.1%、連携B水準は27.3%、B水準またはC水準は9.4%、B水準・C水準を超過した医師が23.2%となっていた。つまり、B水準、C水準を超過している医師は半数以上に上っており、こうした医師が勤務する医療機関では、勤務時間の制限とか、シフトの変更などの対応が必要になる可能性がある。
その結果、診療体制の見直しや超過勤務手当の支払いなど医療機関の経営に与える影響が想定される。先例としては、聖路加国際病院(東京都中央区)は2016年6月、労働基準監督署の立入調査を受け、医師の時間外労働の短縮を要請されたことで、診療体制や担当医の変更などに取り組んだ4。さらに、日本医科大付属病院(東京都文京区)では同大に在籍する院生の医師に診療行為に従事させているのに、賃金を適切に支払っていなかったとして、労働基準監督署から是正勧告を受けた5。
さらに、今回の改革は単なる医師の時間外勤務の制限にとどまらず、医師の仕事を他の職種に移譲する「タスクシフト」が進む可能性がある。実際、厚生労働省が示した「医師労働時間短縮計画策定ガイドライン」では任意記載事項として、タスクシフトに言及している。
3 「新型コロナウイルス感染症への対応を踏まえた医師の働き方改革が大学病院勤務医師の働き方に与える影響の検証とその対策に資する研究」(速報版)。回答した医師数は531人。大学病院・兼業先ともに待機時間を含むケースの数字。
4 福井次矢(2017)「労働基準監督署への対応」『病院』Vol.76 No.10のほか、2019年5月1日と2018年3月1日の『日経メディカル』配信記事における福井次矢院長に対するインタビューを参照。
5 2021年1月26日『毎日新聞』。
一方、現場では医師の働き方改革による「副作用」として、地方病院からの医師引き揚げを恐れる意見も聞かれる。つまり、大学病院などが労働時間の短縮に対応するため、派遣先の医療機関から医師を引き揚げれば、医療機関の経営やサービス提供が立ち行かなくなる危険性である。
実際、同様の事態は2004年の「新臨床研修制度」の導入時にも起きた。この時には特定の専門領域に限らず、幅広い分野の専門研修を義務化したほか、希望に基づいて研修医と研修病院を組み合わせるマッチングシステムも導入された。この結果、以前は大学の医局が割り振った病院で研修を受けるのが普通だったのに対し、新制度では多くの研修医が都市部の民間病院を選ぶようになった。一方、大学も研修体制の充実が求められるようになり、医局から派遣していた医師を地方の病院から引き揚げたため、残された医師の労働環境が悪化。負担増を避けるために開業したり、病院を辞めたりする医師が続出し、残された病院勤務医の負担が増す悪循環となった6。
今回の医師の働き方改革に関しても、同様の「副作用」を懸念する向きがあり、例えば医師不足で悩む県で構成する「地域医療を担う医師の確保を目指す知事の会」が2020年1月に発足した際には、「医師不足を解消しないまま働き方改革を続けると、地域医療は崩壊する」との危機感が示される一幕もあった7。さらに、先に触れた厚生労働省の委託調査でも、10大学のヒアリングでは5つの臨床科で上限規制を遵守するため、医師派遣を縮小する可能性があると回答しており、こうした「副作用」の懸念は杞憂と言い切れない面がある。このため、施行に際しては、医師の勤務環境改善と、地域医療の確保のバランスが大きな論点となりそうだ。
6 当時、この現象は「立ち去り型サボタージュ医療崩壊」と呼ばれた。小松秀樹(2006)『医療崩壊』朝日新聞社を参照。
7 2020年2月1日『m3.com』配信記事における達増拓也手岩手県知事の発言。設立時点のメンバーは青森、岩手 福島、新潟、長野、静岡の各県知事。
5――医師の働き方改革に関する論点と展望(2)~都道府県の実務に与える影響~
実際の制度運用に際しては、実務を担う都道府県の体制整備も求められている。今回の制度改正では、都道府県がB水準やC水準の医療機関を指定するほか、医療勤務環境改善に関する相談や助言についても、都道府県が設置する「医療勤務環境改善支援センター」で対応することになっている。
このうち、同センターの対応に関しては、▽未実施項目が残っている医療機関に対して個別確認、▽健康改善に留意する追加的健康確保措置を含めて、医師労働時間短縮計画の作成・実施を支援――などが挙がっており、2024年度の本格施行に向けた体制整備が都道府県に求められる。
中長期的に見ると、地域医療確保とのバランスが論点となると思われる。既に触れた通り、今回の改革については、医師の勤務環境を改善する上で欠かせない内容を含んでいる一方、医療機関の診療体制の見直し、医師の引き揚げなどを通じて、地域医療の提供体制が影響を受ける展開になる可能性があり、この場合では患者の利便性が悪くなるデメリットも考えられる。
実際、厚生労働省の医師等医療機関職員の働き方改革推進本部長を務めていた橋本岳副大臣(当時)でさえ、現場の不安や厚生労働省とのギャップを指摘する一幕8もあり、暫定的なB水準や連携B水準が設けられたのも、こうした配慮の表れと言える。
さらに改正医療法の成立に際して、衆議院、参議院の厚生労働委員会で示された付帯決議を見ても、衆議院では10項目のうち5項目、参議院では21項目のうち10項目が医師の働き方改革に割かれているほか、医師の引き揚げによる医療提供体制の影響に対する懸念とともに、逆に労働時間の適正管理を促す内容が盛り込まれており、「労働時間の短縮」「地域医療の確保」という難しいバランスが求められることを表していると言える。現場サイドからも「診療の部分を縮減すれば、地域医療への影響が大きくなり、”医療崩壊”につながりかねない上に、(筆者注:他の病院で副業・兼業している)医師の収入にも影響してきます。一つ間違えると全てが崩れてしまう懸念があります」として、「どんな順序でどこを縮減するのか、そのプランを描くことから始めていかなければならない」との指摘が出ている9。
そこで、都道府県は現場レベルで医師の働き方改革を進めるとともに、他の医療提供体制改革との整合性も取る必要がある。例えば、政府は高齢化や人口減少に対応するため、医療機関の再編・統合、在宅医療の充実などを進める地域医療構想という提供体制改革10を進めており、これを通じて病床数が削減されたり、医療機関が統合されたりすると、大学病院が若手医師などを派遣する病院が減少するため、結果的に医師の働き方改革が進む基盤になる可能性がある。
逆に医師の働き方改革を通じて、医師の超過勤務で病床数や機能を維持できていた病院、特に急性期病床を継続できなくなる可能性がある。この状況で医師を確保できない医療機関は再編・統合、あるいは病床の転換を求められる可能性があり、結果的に地域医療構想に弾みが付くことも想定される。
さらに、2020年度から都道府県を中心に医師偏在是正を図る制度もスタートしており、こちらとの影響も想定する必要がある11。例えば、医師の働き方改革を通じて、勤務環境を改善するなどして、女性を含めた多くの職員の働きやすさが確保されれば、医師の偏在是正にも貢献する可能性がある。
実際、厚生労働省は2019年5月頃から地域医療構想、医師偏在是正、医師の働き方改革を「三位一体」と位置付けるようになっており、医師の働き方改革を進めるとともに、地域医療の水準を確保するという多面的で複雑かつ困難な調整が都道府県に求められていると言える。
8 2020年2月10日『m3.com』配信記事における橋本岳副大臣(当時)に対するインタビュー。
9 全国医学部長病院長会議が設置した医師の働き方改革検討委員長の横手幸太郎氏(千葉大学医学部附属病院長)に対するインタビュー。2021年6月14日『m3.com』配信記事。
10 地域医療構想については、過去の拙稿を参照。2017年11~12月の「地域医療構想を3つのキーワードで読み解く」(全4回、リンク先は第1回)、2019年5~6月の拙稿「策定から2年が過ぎた地域医療構想の現状を考える」(全2回、リンク先は第1回)、2019年10月31日「公立病院の具体名公表で医療提供体制改革は進むのか」、2020年5月15日「新型コロナがもたらす2つの『回帰』現象」。併せて、三原岳(2020)『地域医療は再生するか』医薬経済社も参照。
11 医師偏在是正については、2020年2~3月の「医師偏在是正に向けた2つの計画はどこまで有効か」(2回シリーズ、リンク先は第1回)を参照。
6――おわりに
しかし、医師の働き方改革が単なる勤務時間の上限設定にとどまらず、医療機関の経営や診療の現場、地域医療の確保に及ぼす影響は大きいと推察される。今後は地域医療の水準を確保しつつ、どうやって医師の働きやすい環境を作って行くか、医療機関や都道府県レベルでの工夫とともに、国のバックアップも求められる。
(2021年06月22日「保険・年金フォーカス」)

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/09/26 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(下)-取り得る適正化策の選択肢と論点を探る | 三原 岳 | 研究員の眼 |
| 2025/08/27 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(上)-医療的ニーズの高い人の支援が不十分な点など背景を探る | 三原 岳 | 研究員の眼 |
| 2025/07/29 | 介護保険改正の論点を考える-積み残された財源問題のほか、人材確保や有料老人ホームの見直しも論点に、参院選の影響は? | 三原 岳 | 基礎研レポート |
| 2025/07/24 | 診療報酬改定と「植木鉢」-石油危機の逸話から考える制度複雑化の背景 | 三原 岳 | 研究員の眼 |
新着記事
-
2025年10月21日
選択と責任──消費社会の二重構造(2)-欲望について考える(3) -
2025年10月21日
連立協議から選挙のあり方を思う-選挙と同時に大規模な公的世論調査の実施を -
2025年10月21日
インバウンド消費の動向(2025年7-9月期)-量から質へ、消費構造の転換期 -
2025年10月21日
中国、社会保険料徴収をとりまく課題【アジア・新興国】中国保険市場の最新動向(71) -
2025年10月21日
今週のレポート・コラムまとめ【10/14-10/20発行分】
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【医師の働き方改革は医療制度にどんな影響を与えるか-診療体制の変更などが起きる?問われる都道府県の対応】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
医師の働き方改革は医療制度にどんな影響を与えるか-診療体制の変更などが起きる?問われる都道府県の対応のレポート Topへ



















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




