- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 医療保険制度 >
- 膠原(こうげん)病の医療を知ろう-長期に及ぶ薬剤療法をいかに進めるか?
膠原(こうげん)病の医療を知ろう-長期に及ぶ薬剤療法をいかに進めるか?

保険研究部 主席研究員 兼 気候変動リサーチセンター チーフ気候変動アナリスト 兼 ヘルスケアリサーチセンター 主席研究員 篠原 拓也
文字サイズ
- 小
- 中
- 大
はじめに
医療関係者ではなく、膠原病の患者でもない場合、
「そもそも、膠原病という病気がどういうものかをよく知らないので、何もイメージはわかない」という人が、相当数いるだろう。
その他に、
「家族が関節リウマチ(RA)1を患って、ずっと薬を飲み続けている。関節リウマチが、膠原病の1つということは知っているけど、それ以上のことはよくわからない。」
という人もいるかもしれない。
日本では、100万人規模で膠原病の患者がいるとみられている。そのうち、多くの割合を関節リウマチの患者が占めている。膠原病には、概して、女性の患者が多いという特徴もある。
ただ、筆者もこれまで、膠原病について、あまりよく知らなかった。
今回、いくつかの書籍、資料(巻末に掲げている参考文献)を通読することによって、おおまかに、そのイメージを持つことができた。
本稿では、膠原病の最も基礎的な部分を、概観していくこととする。ただ、筆者は医師などの医療関係者ではない。そこで、膠原病について学んだ内容を整理して記していくこととしたい。
本稿が、膠原病について、読者の関心を高める一助となれば幸いである。
1 RAは、Rheumatoid Arthritisの略。膠原病では、病気や医薬品などの名称を英字2、3文字程度の略語で表すことが多い。その一覧を巻末に付けるので、気になったときには、ご参照いただきたい。
1――膠原病とは
1|膠原病が認められたのは、第2次世界大戦後
そもそも「膠原(こうげん)病」の「膠原」とは、何のことだろうか?2
実は、これは膠原繊維、いわゆるコラーゲンのことを意味している3。コラーゲンといえば、日本では、医療よりも美容の関係でつかわれることが多い用語かもしれない。膠原病は、英語の“Collagen Disease”を和訳したものとされている。
膠原病は、1942年、アメリカの病理学者ポール・クレンペラーによって提唱された新しい病気の考え方だ4。彼は、顕微鏡を使って、複数の臓器に原因不明の炎症が発生して死亡した患者の病理標本を見ていた。そのときに、血管や結合組織に薄赤く染まる部分があることに気づいたという5。そして、これは膠原繊維が変化したために起こる病気だ、として、膠原病と名付けた。だが当時、医学の研究では、病気は胃や肺などの特定の臓器に起こるもの、という考え方が一般的であり、複数の臓器に同時多発的に炎症が起こる膠原病の考え方は、なかなか受け入れられなかったようだ。この考え方が認められるようになったのは、第2次世界大戦が終わった後であった。
2 「膠」という漢字は、訓読みで「にかわ」と発音する。常用漢字にも、人名用漢字にも含まれていない。
3 コラーゲンはタンパク質の1種。タンパク質は炭水化物・脂質とともに、三大栄養素と呼ばれ、人体を構成する重要な成分の1つ。人間の身体をつくっているタンパク質のうち、約30%がコラーゲンとされている。
4 これは膠原病という病気の考え方が新たに提唱されたということであり、それ以前にも膠原病の症状はあった。有名なところでは、画家のルーベンス(1577-1640)が、手指の関節が腫脹している関節リウマチとみられる人物像を描いている。彼は自画像で、左手関節の腫脹や手指の変形を描いており、彼自身が関節リウマチを患っていた可能性があるとされる。また、画家のルノワール(1841-1919)は、晩年、関節リウマチで変形した指に画筆をくくりつけて絵を描いていたといわれている。
5 血液中のフィブリンなどの血漿成分が膠原繊維に染み込んで形成される病変であるため、「フィブリノイド変性」と呼ばれる。
膠原病は、いくつかの病気の総称としてとらえられる6。現在までに、医学上の研究を通じて、さまざまな知見が集積されており、膠原病の特徴はいくつかのものに整理されている。
1. 自己免疫疾患
人間の身体は、外部から侵入してくる病原体を、異物として攻撃する「免疫機構」を備えている。免疫機構は、自己と異物を見分けて、異物だけを攻撃する。これが、いわゆる、「免疫反応」である。ところが、膠原病では、何らかの原因により、この免疫反応がうまく行われず、自己の組織を異物と認識して攻撃してしまう。このため、膠原病は「自己免疫疾患」と呼ばれる7。
2. 結合組織疾患
膠原病は、血管や結合組織に炎症などの病変を起こす点が特徴的である。結合組織は、栄養補給をはじめ、さまざまな組織の土台となって働くもので、全身に広く分布している。血管も、そのなかに含めて考えることができる。そのため、膠原病は、「結合組織疾患」ということができる。
3. リウマチ性疾患
膠原病の患者の多くは、関節の腫れや痛みを訴える。関節は、骨、軟骨、筋肉、滑膜(かつまく)、靭帯(じんたい)などからなり、それらのどこかに炎症が起こる。こうした腫れや痛みは、体のあちこちに流れ動くように発生する。このため、ギリシア語で「流れ」を意味する“rheuma”という語を用いて、膠原病は「リウマチ性疾患」と呼ばれる8。
ただし、膠原病について、厳密な医学的基準があるわけではない。このため、分類をする人によっては、ある病気が膠原病とされたり、膠原病類縁疾患とされたりする。また、医学の進歩により、病気の原因が解明されてくると、新たに膠原病に含まれたり、逆に外れたりすることも出てくる9。
6 膠原病は、感染症や心臓病などと同様、多くの病気の総称である。
7 血液中に自己抗体が出現するなど、獲得免疫の異常から生じる自己免疫疾患のほかに、病原微生物に非特異的に応答する自然免疫の異常によって炎症反応が起こる「自己炎症性疾患」もある。本稿では、この自己炎症性疾患も、膠原病としてみていく。
8 リウマチ性疾患は、膠原病の他にもいろいろある。たとえば感染症の一種である「細菌性関節炎」、内分泌・代謝異常による「痛風」、関節軟骨の老化などに伴う「変形性関節症」など。
9 クレンペラーが提唱した膠原病のなかには、全身性エリテマトーデス(SLE)、関節リウマチ(RA)、全身性強皮症(SSc)、多発性筋炎(PM)/皮膚筋炎(DM)、結節性多発動脈炎(PN)、リウマチ熱(RF)の6つの病気が含まれていた。これらは、「古典的膠原病」と呼ばれるが、そのなかのRFは、溶血連鎖球菌という細菌に感染することによって発症する溶連菌感染症であることが判明した。このため、現在は、通常、膠原病には含めない。
膠原病は、発生原因となる遺伝子が判明しているわけではない。ただし、遺伝要因を示す証拠はあげられている10。たとえば、膠原病の患者には、家族内に患者が多発する傾向がある。また、膠原病には、感染症や、薬物、喫煙、寒冷刺激、ストレス、外傷、紫外線、美容整形、妊娠・出産など、さまざまな環境要因があるとされる。現在では、膠原病は遺伝要因と環境要因により発症する、との見方が一般的となっている。
10 1つの遺伝子で病気が起こる単因子遺伝ではなく、複数の遺伝子が揃った場合に病気が起こる多因子遺伝とみられている。
4|膠原病は、難病の要件に当てはまるものが多い
膠原病は、原因不明のまま、血管や結合組織が侵され、病気が全身に広がりやすい。通常、完治のための治療法は、まだ確立されておらず、寛解11を達成してそれを維持することが治療の目的となる。また、病気によっては患者の数が極めて少ない。
このように、発病の機構が明らかでない、治療方法が確立していない、稀少な疾病である、などの難病の要件に当てはまるものが多い。このため、難病対策上、指定難病として、患者の医療費負担を助成する制度が設けられているものが多い。(指定難病と医療費助成については、第6章参照。)
11 〔医〕(remission)病気そのものは完全に治癒していないが、症状が一時的あるいは永続的に軽減または消失すること。(「広辞苑第7版」(岩波書店)より)
5|膠原病は、治療が長期に及ぶ
膠原病の治療は、薬剤療法が中心となる。薬剤には、効果があらわれるまでに時間がかかるものもある。また、免疫を抑制するために、感染症にかかりやすくなるなどの副作用が生じることもある。したがって、患者が日常の生活をおくりながら、医師の指示に従い、長期に渡って薬を服用し続けることが、治療の成否につながる。
そのためには、患者が自分の病気の状態や、薬剤療法の内容をよく理解し、服薬を着実に実践することが重要となる。そこで、その前提として、医師と患者、家族のコミュニケーションが不可欠となる。患者やその家族は、膠原病について、基礎的な知識を身に付けておくことが必要となる。
2――膠原病の診断
1|膠原病は病気の分別診断がカギ
膠原病は、患者がどの病気にかかっているかを医師が診断することが困難なことが多い。その理由は、ある病気を疑ったとしても、それと類似の症状を示す病気が他にもあって、両者を分別する決め手がなかなか得られないからといわれる。
通常、医師は、どの病気かを診断するために、さまざまな要素を考慮する。
(1) 症状観察
膠原病に限った話ではないが、患者の症状を観察することは、診断の基本となる。膠原病の患者に、よくみられる症状として、次のようなものがある。ただし、これらは特定の病気だけにみられる症状というわけではない。ある症状がみられたとしても、複数の病気の可能性が残ることになる。
(2) 問診
診断においては、問診も重要な要素となる。「症状はいつから出ているのか」、「思い当たる発症のきっかけはあるか」、「痛みや腫れの朝夕の変化はどうか」など、問診から症状を補足する情報が得られる。なお、問診では、「喫煙はするか」、「最近、虫歯になったか」、「いま便秘気味か」といった症状とは直接関係なさそうな情報も重要となる。診断の検討要素となったり、治療での副作用を考慮したりするためである。また、遺伝要因の検討のため、「家族に膠原病の患者がいないか」を聞くこともある。
(3) 年齢・性別の確認
膠原病は、病気によって発症時の年齢や、有病者の男女比が異なる。このため、年齢や性別を確認することは、病気を分類する上で有効な材料となる。特に、同一の病気でも、発症時の年齢によって病状が異なることがある。治療を進める際に、予後12を予測する上で、役に立つこともあるとされる。
12 〔医〕(Prognose ドイツ)罹病した場合、その病気のたどる経過についての医学上の見通し(「広辞苑第7版」(岩波書店)より)
(4) 画像検査
関節の状況をみるために、X線レントゲン、MRI、CT、関節エコーといった画像検査が用いられることも多い。身体内部の骨、軟骨、筋肉、滑膜、靭帯の様子をみて、炎症、腫脹(しゅちょう)、骨糜爛(こつびらん)13の有無や程度を確認する。
13 腫れあがった滑膜が、軟骨や靱帯を破壊し、さらに進行して軟骨以外の骨まで破壊してしまうこと。
(5) 血液検査
患者の血液を採取して、その中に含まれる物質をみる。検査には、免疫血清学的検査や急性期反応検査がある。
免疫血清学的検査 : 免疫機構が抗原に対してつくる抗体の様子を確認するもの。病気に応じた抗体の有無や抗体価(抗原と反応する強さ)によって、診断がつくことがある14。
急性期反応検査 : 免疫機構が働いた場合に体内にできる蛋白(たんぱく)などを確認するもの。抗体のような病気に応じた特異性はないが、免疫機構の活動の有無を確認できる15。
14 抗体には、自己の細胞核の構成成分を抗原とする抗核抗体と、細胞質に対する抗細胞質抗体がある。膠原病のさまざまな病気に応じて、多くの抗体が検査に用いられている。
15 直近の炎症を反映する血清CRP(C反応性蛋白)や、長期間の炎症の指標となるESR(赤血球沈降速度, 赤沈)を検査項目として用いることが多い。
膠原病では、ある症状を示している患者に対して、「ずばり『○○病』である」とダイレクトに診断をくだすことは難しいとされる。症状が類似している、別の病気である可能性が残るためだ。
そこで、病気の診断時には、「『◇◇病』ではない」という形で、類似の病気の可能性を除外していく「除外診断」が基本となる16。ただし、除外診断には、豊富な診療経験をもつ専門医などの知見が必要な場合が多い。専門医以外は、診断のために、適宜、専門医に相談することが推奨されている。
また、治療を開始した後に、診断内容の修正が必要となるケースもあるとされる。膠原病の診療においては、常に試行錯誤的な対処が必要といえる。
第4章で概観していくとおり、膠原病では、病気ごとに、診断のための分類基準や、治療の効果などを評価するための疾患活動性評価基準が設けられている。これらの基準も、医学の進歩に伴って、見直されることがある。
16 これは、数理統計学でいう仮説検定(母数や確率分布について、示したい仮説(対立仮説)に対して、それと反対の帰無仮説を立てる。データから得られた検定統計量をもとに、この帰無仮説を棄却することで、対立仮説の統計的な妥当性を示そうという手法。)の考え方に近いといえるかもしれない。
3――膠原病の治療
1|膠原病の治療は目標を定めて行われる
代表的な膠原病である、関節リウマチの治療では、2010年に、「目標(Target) 達成に向けた治療(Treat)を行う」という“Treat to Target (T2T)”の考え方が、世界共通のガイドラインとして提唱された。これは、糖尿病や高血圧症などの診療で行われている「目標を定めた治療」を、関節リウマチにも導入しようというものであった。T2Tは、4つの基本原則と、10の推奨方法からなっている。
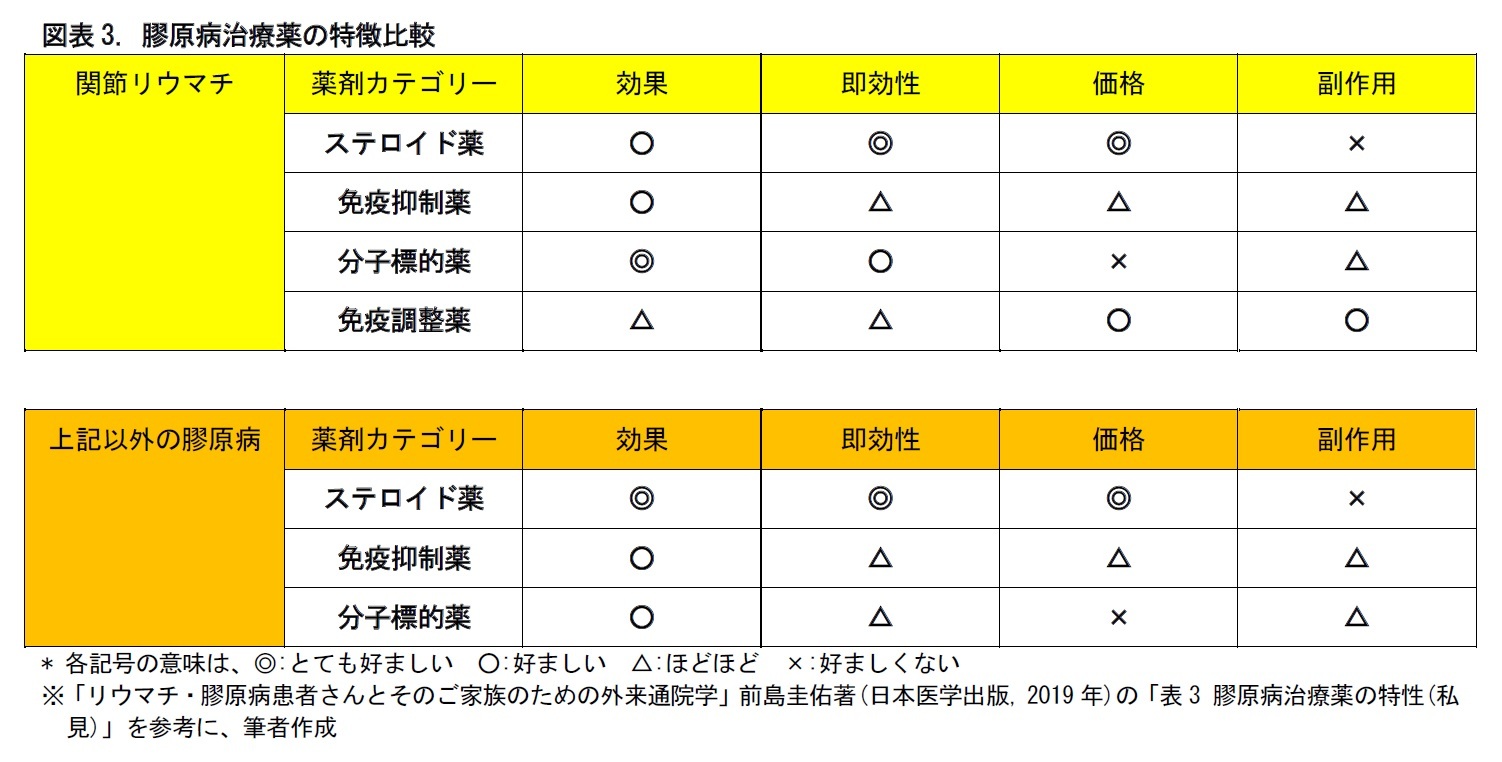
膠原病の薬剤療法で用いられる薬は、大きく「ステロイド薬」「免疫抑制薬」「分子標的薬」「免疫調整薬」の4つに分けられる。近年登場した、有効性の高い生物学的製剤は、分子標的薬に含まれる。 なお、筆者が目にした書籍では、【免疫反応を家の火事に例えた】上で、薬剤療法の差異を消火活動の違いに見立てて紹介するものがみられた。わかりやすいので、本稿でも【 】書きで紹介する。(また、具体的な医薬品については、10ページの図表4を、ご参照いただきたい。)
(1) ステロイド薬 【放水での消火活動に相当。消火の効果は大きいが、放水を続けると家を傷める。】
ステロイド薬は、免疫抑制、抗炎症、疼痛改善などの働きを持つ。さまざまな病気に対して、よく効くため、最も頼りになる薬とされる。投与量が多いほど、効果が高くなる。
ステロイド薬は、副腎皮質17で作られるホルモンを製剤化したもの。1935年に、アメリカの化学者エドワード・カルビン・ケンダル氏らによって抽出された。1948年に、アメリカのリウマチ医フィリップ・ショウォルター・ヘンチ氏により、初めて女性リウマチ患者に投与され、顕著な効果を示した18。
しかし、その後、ステロイド薬には多くの副作用があることが示された。感染症にかかりやすくなる「易感染(いかんせん)」をはじめ、不眠、浮腫、肥満19、脂質異常、筋萎縮といった症状や、糖尿病、高血圧症、骨粗鬆症、血栓症、緑内障、白内障などの病気を引き起こすことがわかった。
このため、現在は、関節リウマチ等の薬剤療法では、ステロイド薬は、できるだけ早期に減量すべき薬剤とされている。
17 腎臓の上内端に接する重量7グラム前後の内分泌器官。髄質と皮質に分けられ、それぞれホルモンを分泌。生命の維持(恒常性の維持)に重要な役割を持つステロイドホルモンは、副腎皮質から分泌される。
18 ケンダル氏、ヘンチ氏と、ステロイド薬製造に関わったポーランド出身の化学者タデウシュ・ライヒシュタイン氏の3氏は、その功績により、1950年にノーベル生理学・医学賞を受賞している。
19 ステロイド服用により顔が太って丸くなる「満月様顔貌(ムーンフェイス)」があらわれることもある。
免疫抑制薬は、膠原病の特定の病気に対して、有効性を発揮する。病気の種類が異なると、全く効かないこともある。効果の有無は患者によっても異なるため、効くかどうかは実際に投与してみないとわからない。臨床では、しばらくの間投与してみて効果がみられないようなら、別の薬剤に切り替えるといった試行錯誤的な投与策がとられるという。
通常、免疫抑制薬は、服用を始めてから効果があらわれるまでに1~3ヵ月程度を要する。効果があらわれるまでの間に、患者が薬効に疑いを持ち、自己判断で服用を中止してしまうケースがあるとされる。こうしたことを避けるために、免疫抑制薬の投与にあたり、医師からの事前説明が重要となる。
なお、ステロイド薬ほどではないが、免疫抑制薬にも副作用があるとされる。投与後の状態の推移をウォッチしていく必要がある。
(3) 分子標的薬 【ガスの元栓を閉めるなど、火元を断つ消火活動に相当。コストがかかることも。】
分子標的薬は、2000年代以降、本格的に用いられるようになった新しい薬剤である。免疫反応に関する特定の細胞や物質だけにピンポイントに作用して、免疫を抑制する。適切な分子標的薬を使用すると、症状が劇的に改善することもある。ただし、免疫抑制薬と同様、即効性は乏しい。副作用には、易感染以外のものは少ないとされる。
分子標的薬の中心的な存在である、生物学的製剤は、微生物や細胞の培養や発酵といった作用を通じて作られる。生物学的製剤は、化学合成薬に比べて大きな分子であり、内服すると胃や腸で分解・消化されてしまう。このため、注射や点滴で、直接血管内に投与するものが一般的となる。
生物学的製剤の製造には、培養棟などの大きな設備と、温度や湿度の管理システムなどが必要となり、コストがかかる。加えて、劇的な薬効を示していることもあり、薬価が高額に設定されている。近年、生物学的製剤の後続薬であるバイオシミラーが一部で登場しているが、薬価は、先発薬の7割水準と、やや高めに設定されている20。このように、使用にあたり、医療経済面の問題が生じている21。なお、基礎疾患を持つ患者の場合には使用できないことがある、などの制約もある。
20 従来型の医薬品においては、原則として、ジェネリック医薬品の薬価は、先発薬の5割水準に設定される。
21 化学合成で作られる分子標的薬も作られている。内服が可能だが、薬価は、生物学的製剤と同様にやや高額となっている。
22 免疫調整薬の副作用として、皮疹、胃腸障害、肝障害、血球減少、薬疹が代表的とされている。
(2020年12月25日「基礎研レポート」)

保険研究部 主席研究員 兼 気候変動リサーチセンター チーフ気候変動アナリスト 兼 ヘルスケアリサーチセンター 主席研究員
篠原 拓也 (しのはら たくや)
研究・専門分野
保険商品・計理、共済計理人・コンサルティング業務
03-3512-1823
- 【職歴】
1992年 日本生命保険相互会社入社
2014年 ニッセイ基礎研究所へ
【加入団体等】
・日本アクチュアリー会 正会員
篠原 拓也のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/05/27 | 気候指数 2024年データへの更新-日本の気候の極端さは1971年以降の最高水準を大幅に更新 | 篠原 拓也 | 基礎研レポート |
| 2025/05/20 | 「次元の呪い」への対処-モデルの精度を上げるにはどうしたらよいか? | 篠原 拓也 | 研究員の眼 |
| 2025/05/13 | チェス盤を用いた伝心-愛情と計算力があれば心は通じる? | 篠原 拓也 | 研究員の眼 |
| 2025/05/09 | 国民負担率 24年度45.8%の見込み-高齢化を背景に、欧州諸国との差は徐々に縮小 | 篠原 拓也 | 基礎研マンスリー |
新着記事
-
2025年07月04日
金融安定性に関するレポート(欧州)-EIOPAの定期報告書の公表 -
2025年07月04日
「持ち家か、賃貸か」。法的視点から「住まい」を考える(1)~持ち家を購入することは、「所有権」を得ること -
2025年07月04日
米雇用統計(25年6月)-非農業部門雇用者数が市場予想を上回ったほか、失業率が上昇予想に反して低下 -
2025年07月03日
ユーロ圏失業率(2025年5月)-失業率はやや上昇したが、依然低位安定 -
2025年07月03日
IAIGsの指定の公表に関する最近の状況(14)-19の国・地域からの60社全てのIAIGsのグループ名が公開された-
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【膠原(こうげん)病の医療を知ろう-長期に及ぶ薬剤療法をいかに進めるか?】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
膠原(こうげん)病の医療を知ろう-長期に及ぶ薬剤療法をいかに進めるか?のレポート Topへ





















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




