- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 介護保険制度 >
- ケアプランの有料化で質は向上するのか-報酬体系の見直し、独立性の確保が先決
ケアプランの有料化で質は向上するのか-報酬体系の見直し、独立性の確保が先決

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
7――ケアマネジャーを巡る制度的な課題(2)~独立性の問題~
第2に、独立性の問題である。ケアマネジャーは通常、居宅介護支援事業所に所属しているが、独立型事業所は1割程度に過ぎず、9割近くは他の介護サービス事業所に併設されている39。つまり、訪問介護事業所など別の介護事業所が居宅介護支援事業所を併営しており、その事業所にケアマネジャーが勤務しているというパターンが大半なのである。
ここで言う「独立性の問題」とは、居宅介護支援事業所が他の介護サービス事業所にぶら下がっている状況の下、ケアマネジャーが「利用者の代理人機能」を発揮できるかどうかという点である。
つまり、前半で引用した通り、本来の枠組みで言うと、ケアマネジャーには「利用者の代理人機能」を果たすことが期待されているのに、現状では雇われている事業者の立場で物を考えやすくなる構造になっている問題である。
誤解を恐れずに言えば、ケアマネジャーは介護支援専門員ではなく、介護「保険サービス営業」支援専門員になりやすい構造となっている。
39 悉皆的な調査ではないが、過去の委託調査では概ね同じ結果となっている。三菱総合研究所(2014)「居宅介護支援事業所及び介護支援専門員業務の実態に関する調査報告書」(老人保健事業推進費等補助金)などを参照。
この点は「ケアマネジャーの公正中立性問題」として以前から論じられており、「古くて新しい問題」と言える。例えば、制度スタート直前の1999年9月に示された事務連絡40では、一部の介護事業者が利用者の獲得に向けて、系列ケアマネジャーを窓口にした勧誘が行われているとして、「個々のサービス事業者の事業とは独立した公正中立の遵守が極めて重要」と促した。
さらに、居宅介護支援事業所の運営基準に相当する厚生労働省令でも、利用者に提供される介護サービスが「不当に偏することのないよう、公正中立に行われなければならない」という条文が制度スタート時から盛り込まれている。つまり、制度創設の時点から「事業所の立場に立つのか、利用者の立場に立つのか、企業論理と専門職としての倫理のジレンマ」41が「公正中立性問題」として顕在化していたと言える。
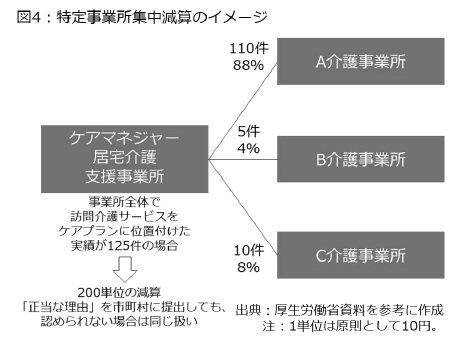 2006年度介護報酬改定に際して、「特定事業所集中減算」という仕組みが創設されたのも、公正中立性の確保を目的としていた。この減算措置は制度改正を経て、現在は図4の通り、「周辺地域に事業所の数が少ない」などの「正当な理由」を伴わない限り、同じ法人事業所のサービスが全体の80%を超える42と、居宅介護支援事業所の報酬を200単位減らす仕組みとなっている。
2006年度介護報酬改定に際して、「特定事業所集中減算」という仕組みが創設されたのも、公正中立性の確保を目的としていた。この減算措置は制度改正を経て、現在は図4の通り、「周辺地域に事業所の数が少ない」などの「正当な理由」を伴わない限り、同じ法人事業所のサービスが全体の80%を超える42と、居宅介護支援事業所の報酬を200単位減らす仕組みとなっている。では、なぜ併設が多いのか。この点についても、制度スタート直前の1999年11月の国会論戦で早くも話題になっており、「所属する法人の他の在宅あるいは施設サービスと兼務しなければ人件費を賄えないような単価となっております。それではサービス事業者に対して中立的な立場で介護サービス計画を作成することは難しいのではないか」と指摘されていた43。つまり、ケアプラン作成費用の見返りとして受け取れる報酬が低いため、ケアマネジャーが独立して居宅介護支援事業所を運営するのは難しく、別のサービスとの併設が多いと論じられていたのである。
ここで少しだけケアマネジャーの月額報酬水準を見ると、制度創設時は要介護度に応じて1件当たり720~840単位と定められていた(要支援は除く)。その後、単価が引き上げられたり、加算・減算措置が設けられたりして、ケアマネジャーの1人当たり相談件数が40件未満である場合、要介護1~2で1件当たり1,057単位、要介護3~5で1,373単位を月単位で受け取れる仕組みとなっている。1単位は原則10円なので、1件当たり1万~1万4,000円前後の報酬を受け取れる計算であり、必ずしも採算が取れる水準とは言えない。
確かに事業所の経営に際しては、様々な加算減算の影響を受ける上、2017年の「介護事業経営実態調査」を見ると、実利用者が100人を超えると収支差が黒字になっており、一概に全ての居宅介護支援事業所が赤字とは言えない。
しかし、それでも採算を取りにくい水準であるのは事実であり、1人当たり担当件数を40件以上に増やすと減算される構造の下、量を増やす選択肢も採れないため、併設が多くなっている。
さらに独立性を確保する上での方法として、強制的に事業所を分離する方策も考えられたが、介護保険制度の立案に関わった元厚生省幹部の書籍では「ケアマネジャーがサービスの実態を十分把握できる立場にあることは必要ではないか、法人格だけ別にしても役員や資本などの実質的なつながりがある場合を排除できるかといった問題があることから、見送られたという経緯があります」と書かれている44。こうした経緯と判断を経て、併設型が居宅介護支援事業所の大半を占める構造を生んでおり、公正中立性問題が長らく論じられている状況に繋がっている。
40 厚生省老人保健福祉局介護保険制度施行準備室が1999年9月14日に発した事務連絡「指定居宅介護支援事業者等の事業の公正中立な実施について」を参照。
41 山崎摩耶(2001)『ケアマネジャー バイブル』日本看護協会出版会p21を参照。
42 2006年度の制度創設当初、比率は90%であり、2015年度改定で80%に厳格化された。
43 第146回国会会議録1999年11月9日衆院厚生委員会における松本純衆院議員の質問。この時、丹羽雄哉厚相は「介護サービス計画の作成につきましては、運営基準の中で、利用者に対して特定のサービス事業者のサービスの利用を指示してはならない、こういうくだりがございます。いずれにいたしましても、都道府県を通じまして十分に適切な指導をとっていきたい、こう考えているような次第であります」と答えている。
44 堤修三(2010)『介護保険の意味論』中央法規出版p58。
では、ケアマネジャーの公正中立性を巡る実態はどうなっているのだろうか。実は、公正中立性が失われていることを示す明確な根拠は見当たらない。例えば、特定事業集中減算の適用を受けている事業所も全体の7.6%に相当する2,987事業所45であり、決して多いとは言えない。
さらに、ケアマネジャーに関する過去の実態調査を見ても、どこまで事業所からプレッシャーを受けているのか読み取れない。例えば、2015年度に実施されたケアマネジャーに対する実態調査を見ると、「勤務上の悩み」を答えさせる設問項目(複数回答可)で、「事業所や法人からのノルマや課題、営業目標が厳しい」という回答項目を選んだ人は7.9%にとどまる46。2014年度の調査でも「現在抱えている困難点・悩み」を問う設問項目(複数回答可)があり、「事業所から無理な課題・営業目標等を提示される」と答えたケアマネジャーは4.3%だった47。同じ設問は2003年以降、2年ごとの調査でも3%台後半から4%台の前半に収まっていた。
このほか、2016年度と2018年度に実施された調査研究事業の報告書48を見ても、「自法人の系列のサービスの利用を必要性を超えて推奨したことの有無」を尋ねており、「ある」と答えたケアマネジャーは2016年度で12.4%、2018年度で8.1%となっており、いずれも多数を占めているとは言えない。
一方、公正中立性を疑わせる結果も少なくない。2016年度と2018年度に実施された調査研究事業の報告書49を見ても、「ケアマネジャーが特定のサービスや事業所をケアプランに位置づけることの有無」を事業所に尋ねた質問では、「ある」と答えた事業所は2016年度で28.1%、2018年度で18.6%になっている。
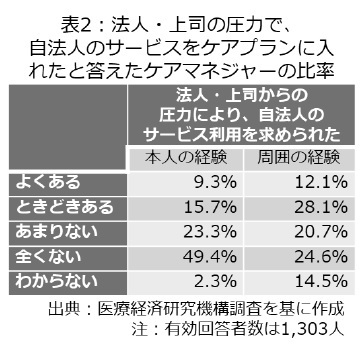
さらに先に触れた医療経済研究機構の調査50では、法人・上司の圧力で自法人のサービス利用を求められた経験の有無をケアマネジャーに尋ねており、表2の通り、本人自身に経験ある人が25.0%、周囲のケアマネジャーが経験したという話を聞いたことがある人が40.2%に上った(「よくある」「ときどきある」の合計)。つまり、会社の都合を「忖度」しなければならない点で、ケアマネジャーが本人の意思決定を支援する「代理人」として振る舞える余地を狭めている可能性がある。以上のように考えると、一定程度の囲い込みが存在することは間違いないだろう51。
 筆者自身、「営業が始まったばかりの通所介護をケアマネジャーに薦められたので、調べてみたら担当ケアマネジャーと同じ系列の事業所だった」といった話を利用者から、「ケアマネジャーごとに系列事業者への誘導率が示され、管理職から営業するように求められた」「居宅介護支援事業所だけでは赤字なので、併設事業所の収入を増やす配慮が求められる」といった経験をケアマネジャーから、それぞれ耳にしている。
筆者自身、「営業が始まったばかりの通所介護をケアマネジャーに薦められたので、調べてみたら担当ケアマネジャーと同じ系列の事業所だった」といった話を利用者から、「ケアマネジャーごとに系列事業者への誘導率が示され、管理職から営業するように求められた」「居宅介護支援事業所だけでは赤字なので、併設事業所の収入を増やす配慮が求められる」といった経験をケアマネジャーから、それぞれ耳にしている。この問題では、会計検査院も2016年3月に取りまとめた意見書で、制度改正を促した。具体的には、特定事業所集中減算を回避するための調整が実施されているとして、特定事業所集中減算の見直しも含めて、「公正・中立を確保するための合理的で有効な施策の在り方」を検討するよう要請した52。筆者自身もケアマネジャーから「居宅介護支援事業所の間で、利用者を『トレード』することで、特定事業所集中減算の対象である80%を上回らないようにする調整が実施されている」という話を耳にしたことがあり、減算逃れの動きは現に存在しているようだ。
以上の点を踏まえると、ケアマネジャーの「公正中立性問題」は古くて新しく、かつ水面下で把握しにくいところで起きていると言えるのかもしれない。
45 2017年7月5日第142回社会保障審議会介護給付費分科会資料を参照。2016年5月審査分。
46 「居宅介護支援事業所および介護支援専門員の業務等の実態に関する調査研究事業報告書」(2015年度調査)を参照。有効回答数は4,772人。調査研究事業は三菱総合研究所の運営。
47 三菱総合研究所(2014)「居宅介護支援事業所及び介護支援専門員業務の実態に関する調査報告書」(老人保健事業推進費等補助金)を参照。有効回答数は2,132人。
48 「居宅介護支援事業所及び介護支援専門員の業務等の実態に関する調査研究事業報告書」(2018年度調査)を参照。有効回答数は2016年度で4,682人、2018年度で3,489人。2016年度のデータは2018年度調査報告書から引用した。調査研究事業はエム・アール・アイリサーチアソシエイツの運営。
49 同上を参照。有効回答数は2016年度で1,572事業所、2018年度で1,288事業所。2016年度のデータは2018年度調査報告書から引用した。
50 医療経済研究機構(2020)「ケアマネジメントの公正中立性を確保するための取組や質に関する指標のあり方に関する調査研究事業」(老人保健事業推進費等補助金)を参照。有効回答数は1,303人。
51 特定事業所集中減算が創設される2006年度以前の調査としては、2004年3月に公表された東京都の「都内の居宅介護支援事業所の運営及び介護支援専門員の現状についての実態調査」(有効回答数は1,716人)では、「ケアプラン作成時に、所属事務所による経営的な観点からの条件提示や指示が行われていますか」という問いに対し、「ほとんどの場合に行われる」「行われる場合もある」の合計は36.2%だった。2004年3月に公表された全国介護支援専門員連絡協議会(現在の日本介護支援専門員協会)の「介護支援専門員の業務実態と意識に関する調査」でも公正中立性問題に関して、「話し合いがしやすいので、ついつい同じ所にしてしまう」「どうしてもひも付きケアプランになってしまう」といった自由記述が見られる。
52 会計検査院が2016年3月25日に公表した「介護保険制度の実施状況に関する会計検査の結果についての報告書」を参照。
公正中立性が失われている証左として、供給者が需要を生み出している可能性を挙げることができる。これは元々、医療経済学で「供給者需要誘発」(Supplier induced demand)仮説と呼ばれ、都道府県別で見た1人当たり病床数と医療費の間に相関関係が見られることが有名である53。介護についても、論文数は医療ほど多くないが、同様の現象が起きているという先行研究が見られる54。
しかし、これは医療と介護の違いに着目すると、奇妙に映る。第1に、医療サービスで需要誘発が起きるのは、患者―医師の間で情報格差が大きいためである。どんなに患者が医療情報に精通したとしても、医師との間では情報格差が残るため、最後は医師の判断に委ねるしかなくなる。一方、医師も患者のためにベストなサービスを提供しようとするため、「念のための入院や検査」が生み出されるなど、医療サービスのレベルは臨床的に許される範囲で、供給制約の上限に近付くことになる55。
しかし、介護保険制度では利用者―専門職の間で情報格差が小さい。分かりやすい例を挙げれば、医療の場合、「腹が痛い」という理由や原因、症状の深刻度、これを解消する方法を知っているのは医師であり、患者ではない。これに対し、「要介護になった後の生活上の不便」を理解しているのは利用者や家族であり、ケアマネジャーや介護職ではない。
 実際、医療では患者―医師の間の情報格差が大きく、対等な関係性の下での契約が難しいが、介護では情報格差が小さいため、利用者と事業者が対等な立場で契約する前提になっている。もちろん、介護についても、リハビリテーションなど専門的な支援を要する場合、利用者と専門職の情報格差は大きくなるが、供給者需要誘発を起こりやすい医療と、本来は起こりにくい介護の情報格差の違いに留意する必要がある。
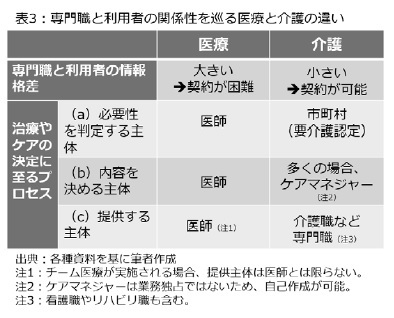
実際、医療では患者―医師の間の情報格差が大きく、対等な関係性の下での契約が難しいが、介護では情報格差が小さいため、利用者と事業者が対等な立場で契約する前提になっている。もちろん、介護についても、リハビリテーションなど専門的な支援を要する場合、利用者と専門職の情報格差は大きくなるが、供給者需要誘発を起こりやすい医療と、本来は起こりにくい介護の情報格差の違いに留意する必要がある。第2に、制度的な違いである。表3の通り、医療の場合、(a)治療の必要性を判断、(b)治療の内容を決定、(c)治療を提供――というプロセスを担うのは全て医師である56。つまり、全て同じ主体が担う以上、供給者である専門職が優位に立ちやすい構造となっている。これに対し、介護は表1の通り、(a)は市町村による要介護認定、(b)はケアマネジャー、(c)は介護職員などの専門職という形で異なる分、供給者である専門職優位になりにくい構造となっている57。
ただ、介護でも供給者需要誘発が起きているのであれば、(b)と(c)のプロセスが分離されておらず、供給者優位になっている可能性がある。こうした状況で、ケアマネジャーは「利用者の代理人機能」ではなく、「事業所の営業担当機能」を担っていることになり、利用者の納得感は高まらないし、利用者の信頼関係も得にくくなる。これは専門職として不幸な状況と言わざるを得ず、利用者の納得感や満足感が高まらなければ、ケアプランやケアマネジメントの質も上がりにくい。
では、ケアプランやケアマネジメントの質を引き上げる方策として、どんな選択肢が考えられるだろうか。先に触れた「報酬体系の問題」「独立性の問題」という2つの構造的な問題を意識しつつ、想定できる選択肢と利害得失を整理しよう。
53 医師需要誘発仮説(Physician induced demand)という言葉も使われているが、今回は介護も含めた議論なので、「供給者」という言葉を使う。日本の供給者需要誘発仮説については、西村周三(1987)『医療の経済分析』東洋経済新報社、泉田信行ほか(1998)「医師需要誘発仮説の実証分析」『季刊・社会保障研究』Vol.33 No.4、地域差研究会編(2001)『医療費の地域差』東洋経済新報社、印南一路編著(2016)『再考・医療費適正化』有斐閣などを参照。
54 例えば、岸田研作(2015)「在宅介護サービスにおける需要誘発仮説の検証」『医療経済研究』Vol.27 No.2、湯田道生「介護事業者密度が介護サービス需要に与える影響」『季刊・社会保障研究』Vol.40 No.4、山内康弘(2004)「訪問介護費と事業者密度」『医療と社会』Vol.14 No.2などを参照。中でも岸田論文では「併設サービスのある居宅介護支援事業所でケアプランを作成した利用者の方が多くサービスを利用する」「誘発される需要は非営利セクターよりも、営利の方が大きい」という点を実証している。
55 さらに公的医療保険制度の下では、患者、医師の双方は費用負担を気にせずに済むため、医療サービスは供給制約の上限に張り付きやすくなる。
56 最近はチーム医療が増えているため、一概に医師が全て担うとは言えないが、日本の医療制度における関連専門職は「医師の指示」の下で動くことが法律で義務付けられており、医師の存在感は大きい
57 施設サービスの場合、(b)は施設所属のケアマネジャー、(c)は施設所属の介護職であり、ほぼ同じになる。
8――ケアマネジメントの質を高めるための選択肢
第1に、「報酬体系の問題」「独立性の問題」という2つの問題のうち、前者を解決する方策として、報酬体系を見直す選択肢である。先に触れた通り、現在の報酬体系では、ケアマネジャーの仕事が介護「保険」支援専門員として、介護保険制度の枠内にとどまりやすい構造になっているため、ソーシャルワーク的な仕事を報酬として評価する制度改正が選択肢として考えられる。実際、厚生労働省のあり方検討会の中間整理では「利用者の支援に当たって、ケアプランに位置付けられたサービスがインフォーマルサービスのみであり、結果として給付管理が発生しない場合であっても、介護支援専門員のケアマネジメントを適切に評価する仕組みを検討すべきである」との文言が盛り込まれている。さらに、日本ケアマネ協会が2017年11月、社会保障審議会介護給付費分科会に提出した要望書でも、「介護保険給付サービスを一つでも導入しないと算定できない」「保険給付を伴わないインフォーマルサポートのみのケアマネジメントへの評価をお願いしたい」としている58。
58 2017年11月22日、第152回社会保障審議会介護給付費分科会資料を参照。
第2に、「独立性の問題」を解決する手段として、ケアマネジメントの報酬を引き上げる選択肢である。独立型ケアマネジャーが増えない一因として、報酬水準の低さが論じられていた経緯を踏まえると、この選択肢を見逃すことはできない。
中でも、実利用者が100人を超えると収支差が黒字になっている現状を踏まえると、報酬の引き上げを通じて事業規模を大きくするように誘導する選択肢が想定される。実際、日本ケアマネ協会は「独立的かつ一定以上の事業規模であることが重要」と指摘している59。
しかし、厳しい財政事情の中、認知症ケアや在宅ケアの充実など新しいニーズに対応しなければならない現状で、ケアマネジャー向け報酬を大幅に引き上げる選択肢は採りにくく、他の選択肢を組み合わせる方策が必要となりそうだ。
59 同上を参照。
第3に、「独立性の問題」を解決する手段として、居宅介護事業所と併設事業所の分離が考えられるが、制度が定着した現段階で、政府が民間の事業所を強制分離することは難しいのではないだろうか。
もう一つの選択肢として、情報交換などについて一定の規制を設定することも考えられる。その際に一つの参考になるのが、金融業界で実施されている「チャイニーズウォール規制」「ファイヤーウォール規制」かもしれない。これらのルールでは、例えば銀行が証券部門を通じて証券商品を顧客に買わせるといった利益相反の防止を図るため、情報交換などを制限している。
だが、医療・介護連携を含めた専門職同士の連携が求められている中、情報を遮断することは難しく、「利益相反が起きている」と判断する線引きが困難な側面もあり、この考え方を介護に適用することは現実的とは思えない。
第4に、「報酬体系の問題」「独立性の問題」を同時に解決する手段として、ケアプラン作成を含めた居宅介護支援費を給付から切り離す選択肢も想定される。この場合、居宅介護支援費については、地域包括支援センターの運営費などに充当している地域支援事業に組み込むことになり、ケアマネジャーが勤務する居宅介護支援事業所に対し、市町村が費用を支払う形に変わる。
この結果、ケアプラン作成費に相当する居宅介護支援費は単なる給付管理ではなく、社会資源を取り込むソーシャルワークを評価しやすくなり、ケアマネジャーの公共性も高められる。
実際、▽ケアマネジメントは公共性が強く、保険制度のサービスとして馴染みにくい、▽社会資源を含めて、介護保険サービスを超えた多様なサービスを結び付けることが求められている以上、介護保険制度の枠内に位置付けることが難しい――といった理由の下、ケアマネジメントの専門家は「介護保険制度にケアマネジメントを取り込むことに強い躊躇感」を持った60として、こうした選択肢を主張する意見が一部に見られる61。さらに、軽度な要支援者を対象としたケアプラン作成の一部は「介護予防・日常生活支援総合事業」の介護予防ケアマネジメント(第1号介護予防支援事業)に改組した経緯もある。筆者としては、この選択肢は(1)報酬体系の問題、(2)独立性の問題――をクリアする上で、重要と考えている。
しかし、この選択肢は「介護保険制度の転換」と受け止められる可能性がある。つまり、ケアプラン作成を含めたケアマネジメントを給付に組み込んだのは「居宅サービスの受給権に直結する(略)。その利用自体を権利として保障されるべきという考え方」だった62。このため、給付から切り離す選択肢に対し、「自己選択を重視した利用者の権利性を失わせる」という批判を招く恐れがある。
さらに、ケアマネジャーが元々、利用者の代理人であるとともに、「保険者の代理人」として介護給付費抑制の「尖兵」になり得る側面を併せて持っていることを考えると、ケアマネジャーの専門性を失わせるような形で、市町村の権限が乱用される危険性も想定される。
60 白澤政和(2011)『「介護保険制度」のあるべき姿』筒井書房p168を参照。
61 白澤政和(2019)『介護保険制度とケアマネジメント』中央法規出版pp237-238。
62 堤修三(2018)『社会保険の政策原理』国際商業出版p241を参照。
ケアマネジャーやケアマネジメントの質を高めるため、ケアマネジャー同士の競争を促す観点に立ち、「介護サービス情報公表システム」の充実を図ることが考えられる。これは居宅介護支援事業所に限らず、介護保険サービス事業所などについて事業所の名称や位置情報、介護報酬の加算取得状況、利用者の数、職員数などを開示するシステムであり、少しずつ機能が充実している。今後、居宅介護支援事業所については利用者の満足度や入退院支援の状況などを反映させるなど、一層の拡充を図る必要がある。
このほか、日本ケアマネ協会はケアマネジャーの国家資格化を主張しており、2019年7月の参院選に向けた自民党の政策集63でも「社会保障制度において重責を担う介護支援専門員の国家資格化を目指します」と書かれている。ケアマネジャーの法的根拠は現在、介護保険法に定められているに過ぎず、その権能を高めるために国家資格化が論じられているようだ。
ただ、国家資格に位置付けても、質が引き上げられるとは限らないし、「公正中立性問題」を含めた2つの課題が解消するとは思えない。むしろ、「利用者の代理人機能」を果たす点など、ケアマネジャーの本来の役割に立ち返った研修制度や試験の見直しなどが重要ではないだろうか。
63 2019年6月17日、自民党「総合政策集2019 J-ファイル」を参照。
9――おわりに
しかし、これは制度創設から約20年を経た現在も解決されておらず、医療との連携など新たな問題が迫られる中、むしろ複雑化していると言えるかもしれない。ケアマネジャーが感じている「勤務上の悩み」を尋ねた調査結果65(複数回答可)を見ると、「自分の能力や資質に不安がある」という回答項目が半数近くに及んでおり、問題の深刻さを理解できる。
こうした観点に立てば、「介護保険制度の根幹を成すケアマネジメントをどうするか」「そのための費用負担をどうするか」「ケアマネジメントを担うケアマネジャーの質をどう高めていくか」といった点は真剣に考えなければならない課題であり、ケアプラン有料化は小さな問題に過ぎない。
結局、2021年度制度改正論議で有料化は見送られたが、ここで取り上げた「報酬体系の問題」「独立性の問題」は依然として手付かずのままである。
一方、介護保険財政は逼迫しており、今後の制度改正論議に向けて。有料化の選択肢は完全に消えたとは言い切れない。今後、議論を進める上では制度創設時の理念や経緯に立ち返りつつ、本レポートで挙げた選択肢の利害得失も勘案し、単なる自己負担の是非だけにとどまらない広範な議論を期待したい。
64 堤修三(2010)『介護保険の意味論』中央法規出版p55を参照。
65 「居宅介護支援事業所及び介護支援専門員の業務等の実態に関する調査研究事業報告書」(2015年度調査)を参照。有効回答数は4,772人であり、「自分の能力や資質に不安がある」という回答項目を44.1%のケアマネジャーが選んだ。調査研究事業は三菱総合研究所の運営。なお、この報告書では同じ設問項目について、2003年以降の結果も掲載しており、サンプル数に違いがあるが、「自分の能力や資質に不安がある」という回答項目が5~6割で推移している。
(2020年07月16日「ニッセイ基礎研所報」)

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/09/26 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(下)-取り得る適正化策の選択肢と論点を探る | 三原 岳 | 研究員の眼 |
| 2025/08/27 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(上)-医療的ニーズの高い人の支援が不十分な点など背景を探る | 三原 岳 | 研究員の眼 |
| 2025/07/29 | 介護保険改正の論点を考える-積み残された財源問題のほか、人材確保や有料老人ホームの見直しも論点に、参院選の影響は? | 三原 岳 | 基礎研レポート |
| 2025/07/24 | 診療報酬改定と「植木鉢」-石油危機の逸話から考える制度複雑化の背景 | 三原 岳 | 研究員の眼 |
新着記事
-
2025年10月15日
インド消費者物価(25年10月)~9月のCPI上昇率は1.5%に低下、8年ぶりの低水準に -
2025年10月15日
「生活の質」と住宅価格の関係~教育サービス・治安・医療サービスが新築マンション価格に及ぼす影響~ -
2025年10月15日
IMF世界経済見通し-世界成長率見通しは3.2%まで上方修正 -
2025年10月15日
中国の物価関連統計(25年9月)~コアCPIの上昇率が引き続き拡大 -
2025年10月15日
芝浦電子の公開買付け-ヤゲオのTOB成立
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【ケアプランの有料化で質は向上するのか-報酬体系の見直し、独立性の確保が先決】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
ケアプランの有料化で質は向上するのか-報酬体系の見直し、独立性の確保が先決のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




