- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 医療保険制度 >
- 感染症の現状 (後編)-感染症は人類の歴史をどう変えたか?
感染症の現状 (後編)-感染症は人類の歴史をどう変えたか?

保険研究部 主席研究員 兼 気候変動リサーチセンター チーフ気候変動アナリスト 兼 ヘルスケアリサーチセンター 主席研究員 篠原 拓也
文字サイズ
- 小
- 中
- 大
麻疹(はしか、ましん)は、麻疹ウイルスによる感染症で、高熱、赤い発疹が全身に出るといった症状を示す。また、麻疹は、重い合併症を伴う可能性がある点が問題となる。特に重大なのは、二大合併症とされる麻疹肺炎と麻疹脳炎である。麻疹は、紀元前からある感染症で、かつては天然痘と並ぶ二大感染症として恐れられた時期もあった。
麻疹の最大の特徴は、感染力の強さにある。空気感染、飛沫感染、接触感染のいずれの経路からも、ヒトからヒトへの感染が可能である。免疫を持っていない人が麻疹ウイルスに曝露されると、80~90%程度の確率で感染する。同じく空気感染する、水痘や結核よりも感染力が高いとされる17。
現在のところ、麻疹ウイルスに効く薬剤はない。発症後は、症状を和らげるための対症療法のみとなる。そこで、ワクチンによる予防が重要となる。かつては、1度のワクチン接種で免疫が獲得できるとされていた。しかし、免疫はその後の自然感染により抗体が維持されるもので、近年のように、流行がなく自然感染が起こらないなかでは、抗体が維持されずに発症してしまうケースが出てきた。そこで、現在は、乳幼児期に2回のワクチン接種を行うこととされている。
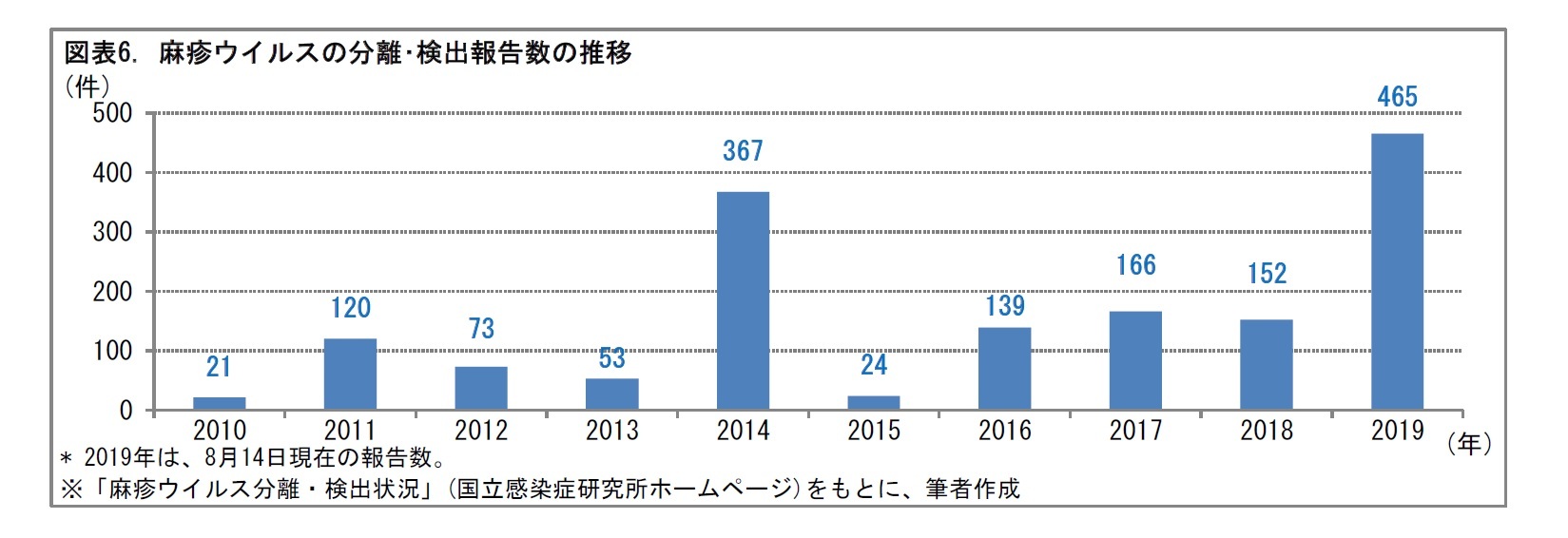
麻疹は、2014年に東南アジアからの輸入例により増加した。2019年は、8月半ばまでにそれを上回るウイルスの検出が起こっており、感染拡大が懸念される状況となっている。
17 感染の確率は、水痘は60~70%程度、結核は50%程度。(「感染症まるごと この一冊」矢野晴美(南山堂, 2011年)より)
風疹は、風疹ウイルスによる感染症。空気感染はせず、飛沫感染で流行する。症状は、軽い発熱と発疹が出ることがあるものの、多くは3日程度で治る。まれに脳炎などの合併症を伴うことがあるが、ほとんどの場合、軽い病気で済む。
風疹が問題となるのは、妊娠初期の女性がかかった場合、胎児もウイルスに感染して、流産、死産や、胎児に障害を残すことがある点である。これは、「先天性風疹症候群(CRS 18)」と呼ばれる。特に、眼の障害、難聴、心臓疾患が現れやすく、これらはCRSの3大症状といわれている。
風疹の感染防止には、ワクチンの接種がカギとなる。日本では、かつて女子中学生のみにワクチン接種を行っていた時期があった。しかし、この接種方法では、流行を抑えられなかったことから、現在は、男女の全幼児を対象とするものに変更されている。この結果、1962~79年生まれの男性について、抗体保有率が他の年代より低く風疹にかかりやすい状態となっている。厚生労働省は、2021年度末までの期間、対象世代の男性を、定期予防接種の対象者に追加している19。
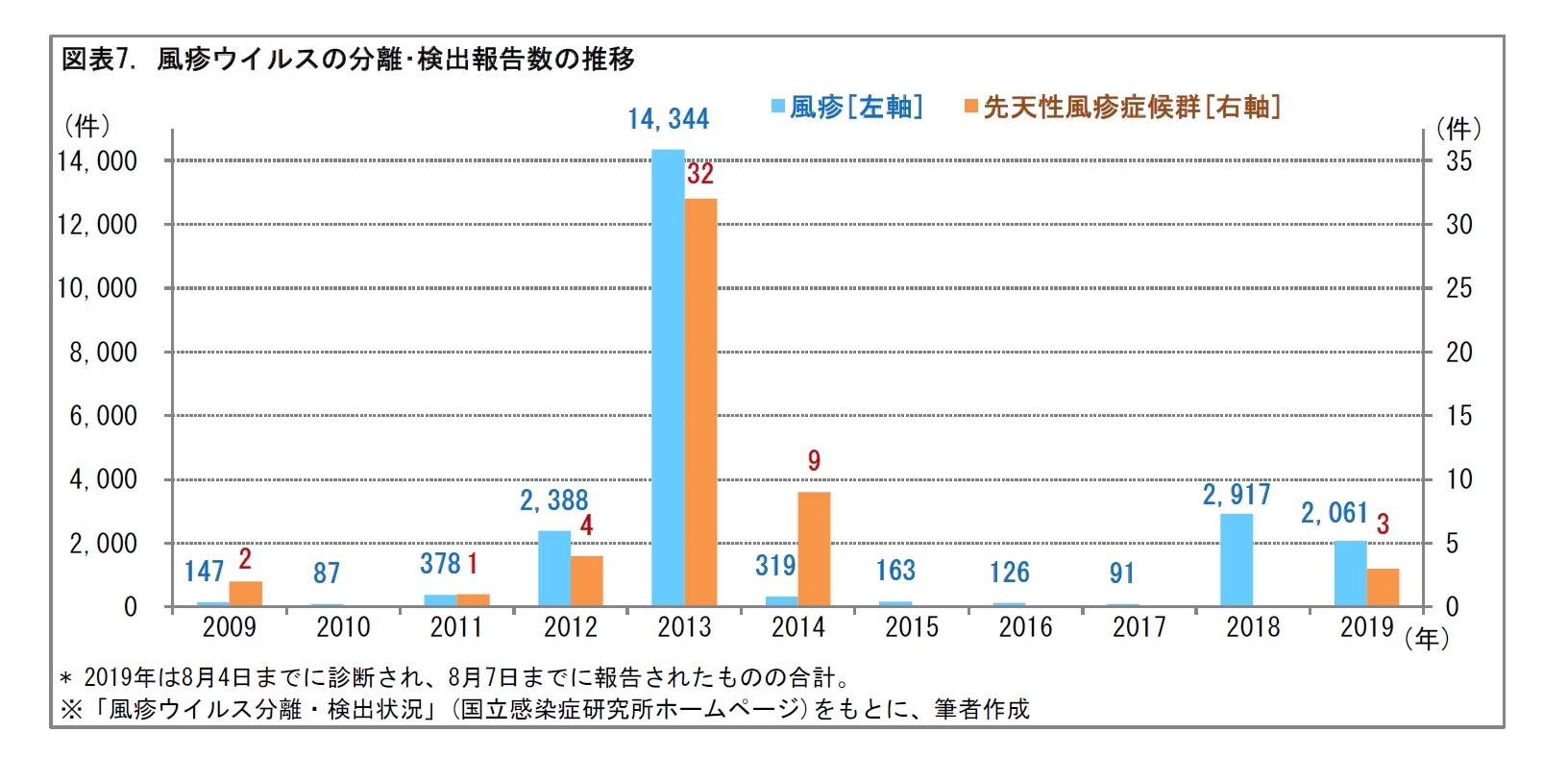
風疹は、2012~13年にかけて全国規模で流行した。2012~14年に45件のCRSが報告された。2018年から風疹の流行がみられ、2019年には8月7日までに2,061件の風疹患者からのウイルス検出、3件のCRSが報告されている。対象者への定期予防接種を実施して、集団免疫を進める必要がある。
18 CRSは、Congenital Rubella Syndromeの略。
19 2022年3月31日までの間に限り、1962年4月2日~1979年4月1日の間に生まれた男性(約1,610万人)【2019年4月1日時点で、40~56歳の男性】を、抗体検査、予防接種の対象として、全国で原則無料で定期接種を実施するとしている。政府は、2020年7月までに対象の抗体保有率を85%に引き上げ、2021年度末までに90%に引き上げることを目標としている。
なお、2018年度の男性の抗体保有率(HI抗体価1:8以上)は、30歳代後半は86%、40歳代は79~86%、50歳代前半は77%であり、女性や他の年齢層の男性に比べて特に低い。(「風疹流行に関する緊急情報:2019 年7 月24 日現在」「感染症流行予測調査」(国立感染症研究所)をもとに筆者がまとめた。)
梅毒は、梅毒トレポネーマという細菌による感染症である。梅毒は、かつては不治の感染症とされ、症状が進行すると全身の麻痺、精神錯乱、失明、運動障害や言語障害に至るため、恐れられていた。現在は、抗生物質の投与により、適切な治療を受ければ治る病気となっている。
梅毒は、もともとヨーロッパ、アジア、アフリカの旧大陸にはなかった。大航海時代に、アメリカ新大陸からもたらされ、ルネサンス期の性の解放で蔓延に拍車がかかった、とされる20。
梅毒には、大きく分けて2つの感染経路がある。感染者の母親から胎児に感染する先天性のものと、性行為によって感染する後天性のものである。後天性の梅毒は、病気の進行とともに病状が変化する。 第1期(感染後3週間~3ヵ月)には、陰部、口唇部、口腔内などの細菌が侵入した部分に赤いしこりや腫れができて膿を出すが、あまり痛みはない。症状はいったん消える。第2期(3ヵ月~3年)は、バラの花びらのような「バラ疹(しん)」と呼ばれる発疹が全身にできる。発熱、頭痛、倦怠感を伴うこともある。第3期(3~10年)には、皮膚、筋肉、骨に「ゴム腫」と呼ばれるゴムのような腫瘍ができる。激痛を伴うこともある。そして、第4期(10年以上)には、神経系が侵されて、全身の麻痺、精神錯乱、失明、運動障害や言語障害に至る。
感染してもすぐに症状が出なかったり、症状が一時的に消えたりする時期があるため、患者が自然治癒したと勘違いをして、治療が遅れることがある。症状が消えている間も、患者には他の人に病気をうつす力があるため、感染拡大につながる恐れがある。
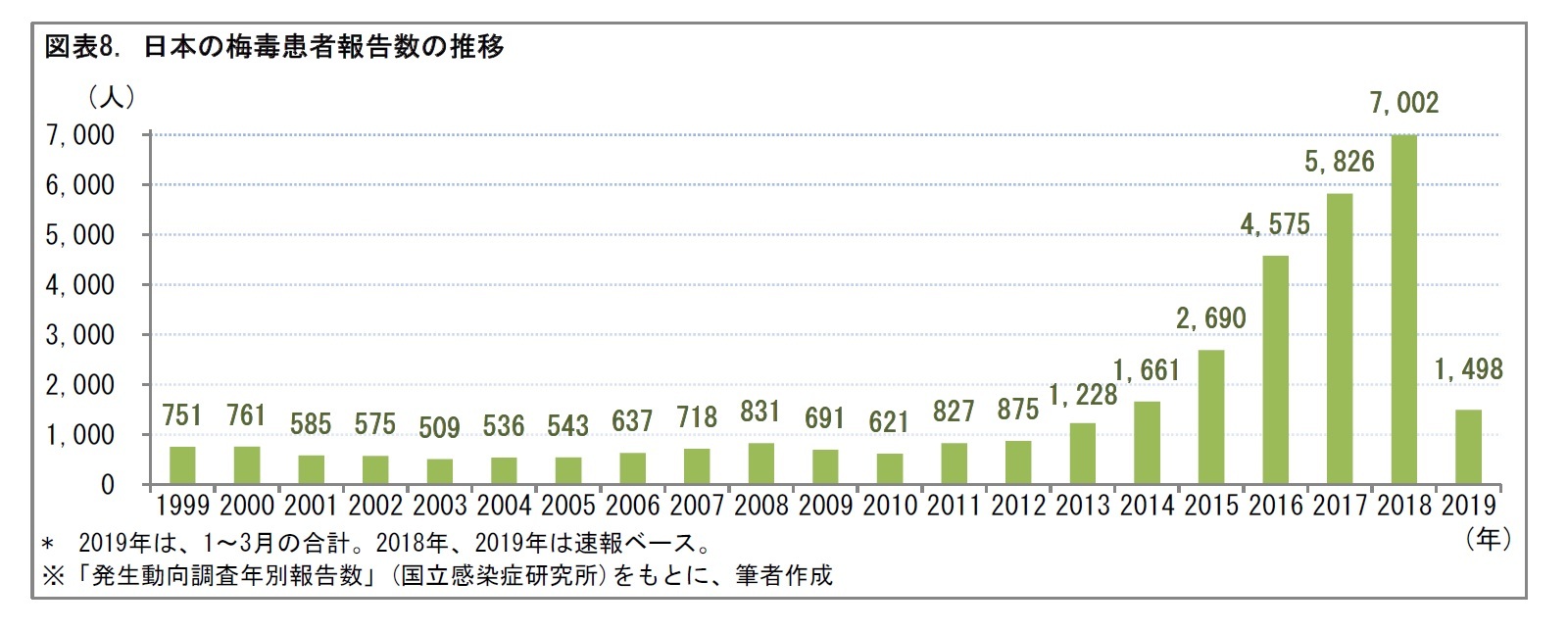
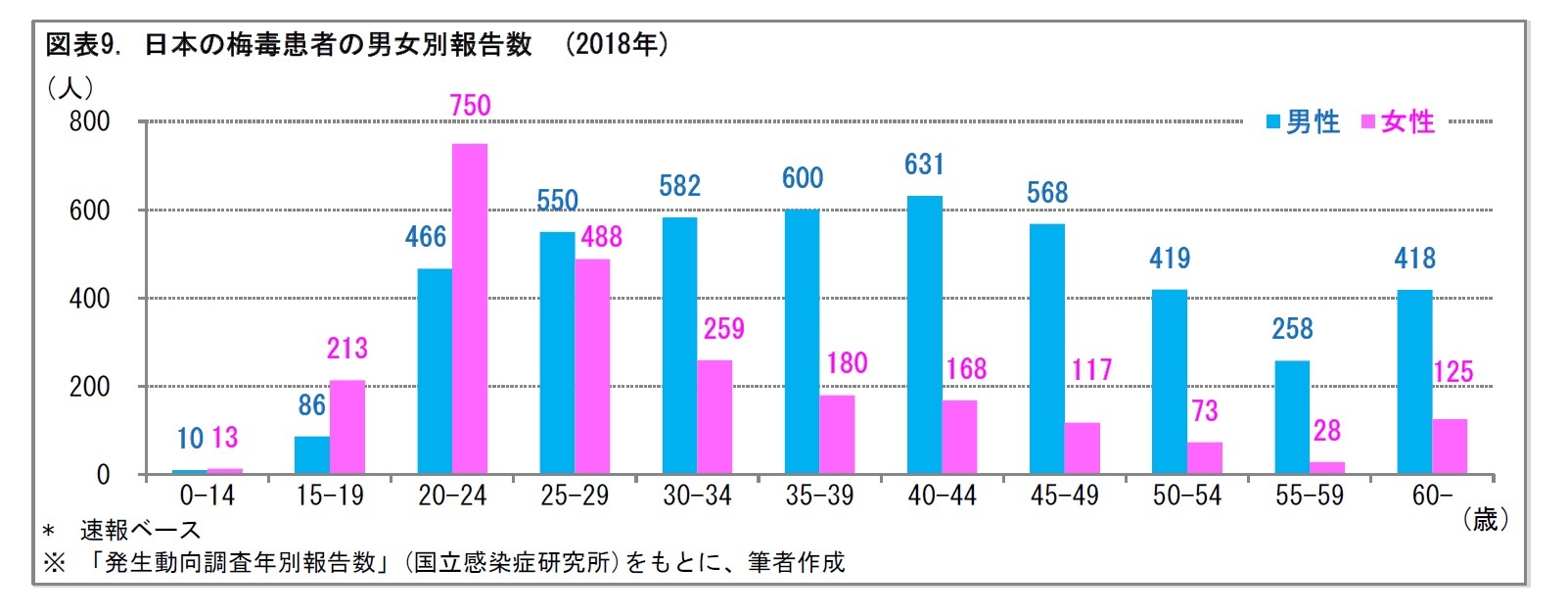
特に、近年は、日本で若齢の感染者が増加している。患者報告数の推移をみると、2014年頃から急増している。男性は、20~40歳代、女性は20歳代で患者報告数が多い。
20 つまり、大航海時代の新大陸(アメリカ大陸)発見により、天然痘が旧大陸から新大陸へ、梅毒が新大陸から旧大陸にもたらされたことになる。
3――近年、猛威を振るっている感染症
1|マラリアは、薬剤耐性を持つ原虫や、殺虫剤耐性を持つ蚊が出現して対応が困難に
マラリアは、エイズ、結核とともに、世界三大感染症の1つとされている。マラリア原虫という寄生虫が病原体で、これがハマダラカという蚊の雌の吸血によって媒介されて、ヒトを感染させる。現在、日本ではマラリアの流行はないが、アフリカや東南アジアの熱帯・亜熱帯の国々で流行が続いている。WHOの報告書によると、2017年には2億1,900万件の症例が発生し、43万5,000人が死亡したと推定されている。死亡者の61%は5歳未満の子ども、とされている21。アフリカでは、貧困や戦乱・紛争が発生している地域で、十分な医療が行われていないことが、その背景にあるものとみられる。
マラリアは発症すると、高熱、頭痛、嘔吐などの症状が出る。症状が悪化すると、意識障害や、腎不全を起こして死亡することもある。
現在のところ、マラリア原虫に対するワクチンは開発されていない。治療は、抗マラリア薬の投与が中心となる。いくつかの薬剤が開発されており、死亡率の低下に寄与しているとされている。予防のために薬剤を内服するケースもある。また、殺虫剤を散布して媒介する蚊を駆除したり、殺虫剤を含む蚊帳を用いるなど、生活環境面での予防も推奨されている。
近年、薬剤に耐性を持つマラリア原虫や、殺虫剤への耐性を獲得したハマダラカが出現してきている。このため、薬剤や殺虫剤の選択の変化が激しく、対応が困難になりつつある。
21 「世界保健機関(WHO) 2018年世界マラリア報告書」より。
エイズは、ヒト免疫不全ウイルス(HIV)の感染症である。感染後2週間程度インフルエンザに似た発熱などの症状が出ることがある。その後、症状は収まるが、患者の体内ではウイルスが増殖していく。そして、この無症候期が10年程度続いた後、発症する。エイズは、免疫力が低下したことによる日和見感染症が中心である。最も死亡者が多い日和見感染症は、結核とされる。このため、エイズ患者の多いアフリカのサハラ砂漠以南地域では、エイズ対策と結核対策がセットで進められている。
エイズでは、HIVの空気感染、飛沫感染、接触感染は起こらない。性行為、輸血、母子感染(分娩時、母乳)、注射型麻薬などが感染経路となる。
1981年にアメリカ・ロサンゼルスで、同性愛者の男性が死亡したことで注目された。1990年代半ばまで、エイズは死に至る病として恐れられてきた。その背景には、この病気が突如現れたこと。病原体が不明であったこと。治療法がなく、発症した患者が急速に死に至ること、があったとされる。日本では、感染を恐れるあまり患者に対する差別が起こったり、飛沫感染によっても病気がうつるのではないかとの不安心理から、エイズパニックが生じたりした。
その後、感染のメカニズムが解明され、感染者の発症を遅らせる抗HIV剤の開発が進んだ。併せて、性行為時の避妊・性病予防具(コンドーム)の使用により感染を防ぐ等の感染リスク対策の社会的な認識も進んだ。これらの効果もあり、現在、エイズを死には至らない病に変貌させることができた。
WHOが公表しているエイズ関連のデータによると、2017年には世界全体で新たに、約170万人がHIVに感染。2018年末にはHIV感染者は約3,790万人となった。また、2017年には、約94万人がHIV関連の疾患で死亡している22。
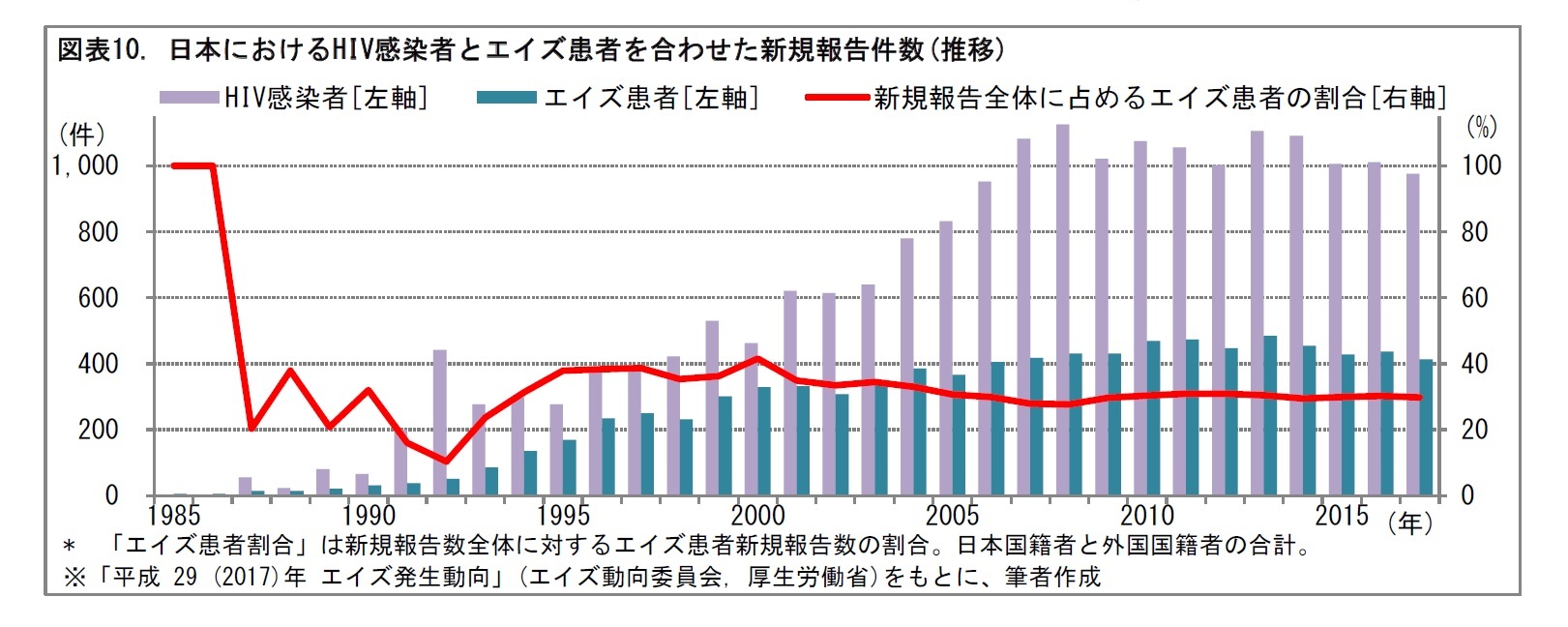
日本におけるHIV感染者とエイズ患者の新規報告数は、それぞれ年間1,000件、400件程度。2000年代後半以降、ほぼ横ばいで推移している。無症候期に血液検査でHIV感染者として発見されることなくエイズを発症して、いきなりエイズ患者であることが判明するケースが新規報告数の約30%と高率で推移している。これは、無症候期に性行為を通じて、感染を拡大させた可能性がある患者が一定数いることを意味しており、感染拡大防止の観点からは深刻な事態といえる。
22 “HIV/AIDS Key facts”(WHO)等より。アドレスは、https://www.who.int/news-room/fact-sheets/detail/hiv-aids
3|コレラは、地球温暖化により海水温が上昇することで、感染拡大のリスクが高まっている
コレラは、ビブリオ・コレラという細菌の感染症である。感染者の便に含まれる細菌が、水や食物を通じて経口摂取されて感染する。感染者の8割程度は症状を出さないとされる。症状が出た場合、急性の激しい下痢を繰り返し、重症の脱水状態となる。重篤な場合には、死に至るケースもある。
コレラの原因菌は、コレラ菌のうちO-1血清型とO-139血清型のもので、いずれもコレラ毒素を産生する23。これに対しては、水道水の塩素消毒が重要となる。
19世紀には、コレラが何度も世界的に流行した。明確なコレラ・パンデミックは、6回あったとされる。1854年には、イギリスの麻酔科医ジョン・スノウが、第3回のパンデミックのロンドン市内での流行について、感染者・死亡者の分布と、井戸の分布を地図で重ね合わせることにより、感染の原因が飲料水の汚染であることを突き止めている。これは、疫学を用いて感染症を終息させた偉業として現代に語り継がれている。
現在は、1961年にインドネシアで始まった第7回のパンデミックの途中とされる。近年は、地球温暖化の影響で海水温が上昇しており、コレラ菌が生育しやすい環境になっている。このため、世界各国で、感染拡大に対する警戒が高められている。
23 O(オー)は、O抗原という細胞壁の抗原を意味する。コレラ菌は、O抗原によって200種類以上の血清型に分類されている。
4|エボラウイルス病は、開発されたワクチンの効果が期待されている
エボラウイルス病は、主に、アフリカ中部やサハラ砂漠以南の西アフリカで発生する。CDCのまとめによると、1976年の流行 24を皮切りに、これまでに28回のアウトブレイクが起きている。特に、2014~16年に西アフリカのリベリア、ギニア、シエラレオネで起きたアウトブレイクでは、感染者数28,652人、死亡者数11,325人、感染者の致死率は約4割に上った25。なお、統計にカウントされていない感染者や死亡者がいるとみられ、実際の犠牲者はさらに多数であったと考えられている。
エボラウイルス病の病原ウイルスは、オオコウモリを宿主としているという説が有力となっている。感染経路は接触感染であり、患者の体液と接触することで感染が成立する。感染の拡大には、いくつかの背景がある。アフリカ中部での流行では、流行地域が過疎地域で、貧困であったため医療器材が不足し、病院内での注射器の使い回しが行われたことによる院内感染が起きた。一方、西アフリカでの流行は都市部で発生した。死者の埋葬の際、死者を悼んで体を抱擁したり手足をさすったりする、この地域特有の風習があり、これが接触感染を引き起こしたとされる。
また、2014年の西アフリカのケースでは、アメリカから派遣された医療従事者が本国に帰って二次感染を起こした。飛行機による人の高速移動が、別の地域に二次感染を引き起こす事例となった。
2018年の夏にコンゴ民主共和国で発生したアウトブレイクは、2019年8月14日時点までに、患者2,852人、死亡者1,913人(それぞれ94人の高可能性例を含む)を出している。WHOは、この事態を受けて、7月17日に緊急事態宣言を出している26。エボラウイルス病については、ワクチンが開発されており、接種を通じた感染拡大防止効果が期待されている27。
24 この病気は、初期の流行地域であるザイール(現コンゴ民主共和国)のヤンブクを流れるエボラ川にちなんで、「エボラ出血熱」と呼ばれた。患者が激しく出血することから出血熱と名づけられたが、出血を伴う前に死亡する患者もいることがわかり、WHOは2014年に病名を「エボラウイルス病」に変更した。
25 “Ebola Virus Disease Distribution Map: Cases of Ebola Virus Disease in Africa Since 1976”(CDC)による。(アドレスは、https://www.cdc.gov/vhf/ebola/history/distribution-map.html)
26 これまでに、WHOが緊急事態宣言を出した事例として、中南米でのジカ熱の流行(2016年2月)、西アフリカでのエボラウイルス病の流行(2014年8月)、パキスタンやシリアでのポリオ(小児まひ)の流行(2014年5月)、新型インフルエンザのパンデミック(2009年4月)がある。
27 別途、薬剤を用いた試験的な治療も実施されている。出資元のアメリカ国立衛生研究所(NIH)は8月12日に、実施した4種類の治療法のうち、REGN-EB3またはmAb114の薬剤を用いた治療法は患者の生存率が高く有効だった旨の発表をしている。
(2019年08月19日「基礎研レポート」)

保険研究部 主席研究員 兼 気候変動リサーチセンター チーフ気候変動アナリスト 兼 ヘルスケアリサーチセンター 主席研究員
篠原 拓也 (しのはら たくや)
研究・専門分野
保険商品・計理、共済計理人・コンサルティング業務
03-3512-1823
- 【職歴】
1992年 日本生命保険相互会社入社
2014年 ニッセイ基礎研究所へ
【加入団体等】
・日本アクチュアリー会 正会員
篠原 拓也のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/05/27 | 気候指数 2024年データへの更新-日本の気候の極端さは1971年以降の最高水準を大幅に更新 | 篠原 拓也 | 基礎研レポート |
| 2025/05/20 | 「次元の呪い」への対処-モデルの精度を上げるにはどうしたらよいか? | 篠原 拓也 | 研究員の眼 |
| 2025/05/13 | チェス盤を用いた伝心-愛情と計算力があれば心は通じる? | 篠原 拓也 | 研究員の眼 |
| 2025/05/09 | 国民負担率 24年度45.8%の見込み-高齢化を背景に、欧州諸国との差は徐々に縮小 | 篠原 拓也 | 基礎研マンスリー |
新着記事
-
2025年10月20日
ブルーファイナンスの課題-気候変動より低い関心が普及を阻む -
2025年10月20日
家計消費の動向(単身世帯:~2025年8月)-外食抑制と娯楽維持、単身世帯でも「メリハリ消費」の傾向 -
2025年10月20日
縮小を続ける夫婦の年齢差-平均3歳差は「第二次世界大戦直後」という事実 -
2025年10月17日
EUの金融システムのリスクと脆弱性(2025秋)-欧州の3つの金融監督当局の合同委員会報告書 -
2025年10月17日
日本における「老衰死」増加の背景
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【感染症の現状 (後編)-感染症は人類の歴史をどう変えたか?】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
感染症の現状 (後編)-感染症は人類の歴史をどう変えたか?のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




