- シンクタンクならニッセイ基礎研究所 >
- 医療・介護・健康・ヘルスケア >
- 医療制度・ヘルスケア早分かり >
- 窓口負担はずっと3割なの?
窓口負担はずっと3割なの?

保険研究部 主任研究員・ヘルスケアリサーチセンター兼任 村松 容子
文字サイズ
- 小
- 中
- 大
1――窓口における自己負担は、受診を控えないで済む程度に設定されている
医療費の財源は、保険料負担(被保険者負担、被用者保険の事業主負担)、公費負担(国庫負担、地方負担)、患者の自己負担です。かかった医療費の多くは、保険料や公費で給付され、患者の窓口での自己負担が過度にならないよう考えられています。自己負担が高すぎることによって、患者が医療機関の受診を控えてしまうと、国民の健康を脅かすだけでなく、病状が悪化してから治療を始めるため、かえって医療費も高くなってしまいかねないからです。
2――自己負担率は、政策により変わってきた
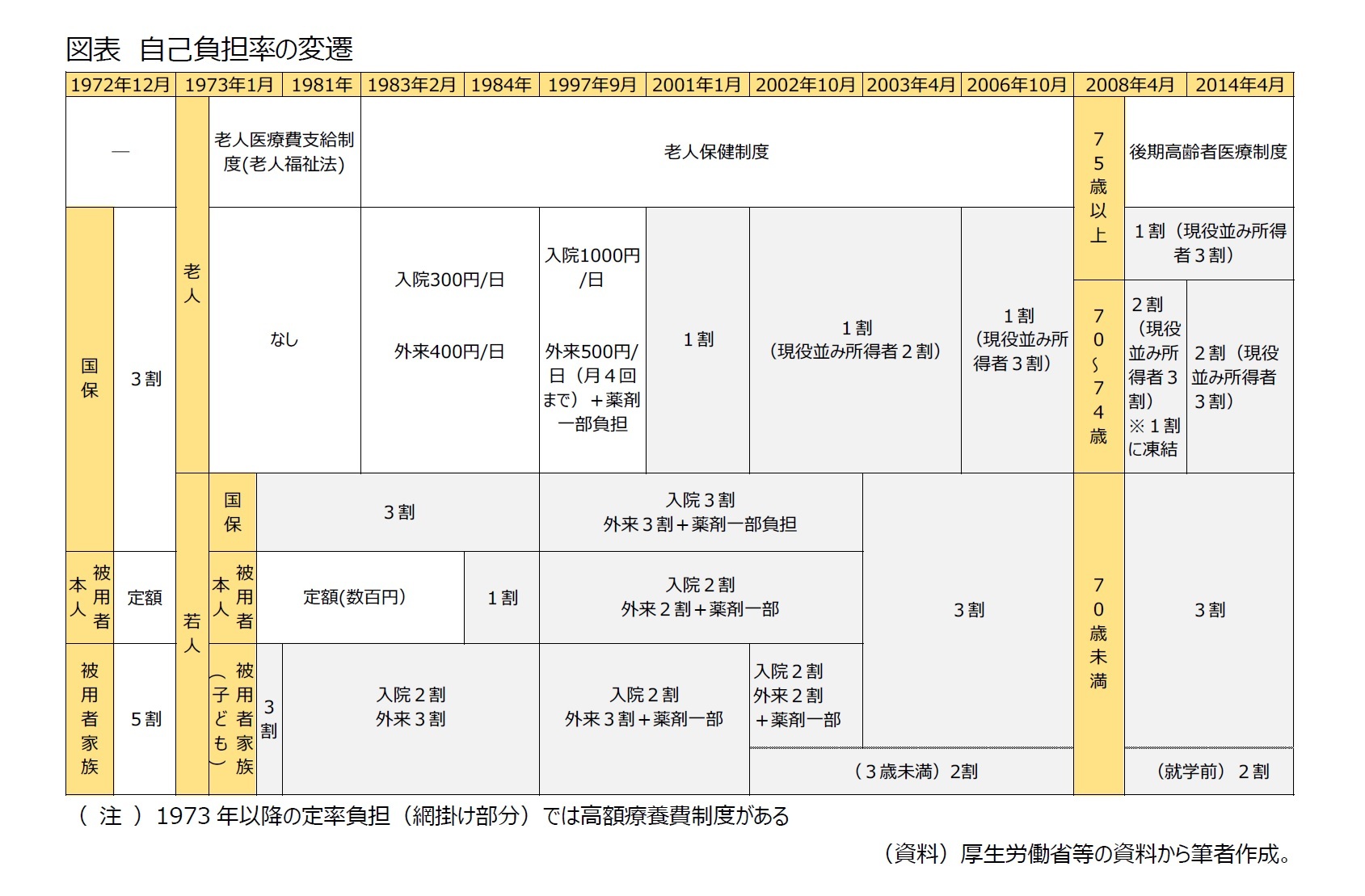
現在は、小学生から70歳未満が3割、就学前の子どもと70歳から74歳が2割、75歳以上が1割(現役並みの所得がある70歳以上は3割)ですが、これまでに、自己負担率は改定されてきました。
1961年の国民皆保険実現当初、患者の自己負担は、サラリーマン等が加入する被用者保険の被保険者本人はわずかな定額、その扶養家族は5割で、自営業者等が加入する国民健康保険の被保険者(通常、世帯主)とその扶養家族はともに5割でした。その後、国民健康保険は3割に軽減されましたが、医療費が高額になった場合の負担が大きかったため、1973年に高額療養費制度が創設されました。あわせて1973年には、高齢者に対して老人医療費支給制度が創設されるなど、以後、高齢者と現役世代それぞれに対して自己負担が設定されるようになりました。
まず、現役世代の場合、1973年に被用者保険の被扶養家族は3割負担に軽減されましたが、被保険者本人については1984年に1割負担に引き上げられました。その後も、被保険者本人の負担は少しずつ引き上げられ、2003年以降は家族と同じ3割となりました。
また、2002年10月から3歳未満が2割負担に軽減されました。さらに、2008年4月から就学前の子どもにまで2割負担が拡張されました。その他、子どもの保健・福祉を充実し、子育て世帯の経済的負担を軽減するために、2016年時点ですべての都道府県および市区町村に、子どもにかかる医療費の自己負担分を助成する制度が設けられています(乳幼児医療費助成制度)1。
次に、高齢者の場合、1973年の老人医療費支給制度によって、自己負担金は公費で支払われるようになりました(老人医療費無料化)2。無料化は10年続きましたが、1983年に創設された老人保健制度において、高齢者に対しても自己負担が導入され、その後少しずつ負担率が上がってきています。2008年度以降現在に至るまで、70~74歳の自己負担率は2割3、75歳以上は1割、ただし、現役並み所得世帯4はいずれも3割の負担率となっています。
1 厚生労働省「2016年度乳幼児等に係る医療費の援助についての調査」より。助成対象は都道府県によって異なり、一部所得制限があります。中学生以下を対象とするケースが多いですが、最長で22歳以下まで助成している地域があります。
2 ここでは、一定の所得制限を満たす70歳以上の国保被保険者と被用者保険の被扶養者(寝たきりの場合は65歳以上)が対象となりました。老人の医療費無料化は、1969年頃から多くの地方公共団体が行っていましたが、それに追随して1972年に制度化されました。
3 2014年4月以降70歳となる人が対象です。それ以前に70歳となる人は1割に凍結されます。詳細は後述のとおり。
4 現役並みの所得とは、同じ世帯に住民税の課税所得額が145万円以上ある被保険者のいる世帯。ただし、(1)被保険者が一人の世帯で収入が383万円未満の場合、(2)被保険者が一人の世帯で、被保険者本人の収入が383万円以上であるが、70歳以上75歳未満の世帯員との収入の合計が520万円未満の場合、(3)被保険者が二人以上の世帯で、収入の合計が520万円未満の場合は、申請を行えば「1割」負担となります。
一般に、自己負担が改定されると、その影響を受けて患者の受診頻度が変わることが知られています。たとえば、1972年に老人の医療費が無料化された時は、1975年の70歳以上の受療率が1970年の約1.8倍にまで増加し5、必要以上に受診する状況を「病院のサロン化」等と揶揄されることがありました。
これとは逆に、自己負担が増えると、医療費の高さを理由として、特に低所得の高齢者で受診を控える傾向があることが知られています6。こういった場合、不適正な受診だけでなく、適正な受診も控えてしまう傾向があります7。
限りある財源の中から、どういった人に対して、どの程度の自己負担を求めるかは、今後も議論が重ねられていくでしょう。
5 厚生労働省「平成19年厚生労働白書」等より
6 厚生労働省「第4回高齢者医療制度改革会議」(2010年3月8日)
7 一圓光彌(監訳)「医療財源論 ヨーロッパの選択」光生館、2004年
3――最近の動向
現在、高齢化と医療技術の高度化にともなって医療費は増加しており、現役世代の医療費負担が大きくなっています。国では、医療保険制度の持続性を高め、世代間・世代内での負担の公平を図るために、年齢による区分だけではなく、負担能力に応じた公平な負担を求めるよう制度を見直しています。
窓口負担に関しては、2008年度以降70歳から74歳の負担は2割となりました。実際は、特例措置によって1割に凍結されていましたが、2014年4月以降に70歳になる者から2割となり、段階的に法律で定められた割合になりました。さらに、今後、以下の検討が行われると考えられます。
(1) 後期高齢者(75歳以上)の窓口負担引き上げ
今後も医療保険制度を維持するためには、後期高齢者の窓口負担の引き上げはやむを得ないと考えられ、2018年度以降に後期高齢者の窓口負担の引き上げについて議論が始まると考えられます。ただし、2018年度には、すでに高額療養費制度の見直しや保険料軽減特例の見直しが予定されています。さらに窓口負担を引き上げることによって、受診を控えたり、消費抑制につながる懸念があることから、慎重な議論が求められます。
(2) 金融資産の保有状況を考慮に入れた負担
負担能力を測る方法として、現在は所得による基準が使われています。今後は、所得だけでなく、金融資産等も考慮すべきとの議論があがっています。ただし、金融資産の保有状況を把握する方法は、現在は自己申告しかなく、実効性がありません。金融資産を把握するためには、マイナンバー等の環境整備が必要です。
国民が負担する医療費には、窓口における自己負担以外にも、高額な医療費がかかった場合の負担限度額を定める高額療養費制度、保険者に支払う保険料率等があります。こういった高額療養費制度における自己負担限度額、保険料率についても、所得に応じて負担を求める方向で制度改正が行われています。
(2018年03月19日「基礎研レター」)

03-3512-1783
- 【職歴】
2003年 ニッセイ基礎研究所入社
村松 容子のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/10/17 | 日本における「老衰死」増加の背景 | 村松 容子 | 研究員の眼 |
| 2025/09/18 | 保険適用後の不妊治療をめぐる動向~ARTデータとNDBデータの比較 | 村松 容子 | 基礎研レポート |
| 2025/07/22 | 保険ショップの利用実態とその変化~利用目的とチャネル選択にみる役割の変化 | 村松 容子 | 保険・年金フォーカス |
| 2025/07/03 | BMIと体型に関する認識のズレ~年齢・性別による認識の違いと健康行動の関係 | 村松 容子 | 基礎研レポート |
新着記事
-
2025年10月21日
インバウンド消費の動向(2025年7-9月期)-量から質へ、消費構造の転換期 -
2025年10月21日
中国、社会保険料徴収をとりまく課題【アジア・新興国】中国保険市場の最新動向(71) -
2025年10月21日
今週のレポート・コラムまとめ【10/14-10/20発行分】 -
2025年10月20日
中国の不動産関連統計(25年9月)~販売は前年減が続く -
2025年10月20日
ブルーファイナンスの課題-気候変動より低い関心が普及を阻む
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【窓口負担はずっと3割なの?】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
窓口負担はずっと3割なの?のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




