- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 医療保険制度 >
- 公立病院の具体名公表で医療提供体制改革は進むのか-求められる丁寧な説明、合意形成プロセス
公立病院の具体名公表で医療提供体制改革は進むのか-求められる丁寧な説明、合意形成プロセス

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
1――はじめに~個別病院名の公表で提供体制改革は進むのか~
では、どんな分析方法や経緯を経て、424の公立・公的医療機関が名指しされるに至ったのだろうか。あるいはなぜ開示に踏み切ったのだろうか。
本レポートでは開示された内容の解説や分析を試みるとともに、自治体や現場から「乱暴」「短絡的」といった反応が出ている点を取り上げる。さらに、こうした軋轢が起きるような異例の開示に踏み切った理由を探るため、政策決定過程を考察する。具体的には、今回の病院名公表に影響した要因として、病床適正化による医療費節約に向けた財政当局のプレッシャーが強まった点や、公立・公的医療機関を優先的に見直すように日本医師会が迫った点を指摘する。
その上で、これから国レベルで起きることを予想しつつ、自治体に問われる対応として関係者への丁寧な説明や合意形成の重要性などを論じる。
2――病院名公表の内容
まず、地域医療構想の概要から説明しよう1。地域医療構想とは、人口的にボリュームが大きい「団塊世代」が75歳以上となる2025年を視野に入れつつ、急性期病床の削減や在宅医療の充実などを進める政策で、都道府県が医療計画の一部として2017年3月までに策定した。具体的には、高度急性期、急性期、回復期、慢性期の病床機能ごとに、現状と2025年の病床数を比較し、現状と将来のギャップを明らかにした。その結果、全国的には高度急性期、急性期、慢性期が余剰、回復期が不足する数字が示され、高度急性期と急性期の削減、回復期の充実、慢性期の削減と受け皿としての在宅医療の整備が必要と理解されている。
ただ、現状と将来のギャップは地域ごとに異なるため、2次医療圏を軸とした「構想区域」を設定。さらに、日本は民間中心の医療提供体制であり、国や都道府県は民間医療機関に対して強制力をほとんど持っていないため、都道府県や民間医療機関、介護関係者、住民などで構成する「地域医療構想調整会議」(以下、調整会議)を構想区域ごとに組織し、民間医療機関の自主的な対応や関係者の合意形成を重視しつつ、提供体制改革を進めている。
策定後2年間の動向としては、公立・公的医療機関の見直し論議が先行した。具体的には、国は公立・公的医療機関に対し、2025年を意識した業務の見直し計画(「新公立病院改革プラン」「公的医療機関等2025プラン」)を策定するよう求めるとともに、これを踏まえて将来の役割分担などについて、調整会議における合意形成を2018年度末までに終わらせるよう各都道府県に要請した。
しかし、後述する通りに「見直しが十分に進んでいない」と判断され、再編や統合に向けた再検証を要請する対象機関(再検証要請対象医療機関)が開示されるに至った。
1 地域医療構想については、拙稿レポートで何度か取り上げている。詳細については、2017年11~12月の4回連載の「地域医療構想を3つのキーワードで読み解く」、2019年5~6月の2回連載「策定から2年が過ぎた地域医療構想の現状を考える」(いずれもリンク先は第1回)を参照。
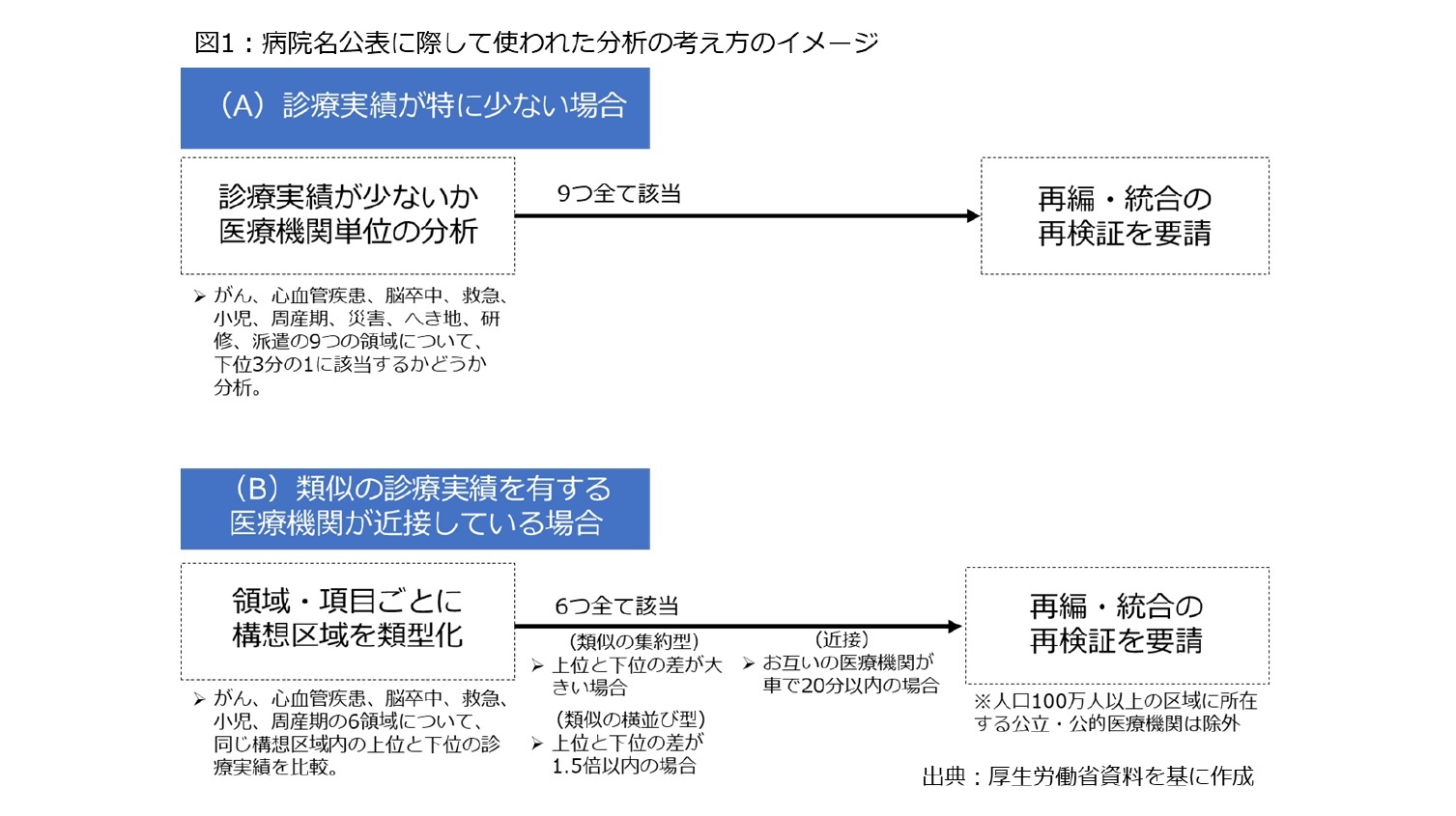
以上のような(A)と比べると、(B)は少し複雑である。具体的には、「類似」「近接」に分かれており、「類似」については、がん、心血管疾患、脳卒中、救急、小児、周産期の6つの領域について、(1) 同じ構想区域内で診療実績が上位50%以内に入っている医療機関を上位グループと見なす、(2) 上位グループのうち、「診療実績の占有率が最低位」の実績と、下位グループで「診療実績の占有率が最高位」にランクした医療機関の実績を比較し、上位と下位で明らかな差がある場合は「集約型」と判断、(3) 上位と下位の差が1.5倍以内の場合は「横並び型」と判断、(4) どちらのタイプでも、6つの領域全てで該当する場合は「類似」と見なす――とした。
その上で、お互いの所在地が車で概ね20分以内に立地している場合を「近接する医療機関」と見なし、「類似」「近接」の双方を満たした場合、「再検証要請対象医療機関」と判断した。個別病院名の公表で使われた分析・判断基準のイメージは表1の通りである。
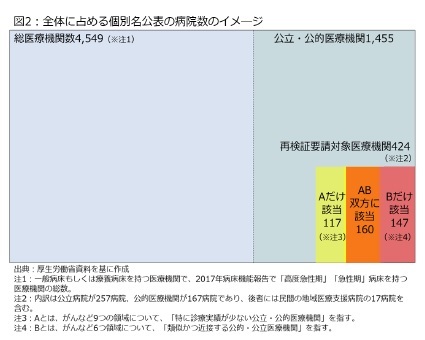 ただ、(B)については、人口100万人以上の構想区域に立地している公立・公的医療機関は除外された。東京都心のような人口過密地域の場合、類似の状況にある医療機関が多数に及ぶため、別に整理が必要という判断の下、今回の分析対象には含まれていなかった。
ただ、(B)については、人口100万人以上の構想区域に立地している公立・公的医療機関は除外された。東京都心のような人口過密地域の場合、類似の状況にある医療機関が多数に及ぶため、別に整理が必要という判断の下、今回の分析対象には含まれていなかった。こうした絞り込み作業の結果、(A)だけに該当するのは117病院、(B)だけに該当するのは147病院、(A)(B)ともに該当するのは160病院となった。全体の病院に占めるイメージは図2の通りであり、424病院を運営主体別に見ると、公立医療機関が257病院、公的医療機関等が167病院であり、後者には医師会病院を含む17の民間運営による地域医療支援病院2が含まれている。
2 地域内の病院や診療所の支援を通じて、医療機能の役割分担や連携を進めるための病院。病床数が200床以上、24時間体制による救急医療の提供などの要件が定められている。
では、個別病院名の公表はどういった意味合いを持つのであろうか。今回の個別名公表を踏まえ、国は再編・統合の可能性について、2020年9月までに結論を出すように求めているが、地域医療構想の推進を含めた医療行政の大半は法令に違反しない限り、自治体に判断を委ねる「自治事務」である。このため、厚生労働省が病院名を公表したからと言って、再編・統合が決まったわけではない。
今後は再編・統合しない選択肢も含めて、調整会議で議論が進む見通しであり、加藤勝信厚生労働相は「今後議論していただくための一つの参考資料として出させていただいた」と強調している3。さらに、厚生労働省は公表翌日、「地域医療構想の実現に向けて」と題する資料4を公表し、「必ずしも医療機関そのものの統廃合を決めるものではありません」「病院が将来担うべき役割や、それに必要なダウンサイジング・機能分化等の方向性を機械的に決めるものでもありません」と説明した。
3 厚生労働省ホームページ2019年10月4日加藤大臣会見概要。
4 厚生労働省ホームページ2019年9月27日「地域医療構想の実現に向けて」。
3――個別名が公表された病院の特徴
 1|病床数で見た全体の分布
1|病床数で見た全体の分布では、どういった病院が含まれているのだろうか。あるいは地域別分布に何か特徴はあるのだろうか。以下、(1)病床数で見た全体の分布、(2)都道府県別で見た地域差――の2点について、簡単に分析を試みることで、全体像の把握に努める。
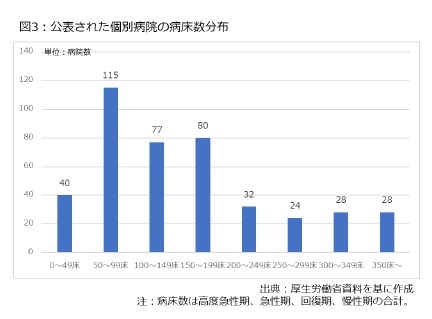
まず、病床数で見た全体の分布である。50床刻みで図示したのが図3である。具体的には、50~99床が115病院、100~149床が77病院、150~199床が80病院となり、病床数200床未満の病院が73.6%を占めるなど、中小規模の病院が数多く含まれた形だ。今回の評価項目の多くは急性期の医療に関係しており、規模が小さく、診療実績が少ない医療機関が多く選ばれた傾向を見て取れる。
次に、都道府県別で見た地域差である。都道府県別で再検証の要請対象が最も多かったのは、北海道の54病院であり、その後は新潟22病院、宮城19病院などと続く。都道府県内の公立・公的医療機関に占める再検証要請対象医療機関の割合が最も高かったのは新潟の53.7%であり、北海道48.6%、宮城47.5%が続いた。
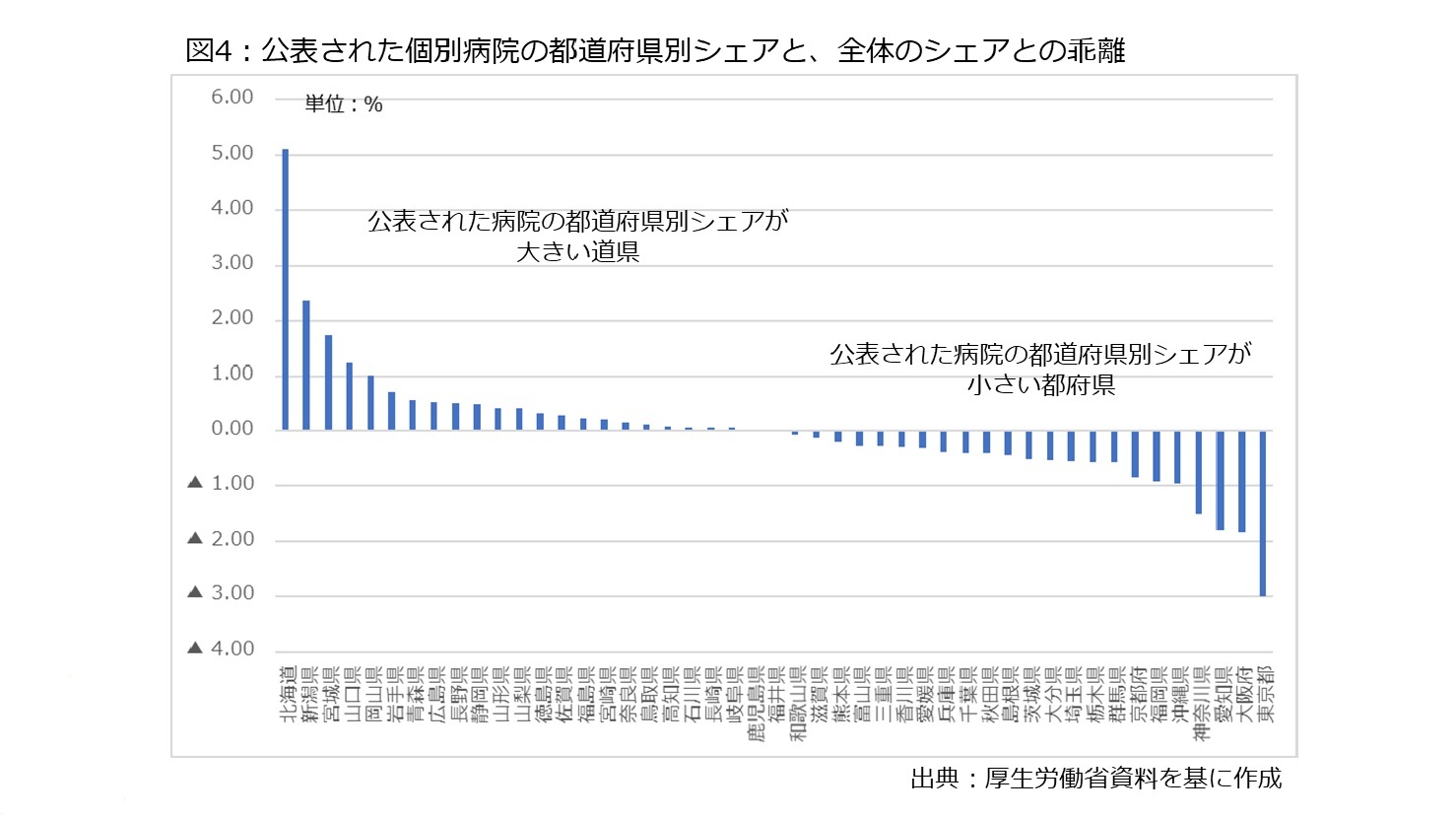
しかし、全体に占める公立・公的医療機関のシェアが大きいと、再検証要請対象医療機関も増える可能性があるため、ここでは「公立・公的医療機関(1,455病院)の都道府県別シェア」と、「再検証要請対象医療機関(424病院)の都道府県別シェア」を比較する。このことを通じて、「公表された病院のシェアが大きい都道府県」「公表された病院のシェアが小さい都道府県」に大別できる。
その結果は図4の通りである。左側が全体に比べると、「公表された病院の都道府県別シェアが大きい道県」、右側が逆に「公表された病院の都道府県別シェアが小さい都府県」である。これを見ると、それほど乖離は大きくないが、やはり北海道が左端に、東京都など大都市部が右端に位置していることが分かる。
このうち、北海道については、人口密度の低い地域が多い分だけ診療実績が少ない病院が多くなる地域事情が反映していると思われる。一方、大都市部に関しては、個別病院の絞り込み方法が影響していると思われる。先に触れた通り、(B)の「類似の診療実績を有する医療機関が近接している場合」では人口100万人以上の構想区域に立地している公立・公的医療機関を除外した。このため、東京都など大都市部では(B)が低く出やすい構造になっていたと言える。
以上のような傾向を踏まえると、大都市部よりも地方部の中小規模の病院が数多く名指しされたと言えるであろう。しかし、個別の病院名が公表されたのを受けて、自治体や現場には戸惑いや不満が広がっている。次に地方のニュースや知事の記者会見などを基に、現場サイドの反応を考察する。
(2019年10月31日「基礎研レポート」)

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/09/26 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(下)-取り得る適正化策の選択肢と論点を探る | 三原 岳 | 研究員の眼 |
| 2025/08/27 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(上)-医療的ニーズの高い人の支援が不十分な点など背景を探る | 三原 岳 | 研究員の眼 |
| 2025/07/29 | 介護保険改正の論点を考える-積み残された財源問題のほか、人材確保や有料老人ホームの見直しも論点に、参院選の影響は? | 三原 岳 | 基礎研レポート |
| 2025/07/24 | 診療報酬改定と「植木鉢」-石油危機の逸話から考える制度複雑化の背景 | 三原 岳 | 研究員の眼 |
新着記事
-
2025年10月22日
高市新政権が発足、円相場の行方を考える~マーケット・カルテ11月号 -
2025年10月22日
貿易統計25年9月-米国向け自動車輸出が数量ベースで一段と落ち込む。7-9月期の外需寄与度は前期比▲0.4%程度のマイナスに -
2025年10月22日
米連邦地裁、Googleへの是正措置を公表~一般検索サービス市場における独占排除 -
2025年10月21日
選択と責任──消費社会の二重構造(2)-欲望について考える(3) -
2025年10月21日
連立協議から選挙のあり方を思う-選挙と同時に大規模な公的世論調査の実施を
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【公立病院の具体名公表で医療提供体制改革は進むのか-求められる丁寧な説明、合意形成プロセス】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
公立病院の具体名公表で医療提供体制改革は進むのか-求められる丁寧な説明、合意形成プロセスのレポート Topへ



















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




