- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 社会保障全般・財源 >
- 2018年度診療報酬改定を読み解く(下)-外来機能の分化、かかりつけ医機能の充実を巡る論点と課題
2018年度診療報酬改定を読み解く(下)-外来機能の分化、かかりつけ医機能の充実を巡る論点と課題

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
5――今後の論点(1)~登録制度の是非~
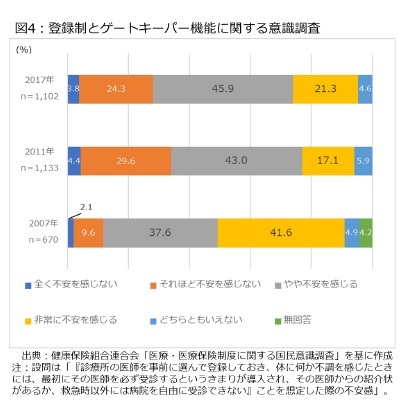 1|登録制度への不安を示す調査
1|登録制度への不安を示す調査まず、登録制度の是非である。登録制度を導入することは患者にとって、「医療の入口」を1カ所に絞ることで、継続的なケアが受けられるようになるメリットがある反面、医療機関の選択の自由を制限することになるため、患者の消極論あるいは反対意見が予想される。この点に関連し、健保連が実施した意識調査がある。
具体的には、「診療所の医師を事前に選んで登録しておき、体に何か不調を感じたときには、最初にその医師を必ず受診するというきまりが導入され、その医師からの紹介状があるか、救急時以外には病院を自由に受診できないことを想定した際、不安感を感じるか否かを尋ねており、その結果、図4の通りに2007年、2011年、2017年の全てで「不安を感じる」「非常に不安を感じる」という回答が70%程度に及んでいる。この質問には「事前に選んで登録」という登録制度と、「病院を自由に受診できない」というゲートキーパー機能の是非が同時に含まれており、患者が登録制度とゲートキーパー機能の組み合わせに不安を感じる可能性が想定される。
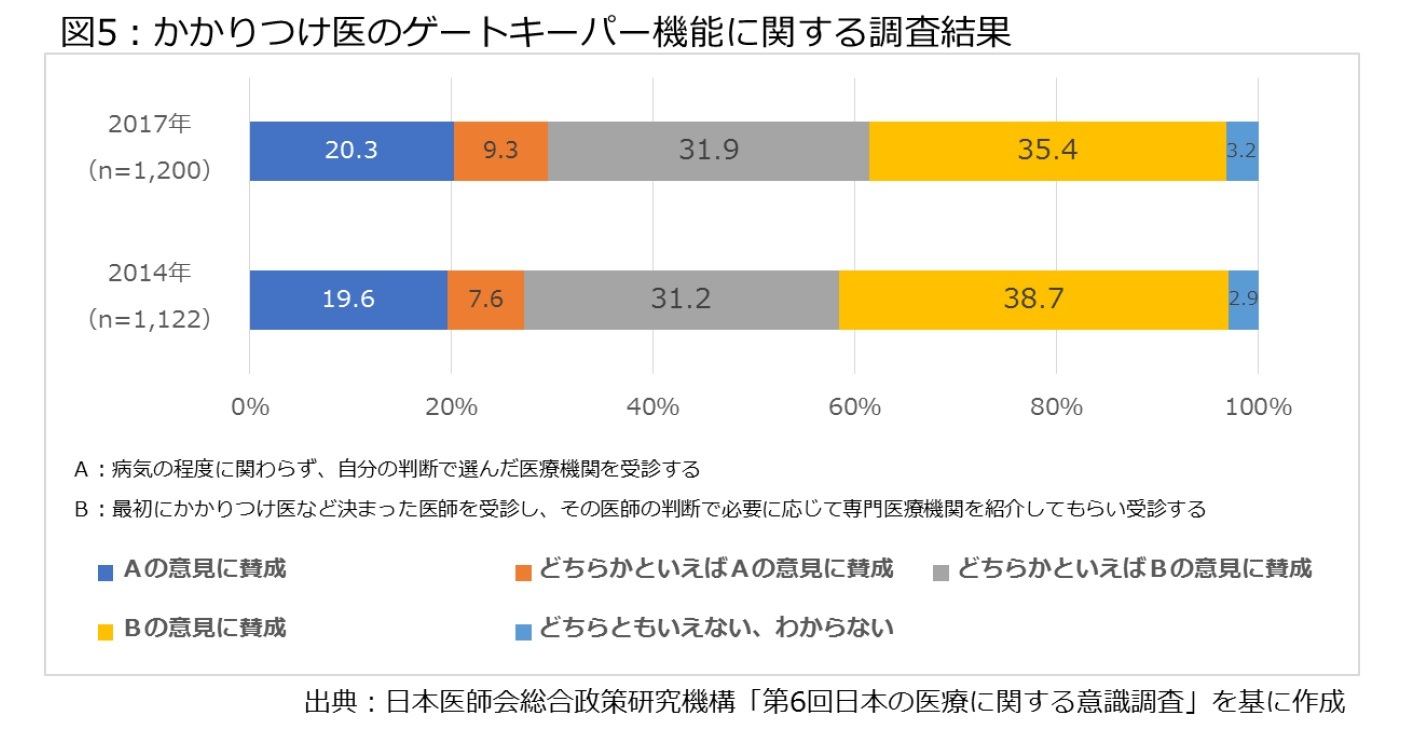
一方、日本医師会のシンクタンク、日本医師会総合政策研究機構の「日本の医療に関する意識調査」も注目される。
この差異は質問の方法、回答者の構成などに起因していると思われるが、患者の自由を制限する登録制度については、反対意見が強まる可能性を示していると言えそうだ。特に、健保連の調査は「病院を自由に受診できない」という設問が否定的な反応を招いている可能性があり、医療機関を選ぶ自由を制限する登録制度を議論する場合、患者の不安に配慮する必要があると言える。
さらに、日本医師会が登録制度に反対している14ことも考慮しつつ、現在の曖昧な「緩やかなゲートキーパー機能」から一歩踏み出して、登録制度あるいは登録制度に近い仕組みを採用する方法を現実的に考えると、先に触れた選択肢のうち、4) で挙げた「登録制度を採用せず、登録した医師や医療機関ではないところで受診した場合、窓口負担を多く徴収する」という現行路線を継承しつつ対象医療機関を拡大するか、5) として示した「登録を任意とする代わりに、登録した医師や医療機関ではないところで受診した場合、窓口負担を多く徴収する」というパターンが想定される。
さらに、登録制度を検討するオプションとして、年齢で区切る方法も有り得る15。年齢を重ねると、複数の疾患を同時に持つことになり、複数の医師や医療機関にかかるよりも、プライマリ・ケアのように継続的に診てくれる医師が有効な面があるため、65歳以上の前期高齢者あるいは75歳以上の後期高齢者を対象に、登録制度を導入する方法も考えられる。
14 例えば、2017年2月22日第346回中医協総会で、日医代表委員は「病気の数だけかかりつけ医のいる患者がいるかもしれない」と述べた。
15 同様の仕組みとして「高齢者担当医制度」が2008年度診療報酬改定で創設された。この制度では、糖尿病などの慢性疾患を持つ患者が全人的・継続的に診察してくれる医師を高齢者担当医に選び、その医師が治療計画を立ててケアすると、月6,000円の報酬を付ける仕組みだったが、年齢による差別という後期高齢者医療制度への批判を踏まえて2010年度改定で廃止された。このため、導入に際しては、年齢による差別と受け止められないような配慮と説明が求められる。
6――今後の論点(2)~かかりつけとなる医師の在り方~
 これに対し、総合診療医とはプライマリ・ケアの専門能力を持った医師とされており、表1左の通り、総合診療医に求められる中核的な能力として「人間中心の医療・ケア」「包括的統合アプローチ」「連携重視のマネジメント」などの 6 点が挙がっており、両者に共通点は多い。
これに対し、総合診療医とはプライマリ・ケアの専門能力を持った医師とされており、表1左の通り、総合診療医に求められる中核的な能力として「人間中心の医療・ケア」「包括的統合アプローチ」「連携重視のマネジメント」などの 6 点が挙がっており、両者に共通点は多い。さらに、2017年2月22日の中央社会保険医療協議会(厚生労働相の諮問機関)に提出された資料では、主に糖尿病患者を想定したかかりつけ医機能として、図 6のような資料が厚生労働省から示されており、日常的な医療ニーズへの対応、専門医療機関との連携、福祉サービスとの連携などが重視されており、両者の違いは一層、不鮮明になった。
唯一の違いとしては、かかりつけ医を「機能」、総合診療医を「能力」としている点である。実際、国民会議報告書は「緩やかなゲートキーパー機能を備えたかかりつけ医の普及は必須」とする一方、総合診療医については「(注:複数の慢性疾患を持つ高齢者には)従来の領域別専門医による診療よりも総合的な診療能力を有する医師(総合診療医)による診療の方が適切な場合が多い」としている。そして、こうした近似した概念が並立しているのは1980年代の経緯が影響しており、これを抜きに語れない。
16 日本医師会・四団体協議会(2013)「医療提供体制のあり方」。
日常の健康管理・相談、一般的に見られる疾病や外傷に対する適切な診断・治療を行うとともに、必要に応じ専門医療機関へ患者を紹介する家庭医の育成・普及が求められている――。実は、これは1986年版『厚生白書』の一節である。当時、厚生省は高齢化時代の到来や医療費の増加、開業医の高齢化を見据えて、イギリスのGPに近い「家庭医」の創設を目指し、1985年6月に「家庭医に関する懇談会」を設置していた。上記の引用文は、その必要性を説いていた部分である。その後、1987年4月に取りまとめられた懇談会報告書では家庭医に求められる機能として、表2の10項目を指摘した。今の議論と相当、似通っていることに気付く。
しかし、これは頓挫した。当時の日医が「医者の間に差別、選別をもたらす」「家庭医的な機能は必要だが、その役割は開業医が果たしており、改めて制度を作る必要はない」「診療報酬の合理化という医療費抑制策の一環であり、官僚統制を考えている」などと反対したことで、制度導入は見送られた。
その後、現行制度を前提にしたかかりつけ医を普及させるためのモデル事業が1993年度からスタートし、「家庭医」という言葉の代わりに「かかりつけ医」という言葉が医療政策では好んで使われるようになった。2つの言葉が並立しているのは、こうした歴史的な経緯に起因しており、今でも制度設計に影響を及ぼしているが、こうした経緯や違いは国民に余り知られているとは思えない。緩やかなゲートキーパー機能を一層、強化するのであれば、医療機関を選ぶ自由を制限される国民に分かりやすく伝える努力が求められるし、両者の概念あるいは言葉の整理が求められるではないだろうか。
17 歴史的な経緯については、厚生省健康政策局総務課(1987)『家庭医に関する懇談会報告書』第一法規、水野肇(2008)『誰も書かなかった日本医師会』ちくま学芸文庫pp203-208、『朝日新聞』1987年11月24日、『日本経済新聞』1987年4月25日、1985年5月9日。『読売新聞』1985年1月5日などを参照。
7――おわりに
しかし、現在の「緩やかなゲートキーパー機能」は余りに曖昧である。曖昧な性格があるからこそ、登録制度に反対する日本医師会も含めて、関係者が折り合える「適温」な環境を作り出していると言えるが、かかりつけ医と総合診療医の違いを含めて、国民にとって分かりにくいのは事実である。
この「適温」な曖昧さを継続するのか、それとも政府の工程表が指摘する通りに一歩進め、フリーアクセスを修正したフランスのような登録制度を目指すのか。医療機関を選択する自由と、登録制度を通じた制限(あるいは強制)のバランスをどう取るのか悩ましい問題だが、医療サービスを利用する患者、税金や保険料を負担する納税者・被保険者にとって、分かりやすい選択肢を提示し、国民の視点に立った利害得失を議論することが求められる。
18 Sheena Iyengar(2010)“The Art of Choosing”[櫻井祐子訳(2010)『選択の科学』文藝春秋p220]。
(2018年05月02日「基礎研レポート」)

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/10/28 | 地域医療連携推進法人の現状と今後を考える-「連携以上、統合未満」で協力する形態、その将来像は? | 三原 岳 | 保険・年金フォーカス |
| 2025/09/26 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(下)-取り得る適正化策の選択肢と論点を探る | 三原 岳 | 研究員の眼 |
| 2025/08/27 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(上)-医療的ニーズの高い人の支援が不十分な点など背景を探る | 三原 岳 | 研究員の眼 |
| 2025/07/29 | 介護保険改正の論点を考える-積み残された財源問題のほか、人材確保や有料老人ホームの見直しも論点に、参院選の影響は? | 三原 岳 | 基礎研レポート |
新着記事
-
2025年11月04日
数字の「26」に関わる各種の話題-26という数字で思い浮かべる例は少ないと思われるが- -
2025年11月04日
ユーロ圏消費者物価(25年10月)-2%目標に沿った推移が継続 -
2025年11月04日
米国個人年金販売額は2025年上半期も過去最高記録を更新-但し保有残高純増は別の課題- -
2025年11月04日
パワーカップル世帯の動向(2)家庭と働き方~DINKS・子育て・ポスト子育て、制度と夫婦協働が支える -
2025年11月04日
「ブルー寄付」という選択肢-個人の寄付が果たす、資金流入の突破口
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【2018年度診療報酬改定を読み解く(下)-外来機能の分化、かかりつけ医機能の充実を巡る論点と課題】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
2018年度診療報酬改定を読み解く(下)-外来機能の分化、かかりつけ医機能の充実を巡る論点と課題のレポート Topへ



















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




