- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 社会保障全般・財源 >
- 2018年度診療報酬改定を読み解く(上)-急性期病床の見直しと地域医療構想との整合性
2018年度診療報酬改定を読み解く(上)-急性期病床の見直しと地域医療構想との整合性

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
4――問われる地域医療構想との関係
 1|地域医療構想の概要
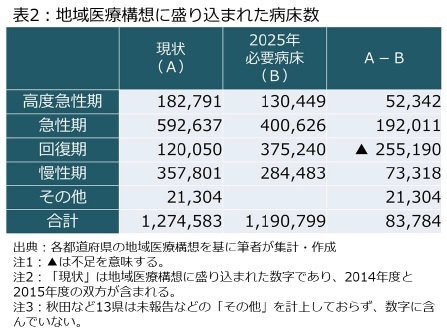
1|地域医療構想の概要地域医療構想は、医療計画の一部として都道府県が2017年3月までに策定した。ここでは高度急性期、急性期、回復期、慢性期の各病床について、病床機能報告に基づく現在の病床数と2025年の必要病床数を比較することで、各地域の現状や将来像、課題を明らかにするとともに、医療機関など地域の関係者が必要な施策を話し合うことを目指している5。全国のデータは表2の通りであり、高度急性期は約5万2,000床、急性期は約19万2,000床、高度急性期と急性期を足し上げた病床数で見ると、24万床程度が余剰となる見通しとなっている。
こうしたデータは厚生労働省令による計算式に基づいた一つの参考値に過ぎず、厚生労働省は繰り返し病床削減のためのツールではないことを強調しているが、今後は人口20~30万人単位で設置される「地域医療構想調整会議」(以下は調整会議)の場を通じて、都道府県や医療機関の経営者、市町村など地域の関係者が協議・調整しつつ、急性期病床の圧縮や回復期機能の充実、在宅医療の整備、医療・介護連携といった提供体制改革を推進することを想定している。
ここで一つの事実に気付く。今回の改定は7:1の圧縮(及び10:1への移行)を目指しており、地域医療構想と同じ目的を持っている点である7。
実際、政府が医療提供体制に影響を及ぼそうとする時、公定価格の操作を意味する診療報酬改定だけでなく、計画的な手法を用いた医療機関や医師への規制・統制も有り得るが、日本では診療報酬に頼らざるを得ない状況が続いた。
これは民間中心の医療提供体制に起因している。日本の医療サービスは民間中心で提供されている8ため、行政の影響力は限定的である。さらに日医会長に長く君臨した武見太郎が「プロフェッショナル・フリーダム」を掲げた影響も重なり、医療提供体制について国が物を言いにくいシステムができあがっている9。その後、1985年の医療計画導入に代表される通り、国は計画的な手法を用いることで、世界的に過剰な病床の削減を企図してきたが、医療計画の権限が限定的で実効性は乏しく、診療報酬による政策誘導に頼らざるを得なかった。
だが、先に触れた通り、診療報酬だけに頼った政策が急性期病床の膨張を招いたとして、先に触れた地域医療構想が制度化された。実際、地域医療構想の制度化を決定付けた2013年8月の社会保障制度改革国民会議報告書では「(注:報酬による誘導が)これまで効き過ぎるとも言えるほどに効いてきた面があり、政策当局は過去、そうした手段に頼って政策の方向を大きく転換することもあった。だが、そのような転換は医療・介護サービスを経営する側からは梯子を外されるにも似た経験にも見え、(略)過度に危機回避的な行動につながり、現在の提供体制の形を歪めている一因ともなっている」と論じている。
では、地域医療構想と診療報酬はどのような役割分担になるのだろうか。あるいは今回の改定に際して、どのような役割分担が意識されたのだろうか。以下、改定の内容や厚生労働省幹部のコメントなどを基に考察することとする。
5 詳細は拙稿レポート「地域医療構想を3つのキーワードで読み解く(全4回)」を参照。第1回のリンク先は以下の通り。
http://www.nli-research.co.jp/report/detail/id=57248
6 2018年度政府予算では事業費ベースで医療分934億円、介護分724億円が計上された。
7 例えば、2013年8月の社会保障制度改革国民会議報告書では地域医療構想(当時の名称は「地域医療ビジョン」)の必要性を説明する際、「医療の機能分化を進めるとともに急性期医療を中心に人的・物的資源を集中投入」としていた。
8 開設主体別に見た病院数では「医療法人」が約7割を占めている。
9 1960年代に実施された「制限診療」(保険診療の範囲を事前に行政が事細かに定めること)の撤廃、医療機関に対する監査の見直し、公立病院の病床規制などが挙げられる。診療ガイドライン政策について、日医が拒否権を示した影響については、石垣千秋(2017)『医療制度の比較政治』春風社を参照。
厚生労働省幹部は地域医療構想と診療報酬の関係について、「地域の実情を考えずに、霞が関で設定した診療報酬が誘導することは、地域医療構想のコンセプトにない」10、「(注:地域医療構想が描く)医療提供体制に対し、診療報酬がどう支援するのか、どう寄り添うのか今後議論してもらう課題」11と述べていた。
そして、改定後のインタビューでは上記で触れた7:1の多様化を念頭に入れつつ、「報酬算定のいろいろな選択肢を提供し、より変化しやすくする、あるいは変化を後押しする。それが『寄り添う』『支える』の意味。(略)診療報酬が『引っ張り回す』『実態がないところに、経済的な動機付けで誘導する』ことを主たる政策手段にした場合、いい結果に結び付かないと考えています」と説明している12。
しかし、「地域医療構想はまだ十分に機能していませんので、今後の問題」という指摘13の通り、地域医療構想に基づく調整は各地でスタートしたばかりであり、役割分担はハッキリしていない。以下、筆者の私見として今後の見通しとともに、必要な対応を指摘したい。
10 2016年10月24日『m3.com』における迫井氏のインタビュー。
11 2017年1月25日中医協総会第344回議事録における迫井氏の発言。
12 2018年3月12日『m3.com』における迫井氏のインタビュー。
13 2018年3月16日『m3.com』における全日本病院協会の猪口雄二会長のインタビュー。
2つの役割分担を展望する際、医療機関の行動を意識する必要がある。いくら国や都道府県が地域医療構想の推進を重視しても、提供体制に対する実効性を欠く点は変わっておらず、むしろ医療機関から見ると、定期的に現金収入が入る診療報酬の影響が大きい。実際、中医協会長の田辺国昭東京大学大学院教授は雑誌のインタビューで、「診療報酬に過度に頼りすぎているのかもしれませんが、このメッセージ効果は大きい。他のメカニズムで代替することはできませんから、政策誘導としての機能は残さざるを得ない」と述べている14。
しかも政府内の議論を見ても、医療費削減を重視する経済財政諮問会議(議長:安倍晋三首相)や財務省は病床削減に向けたプレッシャーを強めており、7:1の圧縮を進めようという態度は変わらないと思われる15。つまり、今後も診療報酬は有力な政策誘導の手段であり続け、医療機関が診療報酬よりも地域医療構想の議論を意識して経営判断を下すことは事実上、困難と言わざるを得ない。
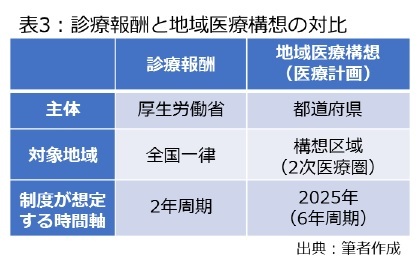 では、地域医療構想というスキームをどう活用するべきか。筆者は役割分担を考える際、表3のような違いをイメージする必要があると考えている。以下、表3に沿って補足すると、対象地域について、地域医療構想は「地域差がある前提で物事を考えないと、リアリティーがないという(注:国の情報)発信」16という発言が示す通り、人口減少や高齢化のスピード、病床数の差などを踏まえつつ、人口20~30万人の構想区域を一つの単位として、協議や調整を進めようとしている。
では、地域医療構想というスキームをどう活用するべきか。筆者は役割分担を考える際、表3のような違いをイメージする必要があると考えている。以下、表3に沿って補足すると、対象地域について、地域医療構想は「地域差がある前提で物事を考えないと、リアリティーがないという(注:国の情報)発信」16という発言が示す通り、人口減少や高齢化のスピード、病床数の差などを踏まえつつ、人口20~30万人の構想区域を一つの単位として、協議や調整を進めようとしている。一方、診療報酬は全国一律を想定しており、地域差は反映できないため、改定の内容が地域の実情に合わないケースは今後増えてくる可能性がある。例えば、将来的に全国規模で余る急性期病床を圧縮するため、診療報酬改定で7:1を圧縮するための改定が実施されたケースを考える。この場合、大病院が林立するような都市部では急性期病床が減っても、医療サービスに対する患者のアクセスが急激に悪化することは考えにくく、「A病院が急性期、B病院が回復期」といった形で医療機関の役割分担を図ることも可能であろう。しかし、医療資源が不足している過疎地では地域の急性期機能を維持できなくなり、患者のアクセスが悪化するかもしれない。こうした状況が生まれた場合、都道府県が音頭を取る形で、地域医療構想に基づく調整会議で関係者と議論・調整したり、基金などを通じて必要な人員・設備を支援したりすれば、診療報酬の影響を緩和できる可能性がある。
このほか、表3で示した通り、制度が想定している時間軸も異なる。地域医療構想は2025年を見据えた中長期的な調整を想定しており、地域医療構想を踏まえて策定された医療計画は6年周期で見直されるが、診療報酬は2年周期で変わる。この状況で医療機関が短期間に変わる診療報酬改定の結果に一喜一憂するのは避けられず、いくら国や都道府県が地域医療構想の議論を優先するよう求めたとしても、診療報酬の影響からは逃れられない。
以上のように考えると、全国一律で決まる診療報酬の短期的な調整が提供体制に影響を与えた場合、地域の事情や課題に応じて、中長期的なスパンに立って病床機能の役割分担や病床機能再編、在宅医療の整備などを推進する方法として、地域医療構想の枠組みが活用される流れになるのではないか。地域医療構想に基づく調整は緒に就いたばかりであり、今後を予想するのは難しいが、各地域で現実的に進む事象と役割分担として、こういう姿を想定できると考えている。
14 2018年4月16日『週刊社会保障』No.2969におけるインタビュー記事。
15 実際、財政制度等審議会(財務相の諮問機関)が4月に示した社会保障制度改革案では、「急性期に係る入院医療費がどの程度効率化されるのかは明らかではない」「必要に応じて更なる要件厳格化等を次期改定において実施すべき」としている。
16 2016年10月24日『m3.com』における迫井氏インタビュー。
以上のような整理を踏まえ、今後に必要となると思われることを指摘したい。第1に、地域医療構想と診療報酬の整合性を確保する点である。地域医療構想を通じて、2025年の病床数の予想や現状とのギャップが明らかになり、提供体制の将来像や課題が一定程度、見えるようになった結果、毎回の利害調整を経て漸増主義的に決まる診療報酬改定の合意形成が図りやすくなった面がある。そして2つの政策の大きな方向性が一致していれば、医療機関経営者や都道府県など現場の予見可能性が高まるため、制度改正に伴う影響や不具合は緩和しやすくなると思われる17。
第2に、基金の使途に関する制限緩和である。基金は元々、(1)地域医療構想の達成に向けた医療機関の施設又は設備の整備に関する事業、(2)居宅等における医療の提供に関する事業、(3)介護施設等の整備に関する事業、(4)医療従事者の確保に関する事業、(5)介護従事者の確保に関する事業――を主な使途として想定しているが、その優先順位を巡って国と都道府県の間に意見の相違がある18。
具体的には、病床削減を重視する財務省は基金の使途として(1)を想定している19が、都道府県が今後、診療報酬改定の影響を緩和するため、(2)~(5)の施策に基金を充てたいと考えたとしても、その意図通りに基金を使えない可能性も想定される。基金の使途や成果に関する情報共有・情報開示を担保した上で、基金の使途について各都道府県の裁量を拡大することが必要になる20。
17 ここでは詳しく述べないが、選択肢として、都道府県別で診療報酬を変える「地域別診療報酬制度」も念頭に入れる必要がある。既に高齢者医療安定確保法に根拠規定があり、奈良県が実施を要望しており、これが実現すると、人口 1 人当たり医療費が高い県では全国一律 10 点の診療報酬単価を例えば 9 円に引き下げることができる。しかし、現時点では政策として具体化していない上、実施に際しては「医師会や保険者など関係者との意思決定ルールをどうするか」「高齢化や所得の影響など都道府県の責任で解決できない要素をどう排除するか」「単価の点数引き下げだけでなく、引き上げの可能性を認めるか。その場合の負担どう分かち合うか」といった論点をクリアする必要がある。
18 元々、基金の目的が曖昧だったという指摘がある。例えば、大津唯(2017)「『地域医療介護総合確保基金』の現状と課題」『会計検査院』No.56では、「医療機能の分化・連携を進めるための医療機関の施設・設備整備など単年度会計になじみにくい事業と、医療従事者の確保のための国庫補助事業という異質のものを1つの基金に混在させたことは妥当でなかった」としている。
19 例えば、財政制度等審議会(財務相の諮問機関)が2016年11月に示した建議では基金の使途について、「病床機能の転換等に直接資するものに交付を重点化すべき」と求めた。
20 基金の財源が消費税増税分であることを考えると、将来的には国から地方への税源移譲も視野に入って来る。
5――おわりに
しかし、医療機関から見れば、「次の報酬改定で梯子を外されるかもしれない」と考えれば、報酬単価が高い7:1にしがみつかざるを得ず、それは経営判断として合理的である。つまり、「合理的」という判断がそれぞれの立場で異なるのは当然であり、いくら国にとっての合理性を押し付けても、医療機関は7:1に「しがみつく」経営を続けたり、加算を取るなど制度改正の影響を緩和する「抜け穴」を探したりする。正に「上に政策あれば下に対策あり」という中国の格言が示す通りである。
その観点で今回の診療報酬改定を見ると、地域医療構想に「寄り添った」結果、国にとっての合理性を医療機関に押し付ける行動は見受けられず、今回の改定結果が現場を引っ張り回す危険性は低いと思われる。この点については、診療側を含めて多くの関係者が改定内容に高い採点を与えていることと符合する。
しかし、「地域医療構想との役割分担をどうするか、あるいは整合性をどう取るか」という課題が残されている。今後、国(厚生労働省)は中医協を舞台にした関係者同士の利害調整を図るだけでなく、地域医療構想を推進する都道府県と緊密な連携を図ることが求められる。
(2018年05月01日「基礎研レポート」)

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
・関東学院大学法学部非常勤講師
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/10/28 | 地域医療連携推進法人の現状と今後を考える-「連携以上、統合未満」で協力する形態、その将来像は? | 三原 岳 | 保険・年金フォーカス |
| 2025/09/26 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(下)-取り得る適正化策の選択肢と論点を探る | 三原 岳 | 研究員の眼 |
| 2025/08/27 | 相次ぐ有料老人ホームの不適切な事案、その対策は?(上)-医療的ニーズの高い人の支援が不十分な点など背景を探る | 三原 岳 | 研究員の眼 |
| 2025/07/29 | 介護保険改正の論点を考える-積み残された財源問題のほか、人材確保や有料老人ホームの見直しも論点に、参院選の影響は? | 三原 岳 | 基礎研レポート |
新着記事
-
2025年11月07日
フィリピンGDP(25年7-9月期)~民間消費の鈍化で4.0%成長に減速、電子部品輸出は堅調 -
2025年11月07日
次回の利上げは一体いつか?~日銀金融政策を巡る材料点検 -
2025年11月07日
個人年金の改定についての技術的なアドバイス(欧州)-EIOPAから欧州委員会への回答 -
2025年11月07日
中国の貿易統計(25年10月)~輸出、輸入とも悪化。対米輸出は減少が続く -
2025年11月07日
英国金融政策(11月MPC公表)-2会合連続の据え置きで利下げペースは鈍化
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【2018年度診療報酬改定を読み解く(上)-急性期病床の見直しと地域医療構想との整合性】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
2018年度診療報酬改定を読み解く(上)-急性期病床の見直しと地域医療構想との整合性のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




