- シンクタンクならニッセイ基礎研究所 >
- 医療・介護・健康・ヘルスケア >
- 医療制度・ヘルスケア早分かり >
- 在宅医療が進められているのはなぜ?
在宅医療が進められているのはなぜ?

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
文字サイズ
- 小
- 中
- 大
1――はじめに~在宅医療がなぜ進められているのか~
具体的な推進方策としては、医療サービスの対価として医療機関に支払われる診療報酬を2年に一度見直す際、在宅医療を実施する医療機関に対して、様々なボーナス(加算措置)を講じるなど、手厚く診療報酬を分配しています。
こうした背景には、国民のニーズ変化に対応する目的に加えて、病床削減の受け皿にしたいという狙いもあります。以下、在宅医療の内容のほか、政府が重視している背景などを見ていきます。
2――在宅医療の内容
在宅医療サービスの利用者については、主に高齢者が想定されており、提供される内容に応じて、いくつかの類型に分かれています。具体的には、(1)医師が月2回前後、患者の自宅を訪ねる訪問診療、(2)具合が悪い時に医師が自宅を訪れる往診、(3)看護師による訪問看護、(4)歯科医師による訪問歯科診療、(5)薬剤師による訪問薬剤指導、(6)理学療法士などによる訪問リハビリテーション、(7)医師などの専門職が自宅で暮らす際の留意点などを指導する療養管理指導――などがあります。
このうち、65歳以上高齢者に対する訪問看護と訪問リハビリテーション、療養管理指導は原則として介護保険サービスに位置付けられており、それ以外は医療保険の適用になります。
なお、訪問診療と往診は少し異なります。訪問診療は計画的・継続的に診察を受けるのに対し、具合が悪い時などに医師を自宅に呼ぶのが往診になります。このうち、訪問診療では一般的なケースとして、病状が安定している時は隔週、医師が自宅を訪問することが多いようです。
在宅医療の提供に際しては、介護サービスなどとの連携が必要になります。その理由の第1として、在宅医療の場は自宅に限らない点です。実は「在宅医療」という言葉を使う時、その場所は自宅だけでなく、高齢者住宅や介護施設も含まれています。
第2に、原則として医療機関で完結する外来、入院と違い、在宅医療は患者の生活の場で提供されるため、そのニーズは医療に限りません。具体的には、2000年度にスタートした介護保険制度では当初から在宅ケアが重視され、ヘルパーが自宅を訪ねる訪問介護などのサービスが整備されており、患者の生活を支える上では、医師や看護師などの医療職が介護関係職と連携することが求められます。
このほか、医療機関同士の連携も必要になります。例えば、在宅医療を受けている患者の状態が悪くなり、一時的に入院が必要になった場合、在宅医療を提供している医師が入院できる病院を紹介したり、その病院に対して日常の診察から得た情報を提供したりすれば、スムーズな入院が可能になります。
逆に退院した後、自宅や介護施設で療養生活を続ける場合、入院していた医療機関で受けた検査、治療、手術などの情報が在宅医療を手掛ける医療機関にシェアされれば、在宅復帰が円滑に進みます。
こうして見ると、在宅医療の充実に際しては、診療所や医療機関、介護事業所など幅広い関係者の連携が求められることになります。
3――在宅医療の現状
では、どういった施設が在宅医療を提供しているのでしょうか。厚生労働省が毎年公表している「医療施設動態調査」を見ると、2017年9月時点で「医療保険等による在宅サービスを実施している」と答えた病院は病院総数の63.3%に相当する5,328施設、20床未満の一般診療所では35.7%に当たる3万6,250施設になります。さらに、訪問看護など介護保険で実施されている在宅サービスについても、2,630施設の病院と1万576施設の一般診療所で提供されています。
中でも、在宅医療を提供する医療機関を認定する仕組みとして、在宅療養支援診療所(在支診)、在宅療養支援病院(在支病)があり、これは2006年度、2008年度にそれぞれ創設されました。
このうち、前者では「24時間連絡を受ける医師または看護職員を配置し、その連絡先電話番号を患者に提供」「緊急時に在宅患者が入院できる病床を常に確保(無床診療所の場合は他の医療機関と連携可能)し、受け入れ医療機関の名称などを国に届け出ている」などの要件を満たす必要があります(機能強化型などいくつかの類型に細分化されているのですが、ここでは詳しく触れません)。
一方、後者の在支病は「200床未満」「24時間連絡を受ける担当者をあらかじめ指定し、その連絡先電話番号を患者に提供」「緊急時に在宅患者が入院できる病床を常に確保」などの要件が決まっています。
近年の診療報酬改定では、在支診や在支病を中心に在宅医療の普及に力を入れており、報酬単価を高く設定したり、ボーナス(加算)を付けたりしています。この結果、在支診を届け出ている医療機関は2015年7月現在で1万4,562施設、在支病を届けている医療機関は1,074施設になります1。
在支診については、在宅療養支援診療所連絡会のウエブサイトを見ると、届け出ている一部の医療機関の名前や所在地、連絡先などが都道府県別で分かります。
http://www.zaitakuiryo.or.jp/list/index.html
これとは別に、介護保険の適用を受けている事業所もあります。具体的には、厚生労働省が公表している「介護サービス施設・事業所調査」によると、2017年度時点で介護保険法の適用を受けている訪問看護ステーションは1万305施設に上り、病院だけでなく、社会福祉法人、株式会社、NPO法人など幅広いセクターが参入しています。
このほか、介護保険の訪問リハビリテーションの介護報酬を請求している事業所は2016年4月現在で3,871施設になります2。
介護保険サービスを提供している事業所の情報については、厚生労働省が提供している「介護サービス情報公表システム」を見れば把握できます。このシステムでは、介護保険サービスを提供している事業所の名前、サービスの種類、地図情報などが分かるようになっており、訪問看護ステーションなど在宅医療に関する事業所の情報を公表しています。
http://www.kaigokensaku.mhlw.go.jp/
1 2017年1月11日、第343回中央社会保険医療協議会総会資料を参照。
2 2017年6月7日、第140回社会保障審議会介護給付費分科会資料を参照。
4――在宅医療の背景
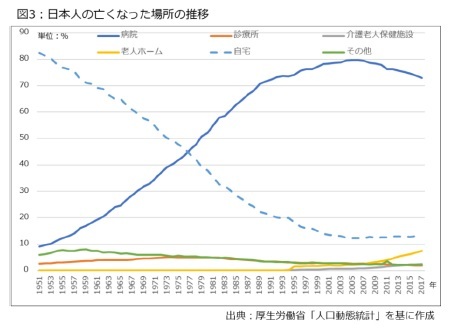 つまり、現状を脱却して国民のニーズに対応するには、介護が必要な状態になったとしても、できる限り住み慣れた地域で暮らせるよう、その選択肢を実現させる在宅医療の普及が重視されていると言えます。
つまり、現状を脱却して国民のニーズに対応するには、介護が必要な状態になったとしても、できる限り住み慣れた地域で暮らせるよう、その選択肢を実現させる在宅医療の普及が重視されていると言えます。そのほか、高齢者人口の増加も絡んでいます。通常、病気や老化に伴って心身の機能が下がると、高齢者が通院するのが難しくなります。このため、重症化予防や健康管理を図る上で、在宅医療の提供が重要になってきます。
さらに、高齢者は複数の疾患を持っていることが多く、入院すると日常生活での運動量が減り、足腰が弱くなったり、別の病気や障害が発生したりするリスクが大きくなります。このため、できるだけ生活環境を変えず、療養してもらう体制を整備するため、在宅医療の充実が重視されている側面もあります。
財政的な側面も見逃せません。日本は世界一の「病床大国」であり、病床が多いと医療費が増える医療経済学の考え方(医師需要誘発仮説)に沿うと、病床を削れば医療費を削減できることになり、結果的に国民が負担する税金や医療保険料を抑制できる可能性が高まります。
ただ、単に病床を削るだけだと、入院している患者が行き場所を失う「医療難民」になりかねません。そこで、病床削減の受け皿として、在宅医療が重視されている面があります。
つまり、自宅療養できる患者を入院から在宅医療にシフトさせることで、医療費の支出を抑制・削減できる可能性を期待しているということになります。
例えば、2013年8月に取りまとめられた政府の社会保障制度改革国民会議報告書では、「川下に位置する在宅ケアの普及という政策の展開は、急性増悪時に必須となる短期的な入院病床の確保という川上の政策と同時に行われるべき」という表現を用い、「川上」の病床から「川下」の自宅に患者を移す必要があるとしています。
5――おわりに
多様化している国民のニーズにどう対応するか、その生活をどう支えるのか。在宅医療を中心とする提供体制改革が求められています。
(2019年03月14日「基礎研レター」)

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
三原 岳のレポート
| 日付 | タイトル | 執筆者 | 媒体 |
|---|---|---|---|
| 2025/06/24 | 医療機関の経営危機、報酬改定と予算編成はどうなる?-物価・賃金上昇の影響は深刻、骨太方針の文言を読み解く | 三原 岳 | 保険・年金フォーカス |
| 2025/05/28 | 4月から始まった「かかりつけ医」の新制度は機能するのか-地域の自治と実践をベースに機能充実を目指す仕組み、最後は診療報酬で誘導? | 三原 岳 | 基礎研レポート |
| 2025/04/10 | 異例ずくめの高額療養費の見直し論議を検証する-少数与党の下で二転三転、少子化対策の財源確保は今後も課題 | 三原 岳 | 基礎研レポート |
| 2025/04/08 | 政策形成の「L」と「R」で高額療養費の見直しを再考する-意思決定過程を検証し、問題の真の原因を探る | 三原 岳 | 基礎研マンスリー |
新着記事
-
2025年07月01日
日銀短観(6月調査)~トランプ関税の悪影響は今のところ限定的だが、早期の利上げには直結せず -
2025年07月01日
加熱する中国フードデリバリー抗争-ドライバー争奪の切り札として進む社会保険適用 -
2025年07月01日
国際的に注目を集めるAsset-Intensive Reinsurance(AIR)を巡る動向 -
2025年07月01日
今週のレポート・コラムまとめ【6/24-6/30発行分】 -
2025年06月30日
食品ロス削減情報の比較可能性-何のための情報開示か?
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【在宅医療が進められているのはなぜ?】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
在宅医療が進められているのはなぜ?のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




