- シンクタンクならニッセイ基礎研究所 >
- 医療・介護・健康・ヘルスケア >
- 医療 >
- 日本の無痛分娩の現状と課題-無痛分娩割合は増加傾向も、追加の費用負担や産科麻酔科医の不足等に課題か-
日本の無痛分娩の現状と課題-無痛分娩割合は増加傾向も、追加の費用負担や産科麻酔科医の不足等に課題か-

生活研究部 研究員・ジェロントロジー推進室・ヘルスケアリサーチセンター 兼任 乾 愛
文字サイズ
- 小
- 中
- 大
本稿については、2025年1月7日に内容を一部修正・再掲載しております。
---------------------------------------
1――はじめに
無痛分娩はこれまでも、出産の痛みを伴ってこそ子どもへの愛情が芽生えるとの迷信により忌避され、時にその高額な費用についても何かと話題になることがあった。また、出産に伴う痛みや恐怖が次子回避に影響するという学術報告がなされており、少子化が危機的な状況で進行する現在でも、実際に出産の痛みを軽減するための政策的介入や費用助成に取り組む自治体は一部に限られている1。そのような中で、都知事選の公約ではあるものの、東京都が取り組みの姿勢(可能性)を見せたことは、出産を取り巻く諸課題への解決に向けて大きな転換期を迎えることが期待される。
しかし、無痛分娩の利用促進を進めていくには、これまでも課題視されている高額費用に対する助成だけでは十分ではなく、産科医療機関の集約や産科麻酔科医の育成など、必要な体制整備なしにはその実現可能性は必ずしも高いとは言えない。
本稿では、母子保健領域の専門家であり実際に無痛分娩を経験した筆者が、日本の無痛分娩を取り巻く現状を整理し、利用促進に向けての課題を提示したい。
1 群馬県下仁田町では、無痛分娩に関する補助制度を実施している。
https://www.town.shimonita.lg.jp/hoken-kankyo/m01/m03/m02/201711291849541.html
2――日本の無痛分娩の現状
まず、出産(分娩)方法には大きく分けて、(1)経腟分娩と、(2)帝王切開がある。経腟分娩は、その名の通り、膣を通って胎児を娩出する方法であり、(1)自然分娩(普通分娩)と、(2)医療処置が必要な計画分娩と無痛分娩がある。図表1の通り、無痛分娩には様々な種類が存在するが、一般的には薬剤を使用する方法で、鎮痛剤の静脈注射や筋肉注射などにより全身性に作用させるものと、神経の伝達経路に局所麻酔薬を投与する方法が代表的である。
 一部を紹介すると、硬膜外麻酔とは、背骨の隙間から細いチューブを入れて、脊髄を覆う膜(硬膜)の外側に麻酔薬や鎮痛薬を投与することで痛みを軽減させる方法であり、随時チューブから薬剤を追加投入できるため、長時間の分娩でも効果を発揮することができる2。鎮痛剤の静脈注射や筋肉注射などは、胎盤を通して胎児に影響を与える可能性があるが、硬膜外麻酔であれば母体の神経に直接作用するため、胎児への影響はほとんどなく、現代では国際的にも標準的な無痛分娩の手法となっている。
一部を紹介すると、硬膜外麻酔とは、背骨の隙間から細いチューブを入れて、脊髄を覆う膜(硬膜)の外側に麻酔薬や鎮痛薬を投与することで痛みを軽減させる方法であり、随時チューブから薬剤を追加投入できるため、長時間の分娩でも効果を発揮することができる2。鎮痛剤の静脈注射や筋肉注射などは、胎盤を通して胎児に影響を与える可能性があるが、硬膜外麻酔であれば母体の神経に直接作用するため、胎児への影響はほとんどなく、現代では国際的にも標準的な無痛分娩の手法となっている。また、CSEA(combined spinal-epidural analgesia)とは、硬膜外麻酔と脊椎麻酔(脊髄くも膜下硬膜外)を組み合わせる手法で、一度で同時に処置が完了する。脊椎麻酔は、硬膜外よりもさらに脊髄に近接するくも膜下腔に薬剤を投与することで、処置から5分程度の素早い時間で鎮痛効果が現れて最大60分から90分ほど継続し、その間に硬膜外麻酔にて局所麻酔薬の投与を開始することで、持続的に効果を発揮する手法である。硬膜外麻酔の初期鎮痛の効果は10分から20分ほど要すると言われているが、CSEAの場合は5分と早いため、ある程度陣痛が発来してから無痛処置を開始する場合には非常に効果的である。
この他にも、薬剤に頼らない無痛分娩の方法があるが、薬剤を使用する場合と比べると鎮痛効果は必ずしも十分ではない。日本では、痛みに耐えることで母性が育まれるとする考え方や風潮も以前根強いが、分娩方法のひとつとして、無痛分娩という選択肢があることを認識して欲しい3。
2 独立行政法人国立病院機構京都医療センター,麻酔科「出産時の疼痛緩和について―麻酔科医が担当する 硬膜外 無痛分娩-」。https://kyoto.hosp.go.jp/html/guide/medicalinfo/anesthesiology/painless.html
3 出産(分娩)方法は、母体や胎児の状況、分娩施設の設備や人員等により、必ずしも分娩方法を選択できるものではないことにご留意いただきたい。
次に、無痛分娩についてのメリットとデメリットについて整理する。無痛分娩の最大のメリットは痛みの緩和である。無痛という響きから痛みが全く無くなることをイメージされる方も多いが、実際には出産(分娩)の痛みがある程度我慢できるレベルでコントロールされるということになる。ただ、痛みの閾値は個人差が非常に大きく、硬膜外麻酔で痛みのレベルを10から3に軽減させても、その3のレベルが通常時の5や6程に感じる方も存在するため、無痛分娩処置を施しても分娩時にはある程度痛みを受け入れながら分娩進行させていくことが多い。また、メリットの2つ目に産後の回復が比較的早いことがあげられる。初産婦では、陣痛が10分間隔となった時点から子宮口が10㎝に開大するまでの分娩第1期が11時間~15時間、子宮口の全開大から胎児の産道下降までの分娩第2期が1~2時間ほどかかると報告されている。分娩にかかる時間は総じて17時間ほどかかる可能性があり、この間は陣痛に耐えたり、いきんだりと、常に体力を消耗し続けるが、無痛分娩だとこの間の体力消耗がある程度緩和できるため、産後に体力を温存したまま比較的迅速に子育てに切り替えができると言われている。
一方で、デメリットも存在する。まず、無痛分娩にすることで、初産婦の場合は、分娩第2期にあたる時間が平均1時間ほど長くなることが報告されている。しかし、痛みがコントロールされた状態で多少分娩時間が長くなることは特に大きな問題にはならない。デメリットの2つ目は、無痛分娩にすると、いきむタイミングが分からなくなることである。無痛分娩で使用される局所麻酔薬は、痛みの伝達を担う神経が最初にブロックされ、次に腹部の張りを伝達する神経、最後に運動神経がブロックされる順になっている。その効果には個人差があるものの、痛みはほとんど感じず、陣痛によるお腹の張りが感じられる程度に調整されている。お産は、陣痛(お腹の張り)に合わせて下腹部に力を入れて踏ん張ることで、胎児を娩出できるようになっているが、麻酔薬の影響でお腹の張りが分かりにくく、いきみのタイミングを合わせづらくなる。しかし、これも分娩モニターを確認しながら助産師や産科医がタイミングを誘導してくれるなど対応がなされている。上記以外にも、無痛分娩による心肺停止や低酸素脳症、妊産婦の死亡事故が挙げられるが、2018年に無痛分娩の安全な提供体制の構築に関する提言が示され、厚生労働省ではこの提言に基づく自主点検表4が作成されるなど、現在ではJALA(無痛分娩関係学会・団体連絡協議会)にて無痛分娩に関する一元化された情報にアクセスできるようになっている。通常の分娩においても多様なリスクは付きまとうため、無痛分娩のみ極端に怖がる必要はなく、きちんとメリット・デメリットを理解した上で選択肢のひとつとして検討してもらいたい。
4 厚生労働省 医政総発0420第3号, https://www.mhlw.go.jp/file/06-Seisakujouhou-10800000-Iseikyoku/0000204859.pdf ,厚生労働省「無痛分娩の安全な提供体制の構築に関する提言」
https://www.mhlw.go.jp/file/06-Seisakujouhou-10800000-Iseikyoku/0000204861.pdf
続いて、日本の無痛分娩はどの程度普及しているのか現状をみていく。日本で無痛分娩が選択できる施設は、2020年度の調査時点で、病院234件(24.7%)、診療所271件(27.1%)の合計505件(26.0%)であり、経腟分娩における無痛分娩率は、病院9.4%、診療所7.6%、全体で8.6%と報告されている5。また、日本の全分娩数に占める無痛分娩率でみると、2018年の5.2%から、2023年には11.6%へ増加しており、この5年間でも無痛分娩のニースが徐々に高まっていることが分かる6。
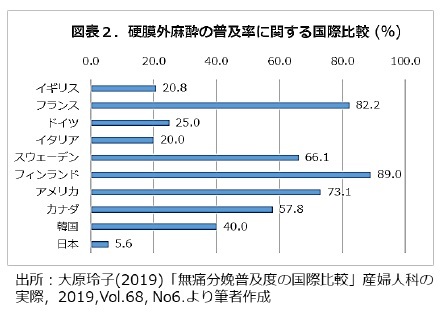 一方で、無痛分娩が普及している諸外国と比較した結果を図表2へ示した。2019年時点において、フィンランドやフランスなど北欧や欧州では8割を超える高い普及率であるのに対し、日本は1割を大きく下回る結果が明らかとなっている。先進国の多くでは、分娩の進行が速すぎる時か、ご本人の考えで無痛分娩を拒否する時以外には、基本的に硬膜外麻酔が用いられるのが一般的である。
一方で、無痛分娩が普及している諸外国と比較した結果を図表2へ示した。2019年時点において、フィンランドやフランスなど北欧や欧州では8割を超える高い普及率であるのに対し、日本は1割を大きく下回る結果が明らかとなっている。先進国の多くでは、分娩の進行が速すぎる時か、ご本人の考えで無痛分娩を拒否する時以外には、基本的に硬膜外麻酔が用いられるのが一般的である。また、アジアでは諸外国に比べ無痛分娩の割合が比較的低いことが知られているが、韓国の普及率は4割程度で、都市部の産科医療機関では希望すれば無痛分娩が選択できるような環境が整えられていると言われている。ではなぜ諸外国では一般的な無痛分娩が日本において普及していないのか、筆者が考える課題点を以下に示したい。
5 無痛分娩関係学会・団体連絡協議会(2022)「わが国の無痛分娩の実態について」
https://www.jalasite.org/archives/mutsuu/
6 日本産婦人科医会幹事長 松田秀雄「無痛分娩 産科施設の立場から~日本産婦人科医会施設情報からの解析~」https://www.jaog.or.jp/wp/wp-content/uploads/2023/09/e553496982d83ca62076fb6974c445b2.pdf
(2024年12月24日「基礎研レポート」)
関連レポート
- 日本の不妊治療動向2022-2022年の総治療周期数は543,630件と、前年より45,490件の増加、治療ピークは42歳で保険適用年齢の制限が影響か-
- 生理を止めるという選択肢-低用量ピルからディナゲストへのパラダイムシフト、積極的に子宮や卵巣を守る時代へ-
- 日本の母子保健 低出生低体重児(1)-2019年の低出生体重児が占める割合は9.4%、1975年から4.3%ptも上昇-
- ノンメディカルな卵子凍結-東京都では計4千5百人が卵子凍結を実施済、現在パートナーがいない健康な30歳~40歳代が将来に備える傾向-
- 少子化日本で、子どもをもつ(もった)意味とは?-全体の3割超が「特に理由はない」と回答、日本では家族計画にあまり関心がない傾向-

03-3512-1847
- 【職歴】
2012年 東大阪市入庁(保健師)
2018年 大阪市立大学大学院 看護学研究科 公衆衛生看護学専攻 前期博士課程修了(看護学修士)
2019年 ニッセイ基礎研究所 入社
・大阪市立大学(現:大阪公立大学)研究員(2019年~)
・東京医科歯科大学(現:東京科学大学)非常勤講師(2023年~)
・文京区子ども子育て会議委員(2024年~)
【資格】
看護師・保健師・養護教諭一種・第一種衛生管理者
【加入団体等】
日本公衆衛生学会・日本公衆衛生看護学会・日本疫学会
乾 愛のレポート
新着記事
-
2025年11月05日
完璧な成果より「誠実な経過」を-ブランド透明性が生みだす信頼とサステナビリティ開示のあり方(2) -
2025年11月05日
新たな局面に入るロシア制裁・ウクライナ支援 -
2025年11月05日
子どもにもっと「芸術の秋」を~より多くの子どもに機会を提供するには、企業による貢献も欠かせない。ニッセイ名作シリーズは今年で62年~ -
2025年11月04日
数字の「26」に関わる各種の話題-26という数字で思い浮かべる例は少ないと思われるが- -
2025年11月04日
ユーロ圏消費者物価(25年10月)-2%目標に沿った推移が継続
お知らせ
-
2025年07月01日
News Release
-
2025年06月06日
News Release
-
2025年04月02日
News Release
【日本の無痛分娩の現状と課題-無痛分娩割合は増加傾向も、追加の費用負担や産科麻酔科医の不足等に課題か-】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
日本の無痛分娩の現状と課題-無痛分娩割合は増加傾向も、追加の費用負担や産科麻酔科医の不足等に課題か-のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!




