- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 介護保険制度 >
- 数字で振り返る介護保険制度の20年-サービス利用、保険料の変遷などで浮き彫りになる光と影
数字で振り返る介護保険制度の20年-サービス利用、保険料の変遷などで浮き彫りになる光と影

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
1――はじめに~数字で振り返る介護保険制度の20年の「光」と「影」~
具体的には、高齢化率の進展や要介護認定者の増加、サービスの利用状況や提供体制の変遷に加えて、介護保険制度の財政規模や保険料、介護現場で働く人の数がどう増えたか考察した上で、制度創設時に期待されていた在宅サービスの充実が一定程度、図られた「光」の部分に焦点を当てる。その一方で、財政の逼迫と人手不足に伴って制度の持続可能性が問われており、こうした「影」の部分も明らかにする。
なお、統計の制約上、厳密に言えば「20年」とはならない点をご了承いただきたい。
2――高齢化率の進展
これは制度創設時と比べると、サービスの受け手が増えた一方、制度を支える側の国民が減っていることを意味しており、後に述べる財政逼迫や人手不足の遠因は、ここにある。
1 人口に関するデータは内閣府『高齢社会白書』、総務省『人口推計』、厚生労働省『簡易生命表』を基にした。
3――要介護認定者の増加
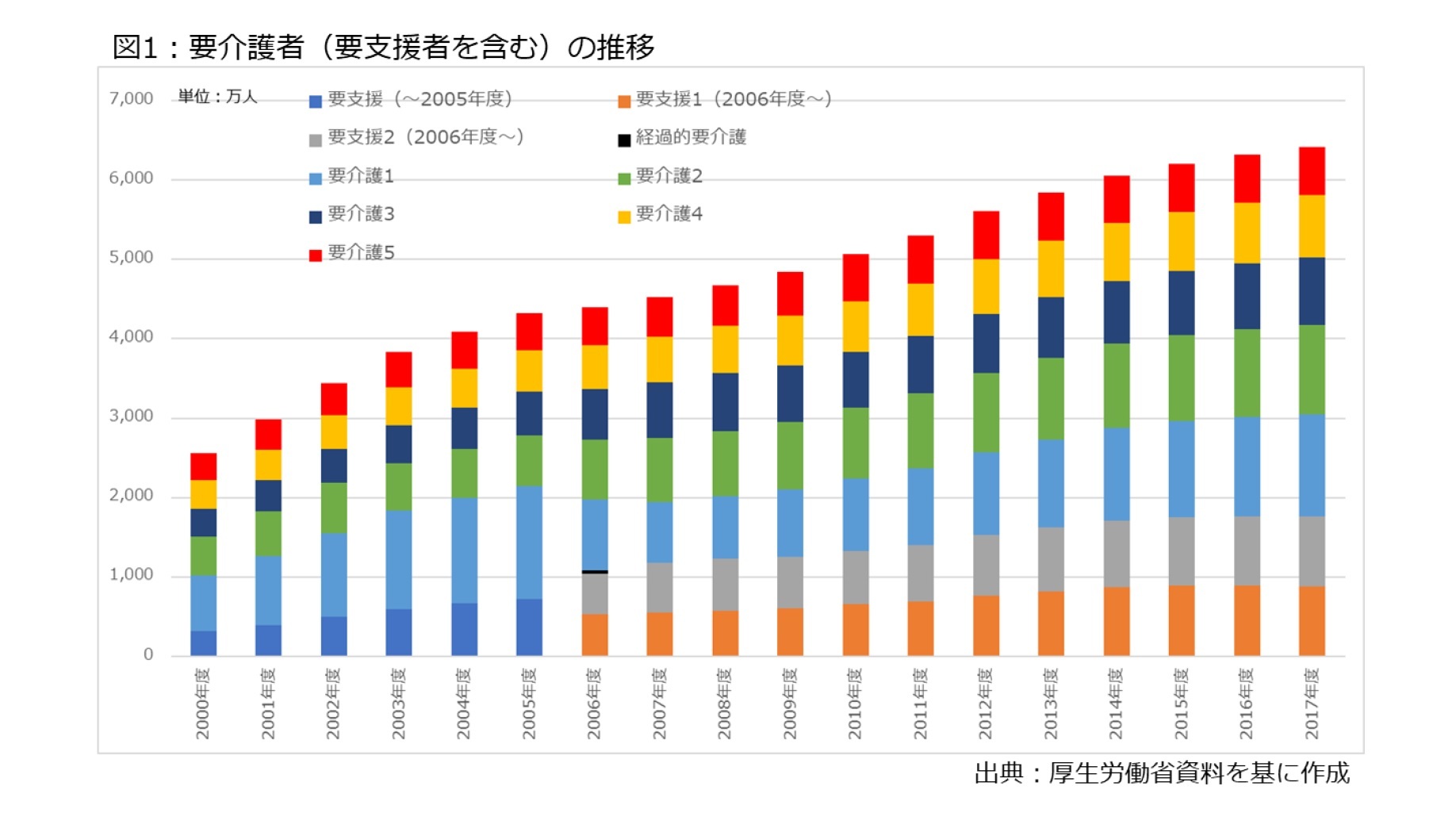
そこで、20年の変化を見ると、図1の通りにほぼ右肩上がりで増えていることが分かる。具体的には、2000年度に256万人余だった要介護者は最新のデータの2017年度で641万人余に増えた。つまり、介護を必要とする高齢者は約20年で約2.5倍増えたことになり、それだけ介護保険給付を増加させる要因となっている。
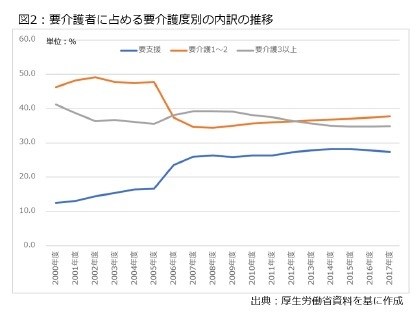 さらに、どういった状態の要介護者が増えたか把握するため、要支援(2005年度までは1段階、2006年度以降は2段階)、要介護1~2、要介護3~5の3つの階層に分けた上で、全体に占めるシェアを把握した。その結果は図2の通りである。
さらに、どういった状態の要介護者が増えたか把握するため、要支援(2005年度までは1段階、2006年度以降は2段階)、要介護1~2、要介護3~5の3つの階層に分けた上で、全体に占めるシェアを把握した。その結果は図2の通りである。これを見ると、要介護3以上の人の比率は41.2%でスタートした後、現在は34.9%に低下しており、それほど重度者のウエイトが大きくなっていない。
一方、要支援者の比率は12.6%でスタートした後、現在は27.4%を占めているが、これは2006年度制度改正の影響が大きい。この時の制度改正では、要支援の認定区分を1段階から2段階に細分化することで、実質的に要介護1の軽度者を要支援に移管させた。この結果、2005年度と2006年度を比較すると、要介護1~2の人は10.4%マイナスとなった一方、要支援者は6.9%増えた。
そこで、2006年度制度改正の後、約10年間でどこの階層が増えたのか増加率を見ると、要支援の人は1.7倍、要介護1~2の人は1.5倍、要介護3以上の人は1.3倍であり、やはり要支援の人の増加率が高い。こうしたデータを見ると、高齢化の進展に伴って全体として要介護認定を受けている人が増加している中、相対的に見れば軽度な人が増えていると言える。
さらに(上)で述べた通り、介護保険財政が逼迫する中、最近の制度改正で軽度者向け給付の見直しが焦点になる一因は、この辺りに求められる。例えば、2015年度制度改正で導入された「介護予防・日常生活支援総合事業(新しい総合事業)」では要支援1~2を対象とした介護保険給付の一部を介護予防事業に移管しており、軽度者向け給付の見直しが今後も論点となりそうだ2。
2 ここでは制度改正の内容を詳しく論じないが、軽度者向け給付は昨年末に決着した2021年度制度改正でも焦点となった。具体的には、要介護1~2の人の生活援助を新しい総合事業に移管する是非が話題になったが、最終的には見送られた。詳細は拙稿2019年12月24日「『小粒』に終わる?次期介護保険制度改正」を参照。
4――サービス利用状況の変遷
一方、サービスの利用状況はどうだろうか。介護保険制度で受けられるサービスの種類は20年で細分化されているが、大別するとヘルパーが自宅を訪ねる訪問介護、高齢者を日中に預ける通所介護(デイサービス)、訪問看護といった「在宅サービス」、介護老人福祉施設(特別養護老人ホーム)などの「施設サービス」、在宅ケアを支援する「地域密着型サービス」に分かれる3。このうち、介護保険制度が創設された際、在宅サービスの充実が論じられていた経緯を考えると、「どこまで在宅サービスが伸びたか」という点は一つの論点になる。
しかし、2006年度に「在宅サービス」「施設サービス」と並ぶ第3の類型として「地域密着型サービス」が創設されるなど、20年でサービスの種類が増えているほか、予算の集計方法も途中で変更されているため、単純な比較が難しい。そこで、①2000年度から続いているサービス種類のうち、在宅サービスがどれだけ増えたか、②在宅、地域密着、施設の予算シェアがどう変わったのか――を把握する。
3 在宅サービスは「居宅サービス」と表記されるケースも多いが、ここでは議論を分かりやすくするため、「在宅サービス」と表記する。
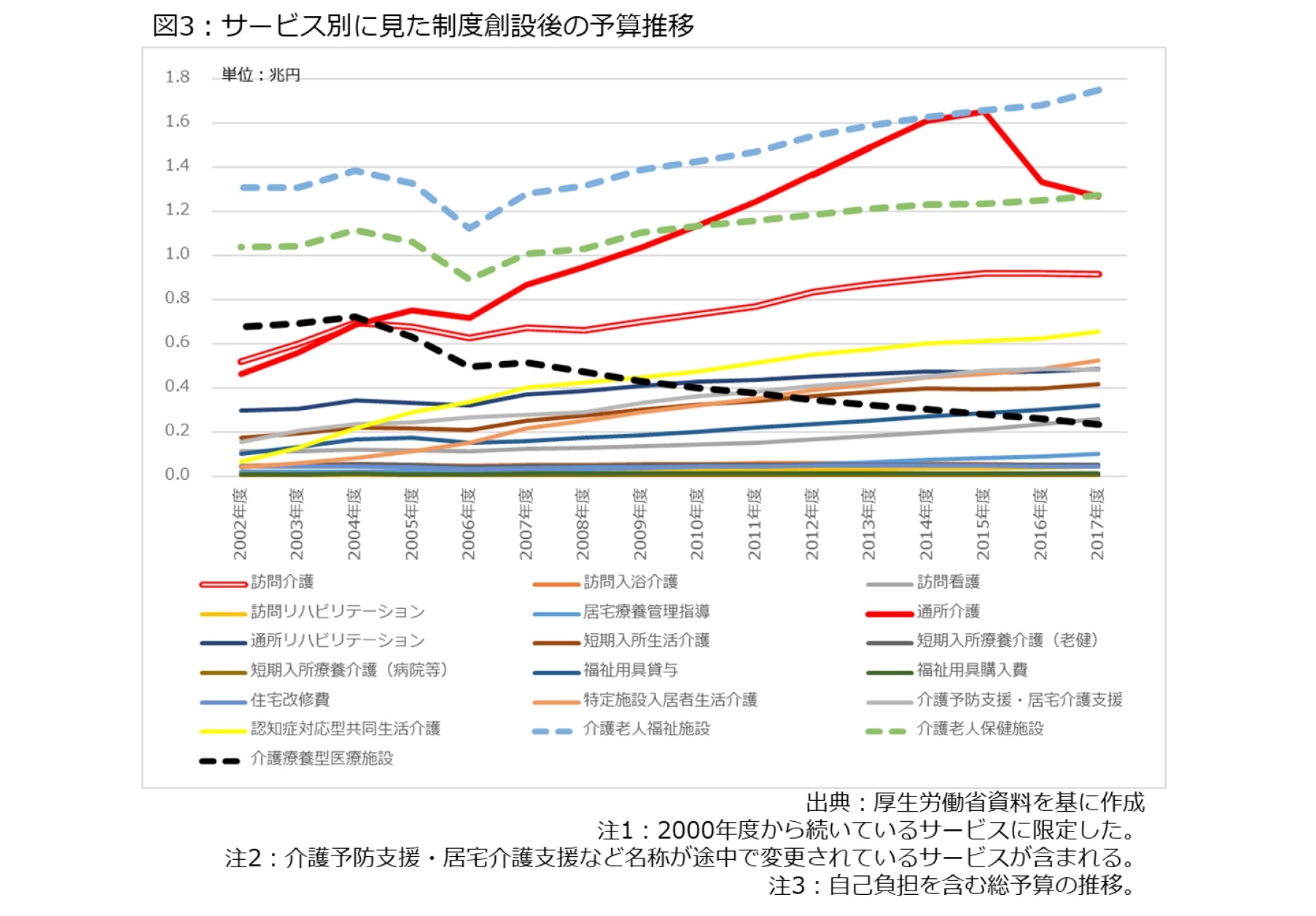
最初に、在宅サービスを中心に、サービスの種類別に見た予算の変遷を取り上げる。ここでは、制度創設時から変わらずに続いている計19種類のサービスを抽出する4とともに、集計方法が統一された2002年度から最新の2017年度までを比較した。その結果は図3の通りだが、19種類のデータを全て見るのは難しいので、ここでは「どれだけ在宅サービスが増えたか」を把握するため、「在宅サービスに区分される訪問介護、通所介護の推移」を考察する。さらに、「施設サービスに区分される介護老人福祉施設(特別養護老人ホーム)、介護老人保健施設、介護療養型医療施設の予算推移」も取り上げることで、在宅サービスとの対比を試みる。
まず、図3の赤線が通所介護、赤い二重線が訪問介護であり、いずれも予算規模が大きく伸びている様子を見て取れる。中でも、通所介護は2015年度まで右肩上がりで急増し、介護老人福祉施設(特別養護老人ホーム)に匹敵する規模まで増えた。これは「お泊りデイ」と呼ばれた高齢者の短期宿泊施設を兼ね備えた民家改修型の小規模デイサービスが急増したのが主な原因であり、2016年度から小規模な事業所については、市町村が事業所を認可・監査する地域密着型サービスの類型に移行した。2015~2016年度を境に激減しているのは、この制度改正の影響である。
一方、施設サービスは図3の破線部分になる。一般的に施設サービスは24時間ケアであり、多くの職員を配置する関係でコストは高くなるため、介護老人福祉施設(特別養護老人ホーム)と介護老人保健施設の予算は高止まりしている。しかし、2002~2017年度の伸び率を比較すると、それぞれ1.3倍、1.2倍であり、抑制基調にある。さらに介護療養型医療施設は2006年度制度改正に際して、2011年度までの廃止方針が決まるなど、常に制度の改廃が論じられた(その後、2017年度まで廃止期限が延長、2018年度以降は介護医療院に段階的に転換)こともあり、施設数が制度創設時と比べると約3割に減った。これを受けて、予算規模もほぼ右肩下がりで下がり、3分の1にまで縮小した。つまり、施設系サービスは全体として抑制基調だったと言える。
4 一部のサービスは名称などが変更されている。
5 ここでは詳しく述べないが、予算規模で5位にランクインしている「認知症共同生活介護」(グループホーム)も制度創設後に伸びたサービスと言える。なお、認知症共同生活介護は2006年度制度改正を経て、在宅サービスから地域密着型サービスに区分が移行した。
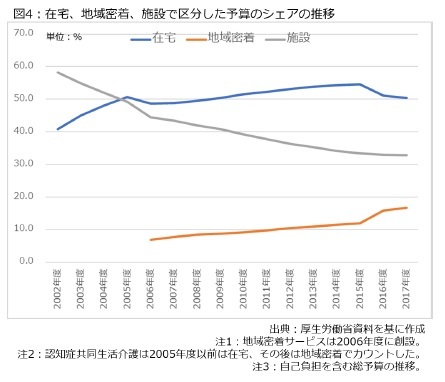
次に、自己負担を含む予算規模に関して、在宅、地域密着、施設の各サービスが予算に占めるシェアがどう変遷したのか見てみよう。地域密着型サービスが2006年度に創設されており、2005年度までは在宅と施設、2006年度以降は3つに分かれる。その結果は図4の通りである。
このレポートの関連カテゴリ

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
公式SNSアカウント
新着レポートを随時お届け!日々の情報収集にぜひご活用ください。
新着記事
-
2024年04月19日
しぶといドル高圧力、一体いつまで続くのか?~マーケット・カルテ5月号 -
2024年04月19日
年金将来見通しの経済前提は、内閣府3シナリオにゼロ成長を追加-2024年夏に公表される将来見通しへの影響 -
2024年04月19日
パワーカップル世帯の動向-2023年で40万世帯、10年で2倍へ増加、子育て世帯が6割 -
2024年04月19日
消費者物価(全国24年3月)-コアCPIは24年度半ばまで2%台後半の伸びが続く見通し -
2024年04月19日
ふるさと納税のデフォルト使途-ふるさと納税の使途は誰が選択しているのか?
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2024年04月02日
News Release
-
2024年02月19日
News Release
-
2023年07月03日
News Release
【数字で振り返る介護保険制度の20年-サービス利用、保険料の変遷などで浮き彫りになる光と影】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
数字で振り返る介護保険制度の20年-サービス利用、保険料の変遷などで浮き彫りになる光と影のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!





