- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 医療保険制度 >
- 医師の需給バランス-医師の偏在は是正されるか?
医師の需給バランス-医師の偏在は是正されるか?

保険研究部 主席研究員 兼 気候変動リサーチセンター チーフ気候変動アナリスト 兼 ヘルスケアリサーチセンター 主席研究員 篠原 拓也
1――はじめに
本稿では、その内容をもとに、日本の医師の配置の現状や見通しについて、みていくこととしたい。
1 「第4次中間取りまとめ」(医療従事者の需給に関する検討会 医師需給分科会, 平成31年3月22日)
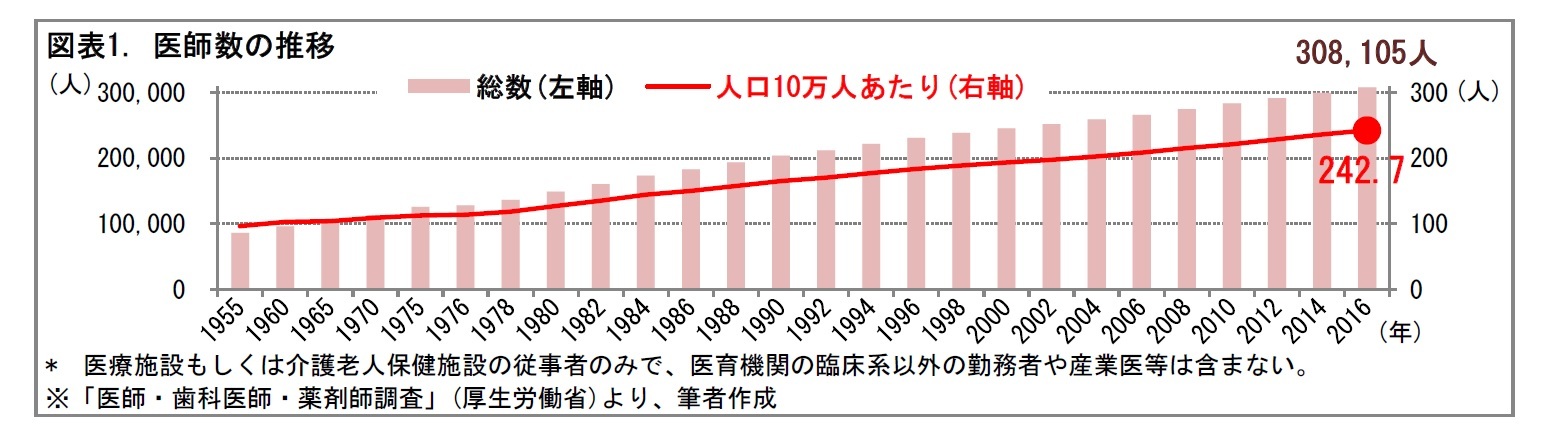
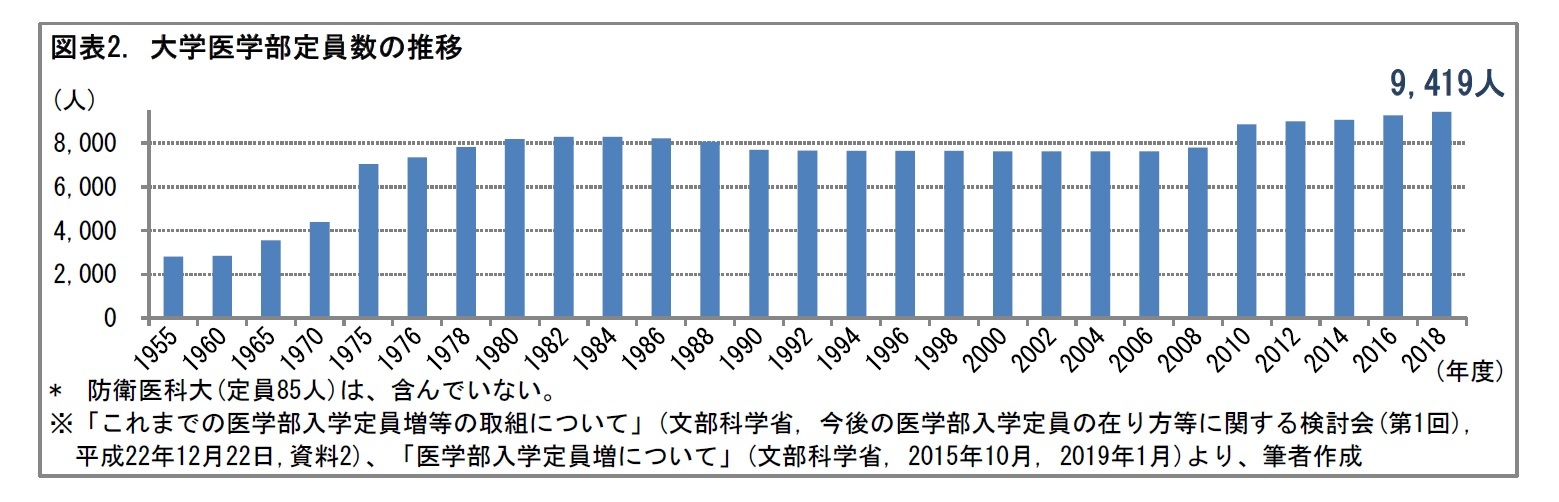
2――日本の医師の現状
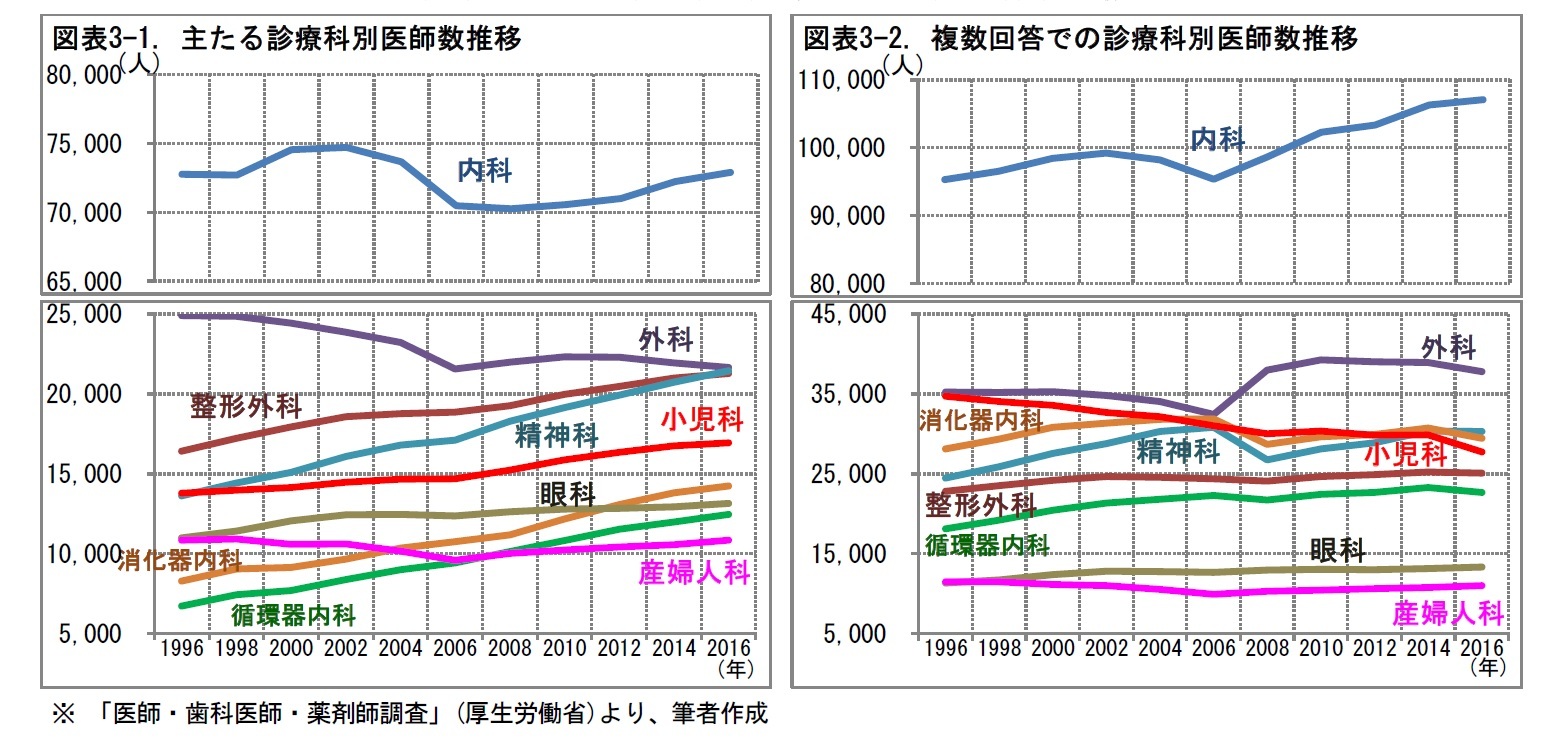
つぎに、診療科別の医師数の推移をみてみよう。2016年までの20年間で、主たる診療科についてみると、多くの診療科で、医師は増加している。そのなかで、外科は減少、産婦人科はほぼ横這いとなっている。複数回答でみると、これも多くの診療科で増加している。しかし、小児科と産婦人科では、減少している。背景として、乳児や幼児の患者に対する診療の安全性に、医師が懸念を持つようになり、これまで内科兼小児科としていた診療所が、内科のみを標榜するようになる、といった変化があるものとみられる。小児科や産婦人科の医師の充足が、医療体制整備の課題の1つといえる。
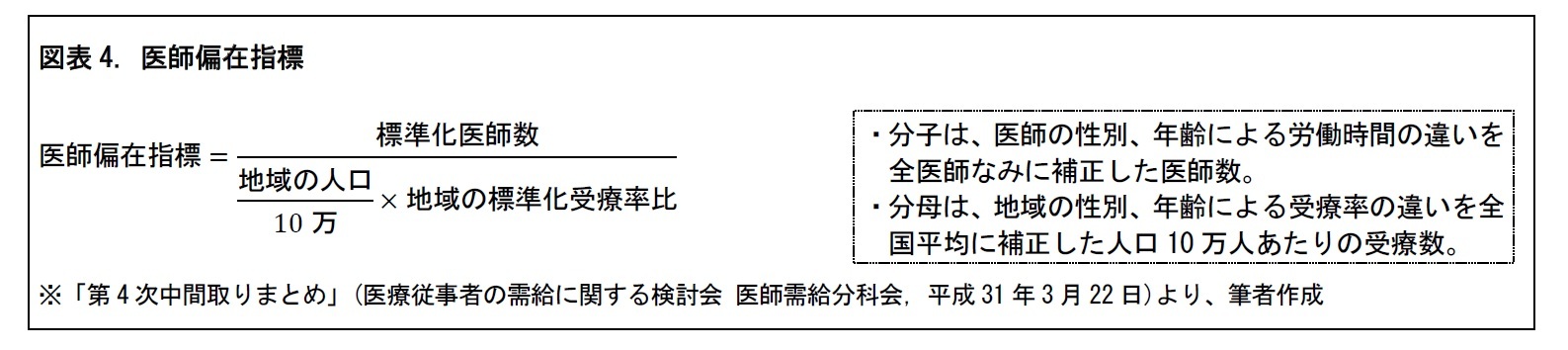
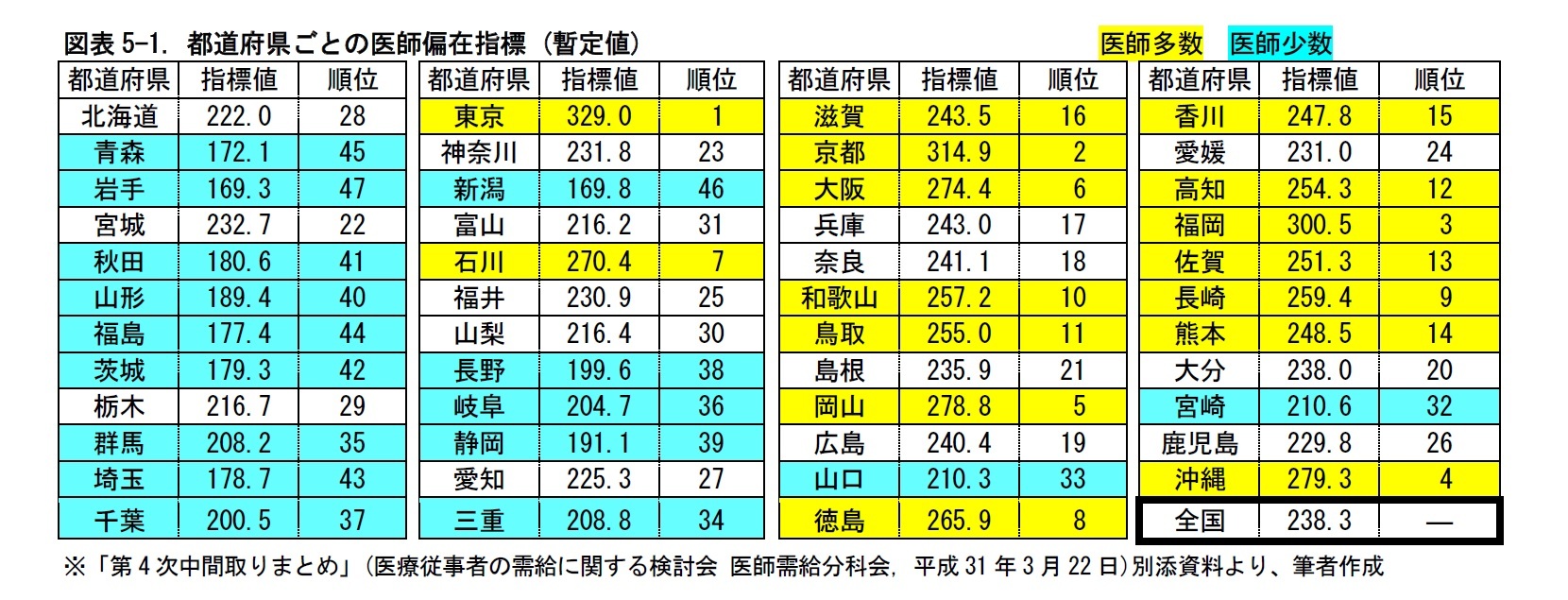
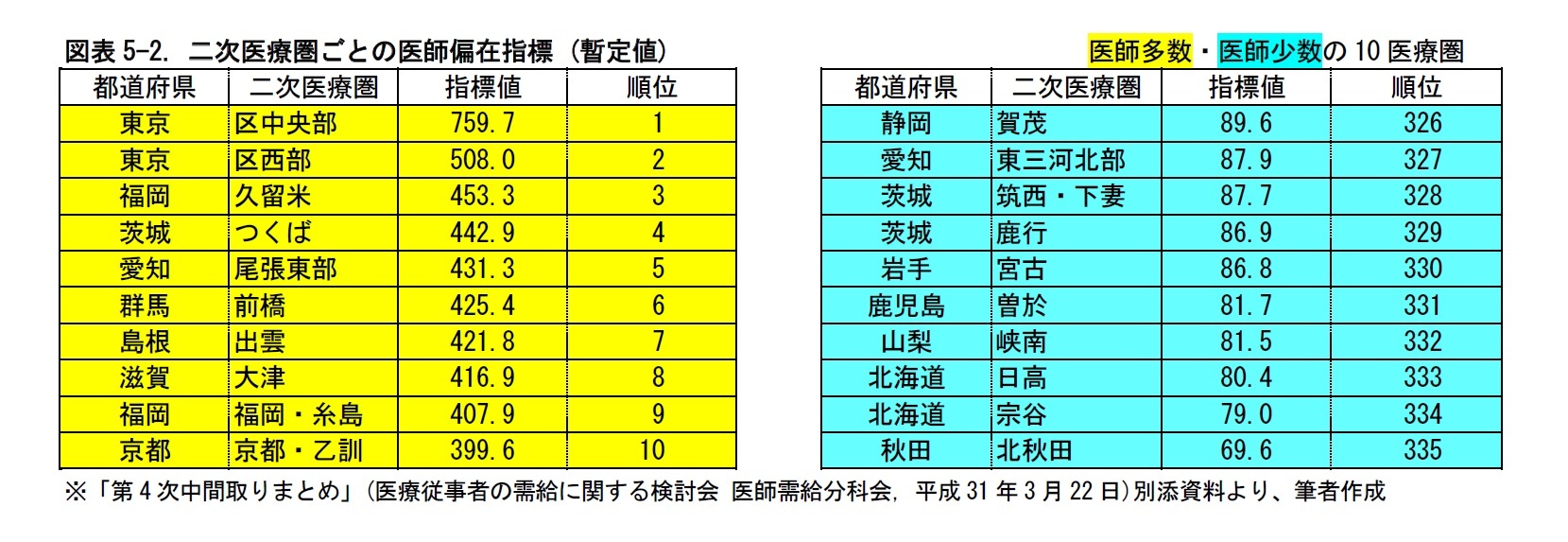
3――医師偏在指標
2 これとあわせて、次章でみるように、産科医師偏在指標と小児科医師偏在指標も設けられた。また、二次医療圏ごとに、外来医師偏在指標も設けられた。
一般に、高齢者の割合が高い地域ほど、医療ニーズが増す。そこで、指標の分母の「地域の標準化受療率比」において、地域の性年齢階級別の人口構成を反映することとされている。
(2) 患者の流出入
大都市の中心地域では、昼間人口と夜間人口が大きく異なる。また、患者が、医療圏を越えて受療することもある。これらに関して、医師数は、夜間人口(患者住所地ベース)をもとに算出されており、昼間に所在する地域での受療行動は考慮できていない。そこで、外来医療については、現実の受療行動に関するデータを参考として、患者の流出入を反映する。入院医療については、地域医療構想における推計方法を参考に、患者住所地をもとに医療需要を算出し、流出入についての実態も情報提供した上で、都道府県間等の調整を行うことで、患者の流出入を反映することが基本とされた。
(3) へき地等の地理的条件
へき地等は指標では、きめ細かく対応できない。このため各都道府県が、局所的に医師が少ない場所を「医師少数スポット」3として定め、医師少数区域(下記3|参照)と同様に取り扱うこととされた。
3 医師少数スポット等における局所的な医師確保にあたっては、常勤医師派遣という選択だけではなく、複数医師での多様な連携による派遣システムや巡回診療等の体制整備、遠隔医療の活用を検討するなど、実情に応じた柔軟な運用により医療ニーズを充足していくことが適切である、とされている。
地域の人口のみならず、医師についても、地域ごとに男女比や年齢分布が異なる。そこで、指標の分子の「標準化医師数」において、性・年齢ごとの平均労働時間による重み付けをして、医師数を標準化することとされた。
(5) 指標の単位と見直しの間隔
医師偏在指標は、三次医療圏(都道府県)と二次医療圏を単位として、算出することとされた4。見直しの間隔は、医師確保計画と同様に、3年(初年度は4年)ごととされた。
4 外来診療を担う診療所の地域偏在問題については、別途検討を行うこととされた。
医師の養成には、相応の時間を要する。都道府県が大学に対して、地域枠や地元出身者枠を設定する仕組みは2022年度から開始される予定であり、その医学生が医師になるのは2028年度。地域枠は義務年限を9年間とすると、その効果が最も大きくなるのは2036年度となる。そこで、第9次医療計画の終了時点(2035年度末)の医師確保状況を目標として、2036年度が医師偏在是正の目標年とされた。

保険研究部 主席研究員 兼 気候変動リサーチセンター チーフ気候変動アナリスト 兼 ヘルスケアリサーチセンター 主席研究員
篠原 拓也 (しのはら たくや)
研究・専門分野
保険商品・計理、共済計理人・コンサルティング業務
03-3512-1823
- 【職歴】
1992年 日本生命保険相互会社入社
2014年 ニッセイ基礎研究所へ
【加入団体等】
・日本アクチュアリー会 正会員
公式SNSアカウント
新着レポートを随時お届け!日々の情報収集にぜひご活用ください。
新着記事
-
2024年04月23日
他国との再保険の監督に関する留意事項の検討(欧州)-EIOPAの声明 -
2024年04月23日
気候変動-温暖化の情報提示-気候変動問題の科学の専門家は“ドラマが少ない方向に誤る?” -
2024年04月23日
今後お金をかけたいもの・金融資産 -
2024年04月23日
今週のレポート・コラムまとめ【4/16-4/22発行分】 -
2024年04月22日
2024年3月、グローバル株式市場は上昇が継続
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2024年04月02日
News Release
-
2024年02月19日
News Release
-
2023年07月03日
News Release
【医師の需給バランス-医師の偏在は是正されるか?】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
医師の需給バランス-医師の偏在は是正されるか?のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!





