- シンクタンクならニッセイ基礎研究所 >
- ジェロントロジー(高齢社会総合研究) >
- 高齢者の医療・介護 >
- 10年が過ぎた後期高齢者医療制度はどうなっているのか(下)-制度改革の経緯と見直しの選択肢を考える
10年が過ぎた後期高齢者医療制度はどうなっているのか(下)-制度改革の経緯と見直しの選択肢を考える

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
1――はじめに~後期高齢者医療制度はどう生まれたか~
(下)では、関係者の意見を聞きつつ、少しずつ制度改正する「漸増主義(incrementalism)」的な制度改革のプロセスに立ち返った上で、(上)で挙げた点が課題として残された理由を明らかにする。その上で、制度改革の議論では高齢者医療費の問題だけでなく、会社が保険料を負担する「事業主負担」や、非正規雇用労働者の問題などを意識する必要性なども論じ、制度改革の選択肢、それぞれの利害得失、さらには多角的かつ分野横断的な議論の必要性を論じる。
1 65~74歳の寝たきり高齢者も被保険者となるが、ここでは原則として75歳以上と表記する。
2――高齢者医療制度を巡る「失敗」と「調整」の歴史
後期高齢者医療制度は高齢者の医療費を巡る「失敗」「調整」の歴史の上に立っている。その歴史は1973年の老人医療費無料化から始まる。当時の田中角栄内閣は福祉政策を重視する観点に立ち、70歳以上高齢者の医療費を無料とする政策をスタートさせたが、これが病院のサロン化などを招き、高齢者医療費を急増させた。
一方、日本の医療保険制度では、勤め人は健康保険組合(以下、健保組合)、協会けんぽ(当時は政府管掌健康保険)などの被用者保険に加入し、会社を辞めた後は国民健康保険(以下、国保)に移るため、高齢者医療費の増加による影響が国保に集中しやすい構造を持っており、老人医療費の無料化と高齢化の進展が国保の財政危機を招いた。
そこで高齢者医療費をどうするかの見直し論議が1970年代後半から本格化した。その過程では、財政負担の軽減を求める全国市長会、全国町村会に対し、国の税負担の増大を恐れる大蔵省(現財務省)、財政調整の負担を嫌がる健康保険組合連合会(以下、健保連)や財界の意見が対立する中、関係者の利害が調整された結果、1983年2月に老人保健制度が発足した2。
その柱としては、70歳以上の高齢者と65歳以上の寝たきり高齢者の医療費について、①現役世代からの拠出金と税金の割合を7:3とする、②税金部分については、国:都道府県:市町村が4:1:1の割合で負担し合う――といった内容である。
2 老人保健制度については、吉原健二・和田勝(2008)『日本医療保険制度史』東洋経済新報社、渡邉芳樹(1992)「老人保健法制定の立法過程」『北大法学編集』第42号第4号を参照。
その後、1990年代後半から老人保健制度の改革が浮上した。ここで当時の政策形成過程を詳しく見てみよう3。
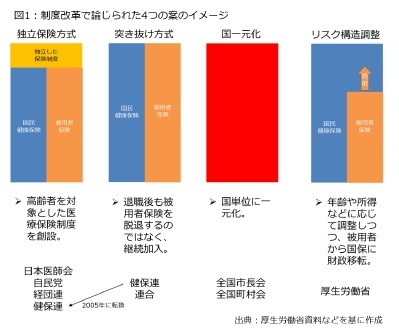 まず、老人保健制度について、負担が軽減された自治体サイドは「老人医療費の増嵩にあえぐ国民健康保険制度にとって意義は大きなものがあった」と評価していた4が、老人保健制度の拠出金を各保険組合に按分する際のルールを1990年度までに段階的に改正したことで、健保組合の負担が増えた。具体的には、当初は拠出金を保険者(保険制度を運営する主体)に割り振る際、老人医療費で按分する「医療費按分」と、どの保険者も同じ老人加入割合と見なして拠出金を調整する「加入者按分」を1:1としていたが、加入者按分率を1990年までに100%としたことで、相対的に健保組合の負担が増加した5。このため、健保連は「被用者保険の負担に転嫁する苦肉の策でしかない」と不満を強めた6だけでなく、拠出金の不払い運動を展開した7ことで、老人保健制度の見直し論議が高まった。
まず、老人保健制度について、負担が軽減された自治体サイドは「老人医療費の増嵩にあえぐ国民健康保険制度にとって意義は大きなものがあった」と評価していた4が、老人保健制度の拠出金を各保険組合に按分する際のルールを1990年度までに段階的に改正したことで、健保組合の負担が増えた。具体的には、当初は拠出金を保険者(保険制度を運営する主体)に割り振る際、老人医療費で按分する「医療費按分」と、どの保険者も同じ老人加入割合と見なして拠出金を調整する「加入者按分」を1:1としていたが、加入者按分率を1990年までに100%としたことで、相対的に健保組合の負担が増加した5。このため、健保連は「被用者保険の負担に転嫁する苦肉の策でしかない」と不満を強めた6だけでなく、拠出金の不払い運動を展開した7ことで、老人保健制度の見直し論議が高まった。特に、見直し論議では(上)で述べた通り、(1)現役世代と高齢者の費用・負担関係が不明確、(2)保険料を納める主体と、医療費を使う主体が分離している――といった点が問題視され、最終的に関係者の意見は4つの案に集約された。厚生労働省が2001年3月に示した「医療制度改革の課題と視点」が分かりやすいので、こちらを参照しよう。主な内容は図1の通りであり、(a)独立保険方式、(b)突き抜け方式、(c)一本化方式、(d)年齢リスク構造調整方式――と整理された。
3 その時の経緯については、泉眞樹子(2010)「高齢者医療制度の概要とこれまでの経緯」『レファレンス』通号709号などを参照。
4 全国市長会編(1999)『全国市長会百年史』全国市長会p642。
5 元厚生省官僚の吉原健二は「老人の加入者按分率を一挙に100(注:%)にまであげてしまったことが老人保健法の寿命を縮めたと思います」としている。菅沼隆・土田武史・岩永理恵・田中聡一郎編(2018)『戦後社会保障の証言』有斐閣pp189-190。
6 健保連編(1993)『健保連五十年の歩み』健保連pp333-334。
7 例えば、サンリオが1999~2000年、老人保健制度拠出金の不払い運動を展開した。『日本経済新聞』2000年5月9日、1999年5月13日。さらに、健保連加入の97%の健保組合が1999年7月5日納付分について、延滞利息が課されない期間(督促状発行から10日間)、納付を差し止めた。健保連編(2004)『健保連六十年の歩み』健保連pp69-70。
まず、(a)を提唱したのは自民党と日本医師会(以下、日医)である。自民党は2002年11月、75歳以上を対象とした独立保険方式を主張8し、その背景には日医の主張が影響していた。日医は2000年8月に公表した「2015年医療のグランドデザイン」では「保険から保障へと理念を転換させる」と説明しており、税金の重点投入による独立保険方式を求めていた9。
その際、75歳で区切った主な理由は財源対策である。具体的には、当時の日医会長は「医療費高騰の大出血は高齢者医療にある」としつつ、「70歳以上だと財源が出てこない」としていた10。厚生労働省の担当者も解説書で、「生理的機能の低下や日常生活動作能力の低下による症状が増加するとともに、生活習慣病を原因とする疾患を中心に入院による受療が増加するなどの特性を有しており、その心身の特性などに応じたサービスを提供する必要がある」としつつも、「公費を重点的に投入する観点からは対象者を重点化する必要がある」としている11。こうした記述を総合すると、税金投入の規模との兼ね合いがあったため、75歳で区切ったことにもなる。言い換えると、75歳以上で区切った理由は政治的な判断だったことになる。
さらに、経団連と日経連(当時)も独立保険方式を支持した。これは事業主負担の増加を避ける狙いがあり、経団連が2001年5月に公表した「高齢者医療制度改革に関する基本的考え方」では、70歳以上を対象とした「シニア医療制度」を創設するよう提案し、高齢者の自己負担と保険料に加えて、消費税を財源とした税金の重点投入を訴えた。
これに対し、(b)の突き抜け方式を主張したのは連合と健保連だった。突き抜け方式では、被用者保険OBを対象とした保険者を創設し、国保に負担が集中しないようにすることを目指しており、同じ被用者グループの助け合いとなる分、若い勤め人の理解を得やすい点がメリットとして挙がっていた。しかし、健保連は2005年7月に公表した「新たな高齢者医療制度の創設を含む医療制度改革に向けての提言」で、被用者保険の負担増を招く拠出金制度を廃止することを条件に、独立保険方式への支持に転換した。
3番目の(c)の一本化方式を提案したのは自治体サイドと総務省だった。例えば、全国知事会は2005年7月の意見書で、「全ての医療保険制度を全国レベルで一元化する道筋を示すべきである」とした。
最後の(ⅾ)のリスク構造調整については、年齢、所得など保険者の責任で解決できない差異を調整することを目指しており、実質的には被用者保険から国保に保険料収入を移転させることを意味する。これは「税金を増やすのは困難」と判断していた厚生労働省のアイデアに近かった12。
結局、厚生労働省が2003年3月に公表した「医療保険制度体系及び診療報酬体系に関する基本方針について」で、(1)75歳以上を対象とした独立保険方式の創設、(2)前期高齢者に関する医療費負担の不均衡是正――という2つの案を併記した。
8 『朝日新聞』2002年11月28日夕刊。『日本経済新聞』2002年11月29日。
9 『朝日新聞』2000年8月30日。『日本経済新聞』2000年9月13日。
10 坪井栄孝(2001)『我が医療革命論』東洋経済新報社p149。
11 土佐和男編著(2008)『高齢者の医療の確保に関する法律の解説』法研p284。
12 『日本経済新聞』2002年11月29日、9月12日。坂口力厚生労働相は「年齢だとか、所得の調整をしながら、都道府県単位で(筆者注:保険者を)統合していくことが可能であれば、敢えて高齢者保険をつくらなくてもいい」と述べた。経済財政諮問会議議事録2002年8月29日。
その後も調整が進んだが、最終的に全ての関係者が賛同する案はなく、政府・与党が2005年10月に取りまとめた「医療制度改革試案」では、自民党や日医の意見を受け入れる形で75歳以上を対象とした独立した後期高齢者医療制度を創設することになった。しかし、財源確保が不十分に終わったため、公費(税金)の部分は約5割にとどまり、74歳以下の人からの「支援金」で約4割、高齢者の保険料で1割程度を賄う現在の形が決まった。
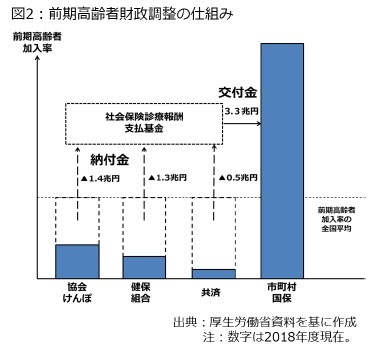 一方、65歳以上74歳未満の前期高齢者に関する医療費については、図2のように老人保健制度に近い枠組みを残しつつ、医療費を保険者の加入高齢者数に応じて調整する仕組みを盛り込んだ13。
一方、65歳以上74歳未満の前期高齢者に関する医療費については、図2のように老人保健制度に近い枠組みを残しつつ、医療費を保険者の加入高齢者数に応じて調整する仕組みを盛り込んだ13。こうした決着について、(1)現役世代と高齢者の費用・負担関係が不明確、(2)保険料を納める主体と、医療費を使う主体が分離している――という最初の課題設定に応じて再考すると、75歳以上については高齢者の保険料部分を切り分けられたことで、高齢者と現役世代の負担と給付の関係は一定程度、明確になった。
しかし、健保連の不満は強まった。老人保健制度の頃と比べると、国と都道府県、市町村が支出する税金の割合が3割から5割に引き上げられた14一方、健保組合は前期高齢者納付金と後期高齢者支援金の両方を負担する形となり、むしろ負担が増大したためだ。健保連が高齢者医療費に対する拠出金に対し、不満を強めている遠因には、この時の制度改正が影響している。
13 その後、被用者保険の部分は2017年度から全面総報酬割に変わった。
14 老人保健制度の見直し策として、2006年度に税金部分は5割まで段階的に引き上げられたほか、2007年度に対象年齢を75歳に引き上げた。

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
公式SNSアカウント
新着レポートを随時お届け!日々の情報収集にぜひご活用ください。
新着記事
-
2024年04月19日
しぶといドル高圧力、一体いつまで続くのか?~マーケット・カルテ5月号 -
2024年04月19日
年金将来見通しの経済前提は、内閣府3シナリオにゼロ成長を追加-2024年夏に公表される将来見通しへの影響 -
2024年04月19日
パワーカップル世帯の動向-2023年で40万世帯、10年で2倍へ増加、子育て世帯が6割 -
2024年04月19日
消費者物価(全国24年3月)-コアCPIは24年度半ばまで2%台後半の伸びが続く見通し -
2024年04月19日
ふるさと納税のデフォルト使途-ふるさと納税の使途は誰が選択しているのか?
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2024年04月02日
News Release
-
2024年02月19日
News Release
-
2023年07月03日
News Release
【10年が過ぎた後期高齢者医療制度はどうなっているのか(下)-制度改革の経緯と見直しの選択肢を考える】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
10年が過ぎた後期高齢者医療制度はどうなっているのか(下)-制度改革の経緯と見直しの選択肢を考えるのレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!





