- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 医療保険制度 >
- 麻酔医療の現状-これからの麻酔医療は、誰に担ってもらうか?
麻酔医療の現状-これからの麻酔医療は、誰に担ってもらうか?

保険研究部 主席研究員 兼 気候変動リサーチセンター チーフ気候変動アナリスト 兼 ヘルスケアリサーチセンター 主席研究員 篠原 拓也
4――全身麻酔の概要
1|全身麻酔は、3つのフェーズに分けられる
全身麻酔は、導入、維持、覚醒の3つのフェーズに分けられる。導入とは、全身麻酔がかかっていない状態から、全身麻酔状態にすること。維持とは、その全身麻酔状態を維持すること。そして、覚醒とは、全身麻酔状態から覚醒させることを指す。この3つのフェーズは、飛行機の操縦の、離陸・上昇、巡航、降下・着陸に例えられることが多い。全身麻酔も、飛行機の操縦も、ミスは、人命に直結しかねない。このため、適切な実施計画、事前準備、不測のトラブルへの対処など、専門職の機能発揮が必要とされる。
3つのフェーズごとに、簡単に、一般的な全身麻酔の過程を紹介する。
2|術前には、周到な準備が行われる
術前には、安全・確実に、麻酔をかけるために、様々な準備が行われる。準備の状況によって、麻酔の成否が大きく左右されると言われる。
(1) 術前には、様々なチェックが行われる
術前には、麻酔科医による術前評価が行われる。術前評価は、周術期の合併症を低下させ、術中や術後の各種トラブルを防ぎ、患者の死亡率を低下させることを目的としている。患者状態を正しく把握することで、麻酔の有効性を高め、リスクを減らす。
術前評価は、カルテをはじめ、患者に関する様々な情報をもとに行われる。チェックすべき項目は多岐に渡る。代表的なものとして、肥満度、血液検査、呼吸機能検査、心電図が挙げられる。症状や既往症と併せて、麻酔へのリスクを評価し、採用する麻酔方法を決定したり、麻酔中に生じる異常を予測して速やかな治療につなげたりすることに、活かされる。
患者の状態の把握のために、通常、手術予定日より前に、麻酔科医による患者の術前診察が行われる14。その際、患者の身体学的所見と、患者への問診が行われる。
身体学的所見では、特に、気道の診察に重点が置かれる。患者に、口を大きく開けて首を後ろに傾けてもらい、口蓋や扁桃などの口咽頭の見え方から、気管挿管の困難度合いを推測する15。
問診では、身長・体重、現症・既往症、医薬品の服用歴、飲酒・喫煙の状況、アレルギーの有無など、様々な内容が問われる。特徴的な質問項目として、(1)喫煙の有無、(2)いびきや睡眠時無呼吸症候群の有無が挙げられる。喫煙は、喀痰が多くなったり、呼吸機能の低下を引き起こしたりして、その結果、呼吸器合併症の発生が高まり、手術後の回復遅延につながる恐れがある、と言われる。一方、いびきや睡眠時無呼吸症候群は、換気困難や、気管挿管困難の事態を引き起こしやすい、とされる。
なお、術前診察には、患者の状態の把握のほかに、面談を通じて、医師と、患者や家族との間に、良好なコミュニケーションを確立させ、患者の手術や麻酔に対する不安を取り除く目的もある。即ち、患者の心理面のケアが、術前から開始されることとなる。
14 緊急手術のときは、十分な術前診察が行えない場合がある。この場合は、限られた情報をもとに、採用する麻酔方法を決定しなくてはならないこともある。
15 気管挿管の難易度の評価指標として、Mallampati分類が有名。口咽頭の見え方により、4つのクラスに分類する。
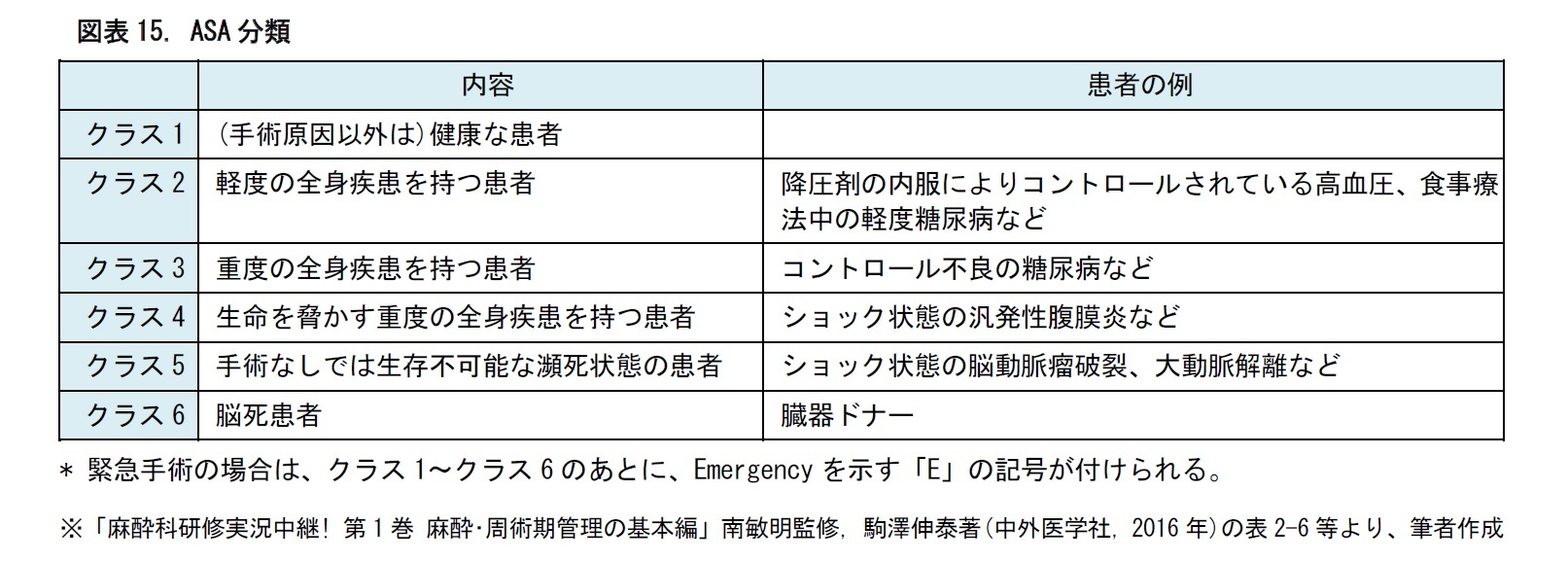
(3) 術前評価では、6つのクラスにリスク分類される
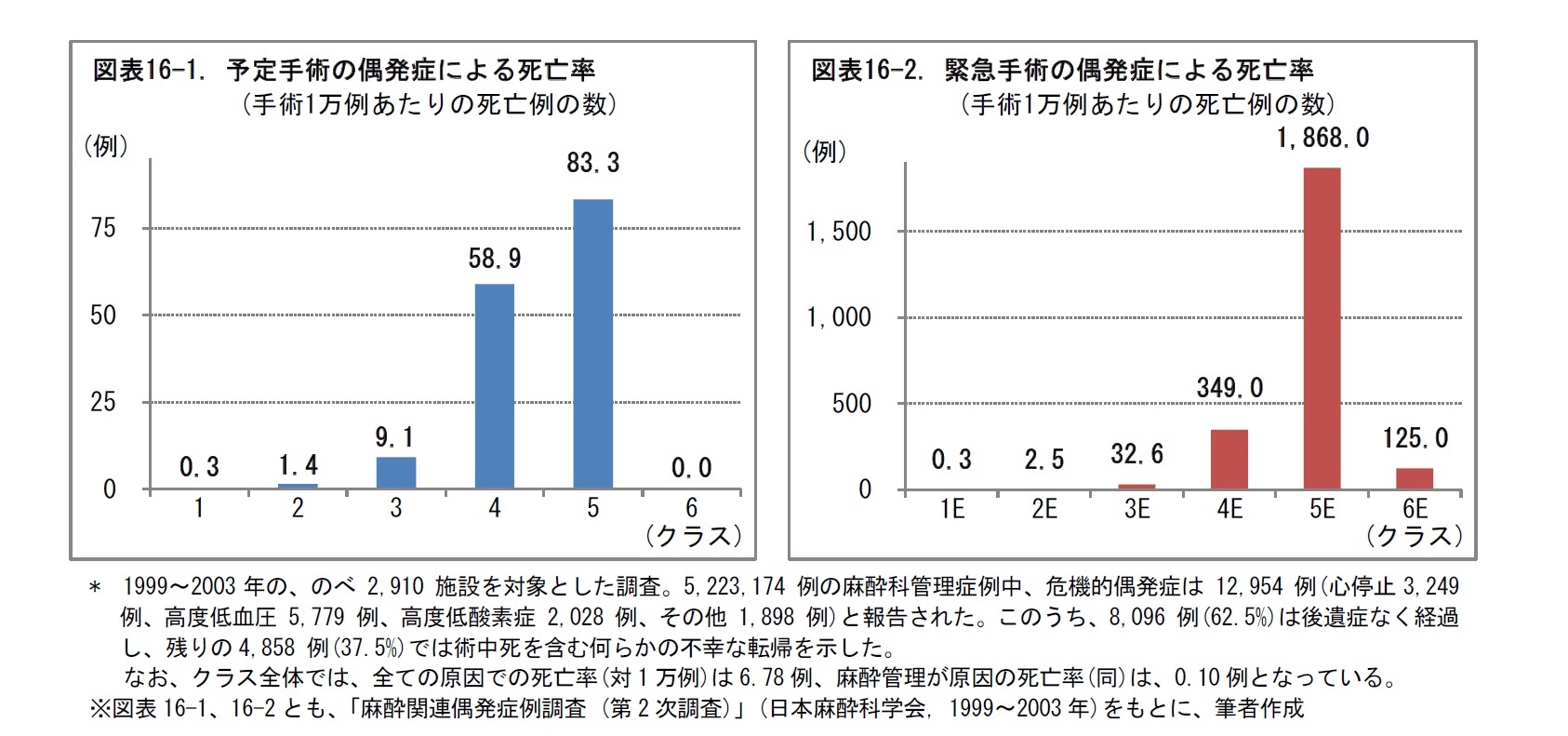
術前評価における、麻酔のリスク分類として、一般に、米国麻酔学会(American Society of Anesthesiologists, ASA)の、全身麻酔のリスク分類が用いられる。手術患者は、全身状態をもとに、次の図表の通り、クラス1~クラス6に分類される。
麻酔導入の際に、嘔吐(おうと)した胃内容物を誤嚥(ごえん)すると、誤嚥性肺炎の原因となったり、気道閉塞を引き起こしたりする恐れがある。このため、手術前の飲食や、薬剤の内服について、患者に対する指示が行われる。
食事は、手術の6時間前までとされる。ただし、清澄水(水、茶、スポーツドリンク、経口補水液など)は、2時間前まで飲むことが可能。患者が乳児の場合、母乳は4時間前まで、調製粉乳は6時間前までとされている。(日本麻酔科学会「術前絶飲食ガイドライン」による。)
手術前の内服薬については、薬の種類により、服薬中止の時期が異なる16。手術内容や患者の状態によっても、服薬中止の時期が異なることがある。医師は、患者に的確な術前指示を出し、患者は、その指示に従う必要がある。
16 例えば、抗血小板薬のアスピリンは、手術の7日前に中止。抗凝固薬のワルファリンは、4日前の中止を目安とし、最低でも3日前には中止される。
(5) 麻酔科医は手術当日の早朝から、薬剤や医療機器の準備を行っている
手術当日、麻酔科医は、早朝から、麻酔の準備を行うことが一般的である。具体的には、薬剤を金庫から取り出して麻酔カートに揃え、気管チューブやラリンジアルマスクを準備し、麻酔器、輸液、シリンジポンプや各種モニターなどのセッティングをする。手術予定時間前に、漏れなく、準備を完了することが、麻酔がうまく進むことにつながる。
その後、医療スタッフによるタイムアウトが行われる。タイムアウトを通じて、患者、手術内容等の確認が行われる。

保険研究部 主席研究員 兼 気候変動リサーチセンター チーフ気候変動アナリスト 兼 ヘルスケアリサーチセンター 主席研究員
篠原 拓也 (しのはら たくや)
研究・専門分野
保険商品・計理、共済計理人・コンサルティング業務
03-3512-1823
- 【職歴】
1992年 日本生命保険相互会社入社
2014年 ニッセイ基礎研究所へ
【加入団体等】
・日本アクチュアリー会 正会員
公式SNSアカウント
新着レポートを随時お届け!日々の情報収集にぜひご活用ください。
新着記事
-
2024年04月24日
米国でのiPhone競争法訴訟-司法省等が違法な独占確保につき訴え -
2024年04月23日
他国との再保険の監督に関する留意事項の検討(欧州)-EIOPAの声明 -
2024年04月23日
気候変動-温暖化の情報提示-気候変動問題の科学の専門家は“ドラマが少ない方向に誤る?” -
2024年04月23日
今後お金をかけたいもの・金融資産 -
2024年04月23日
今週のレポート・コラムまとめ【4/16-4/22発行分】
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2024年04月02日
News Release
-
2024年02月19日
News Release
-
2023年07月03日
News Release
【麻酔医療の現状-これからの麻酔医療は、誰に担ってもらうか?】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
麻酔医療の現状-これからの麻酔医療は、誰に担ってもらうか?のレポート Topへ



















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!





