- シンクタンクならニッセイ基礎研究所 >
- ジェロントロジー(高齢社会総合研究) >
- 高齢者のQOL(生活の質) >
- “QOD”高める在宅医療を!-幸せな最期を迎えるための「看取り図」
“QOD”高める在宅医療を!-幸せな最期を迎えるための「看取り図」

土堤内 昭雄
1―「少産多死」の人口減少社会
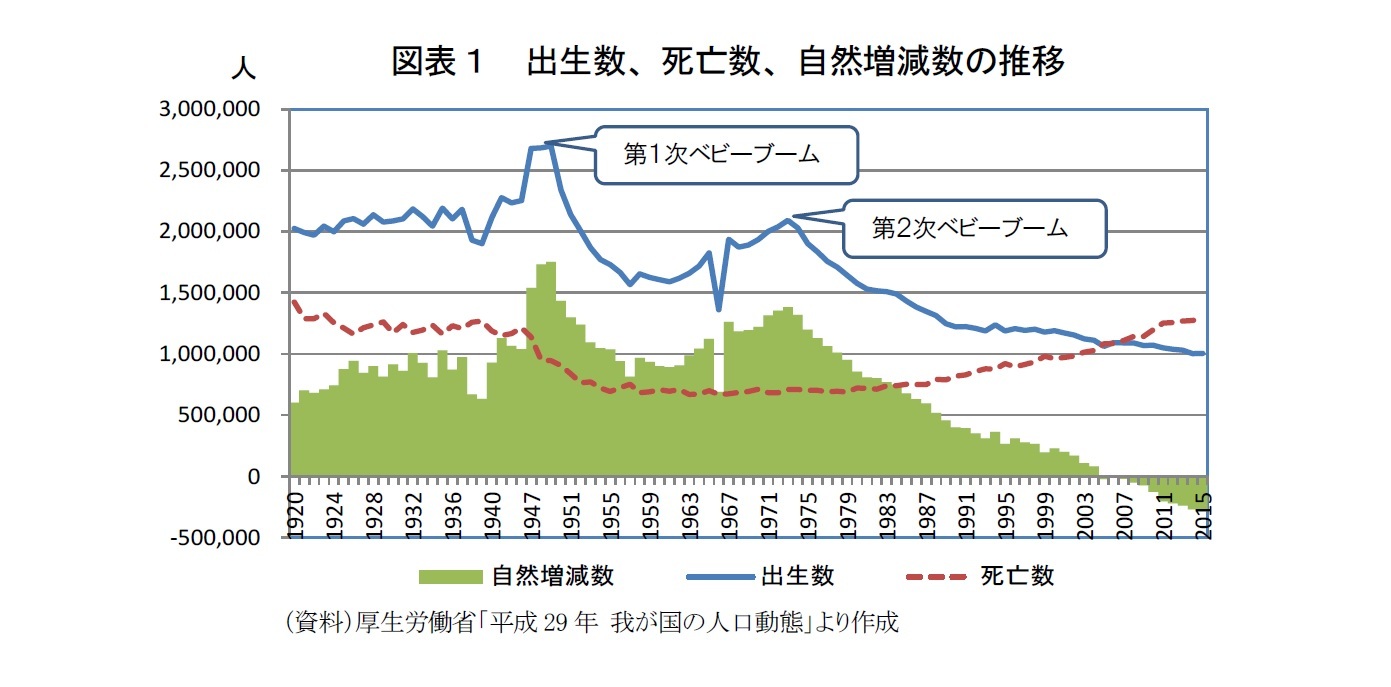
日本人の2016年の平均寿命は、男性80.98歳、女性87.14歳、65歳以上の高齢者人口が全人口に占める割合である高齢化率は27.3%である。日本はまぎれもなく世界トップレベルの長寿国であり、高齢先進国だ。厚生労働省の『平成29年(2017)人口動態統計の年間推計』(平成29年12月22日公表)によると、2017年の出生数は94万1,000人、死亡数は134万4,000人だ。人口の自然減は40万人を超え、日本は本格的な「少産多死」の少子高齢・人口減少社会を迎えているのだ。
日本の過去100年間の出生数と死亡数の推移をみてみよう。出生数は1920年代から30年代にかけて概ね200万人程度で推移し、戦後1947年から49年には第1次ベビーブームが起こり270万人ほどに増えた。その後は減少傾向をたどり、1971年から74年に第2次ベビーブームが到来、再び200万人台を回復する。その後は少子化傾向が続き、2016年に初めて100万人を割り込んでいる。
一方、死亡数は1920年代から30年代にかけて120万人程度で推移し、戦後は急速に減少、50年代から80年代にかけて80万人を下回った。その後は高齢化の影響で死亡数は徐々に増え、2003年以降は100万人超えが続いている。出生数から死亡数を差し引いた自然増減数は、第1次ベビーブームでは170万人以上の、第2次ベビーブームでは130万人の自然増がみられた。しかし、その後は少子化と高齢化が相まって急速に自然増が縮小、2005年以降はマイナスに転じ、自然減は年々拡大している。
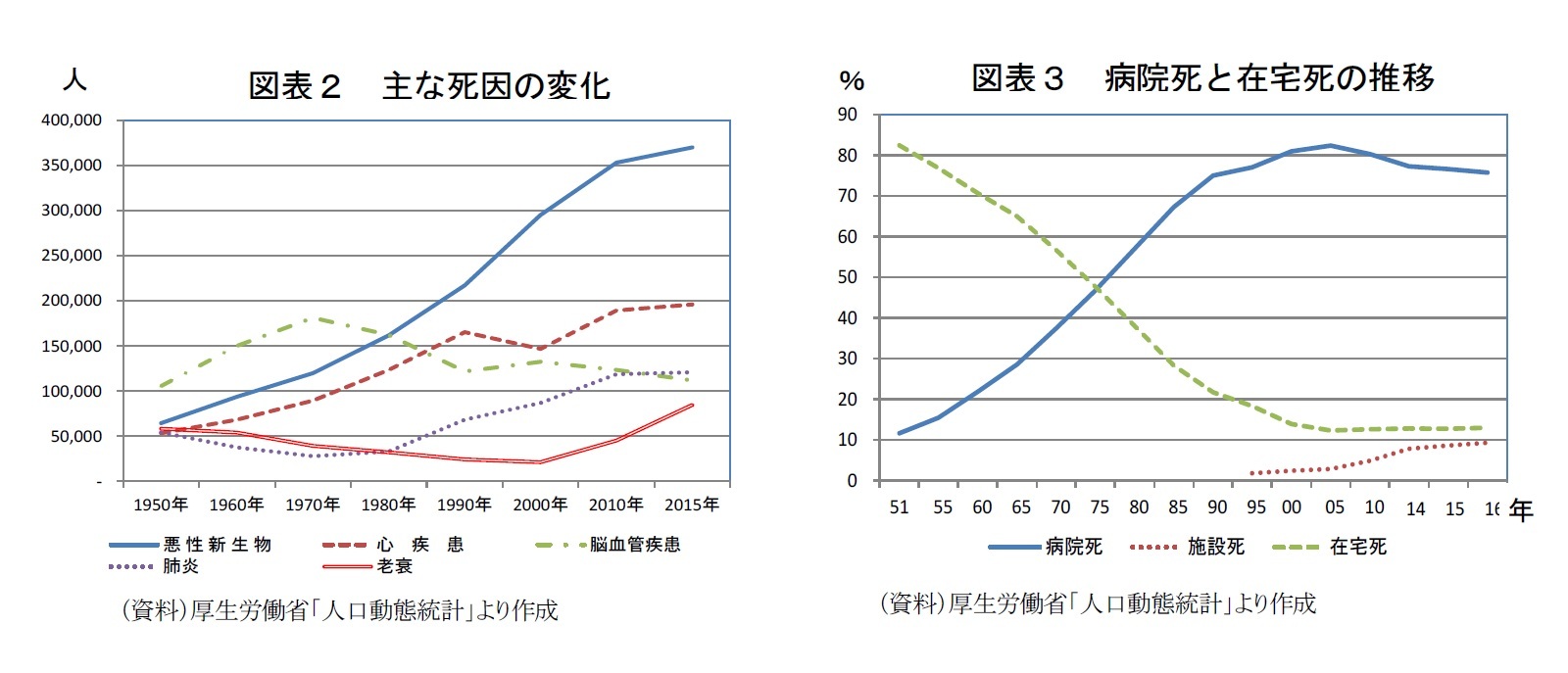
2015年の日本人の死因は、第1位が悪性新生物(がん)、第2位が心疾患、第3位が肺炎、第4位が脳血管疾患、第5位が老衰だ。75歳以上の後期高齢者に限れば、老衰は男性死因の第4位、女性死因の第3位だ。老衰死亡率は、戦後の医療や検査技術の進歩により減少傾向にあったが、2000年以降は上昇に転じている。長寿化の結果、高齢者の自然死とも言える老衰による死亡数が増加しているのだ。
厚生労働省死亡診断書記入マニュアルには、『死因としての「老衰」は、高齢者で他に記載すべき死亡の原因がない、いわゆる自然死の場合のみ用いる』とあるが、医学的定義は明確ではない。近年では本人や家族が延命治療を望まないケースや、長寿化により加齢にかかわる疾患を伴う高齢者も多く、医学的に「老衰死」を定義することは難しくなっている。
厚生労働省「人口動態統計」をみると、2016年に死亡した131万人のうち医療機関である病院と診療所で死亡した人(以下「病院死」)が75.8%、福祉施設である老人保健施設と老人ホームで死亡した人(以下「施設死」)が9.2%、自宅で死亡した人(以下「在宅死」)が13.0%となっている。
一方、1951年の「病院死」は11.7%、老人ホームを含む「在宅死」は82.5%だった。その後、「病院死」が増加し、76年に「在宅死」を上回り、99年に8割を超えた。医療機関における死亡が5割程度である欧米諸国に比べると日本の「病院死」の割合はきわめて高い。一方、老衰死が増えることで自宅や福祉施設で亡くなる人も増え、近年では「在宅死」と「施設死」の合計が2割を超えている。
「病院死」の割合が高い背景には、戦後の医療の発展および国民皆保険制度により、だれもが過大な負担なく終末期医療を享受できたことがある。また、核家族化の進展でひとり暮らし高齢者が増え、在宅での看取りが難しくなったこともあろう。高齢化が進展した今日、自宅で最期を迎えたいと願う高齢者が増えているが、訪問診療や訪問介護が十分活用されていないために、「在宅死」が難しい状況にあるのかもしれない。
かつて「在宅死」が一般的だった時代、多くの人が親や祖父母などの近しい人の最期を自宅で看取り、その経験から「死の迎え方」を学ぶことができた。今では「死」を病院に委ね、家族や自らの死について考える機会が乏しい時代になってしまった。長生きすれば体のどこかに不具合が生じるのは当然で、それに医学的に病名を付与し、治療と投薬を行うことは可能だ。「老化」は病気ではないといわれるが、長寿による「老衰」は徐々に身体機能を低下させながら「死」に向かう自然のプロセスなのだ。
2―医療・介護の現状
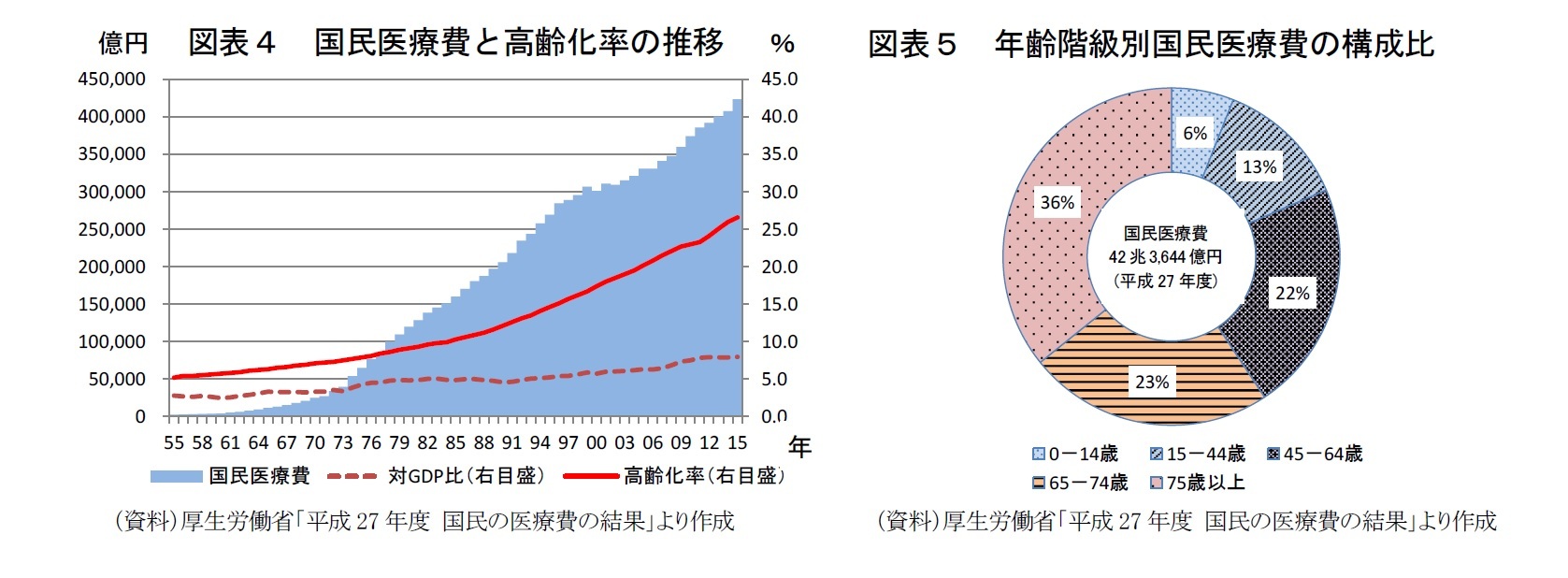
厚生労働省「平成27年度 国民医療費の結果」によると、平成27年度の国民医療費は42兆3,644億円と社会保障給付費の36.9%を占め、対国内生産(GDP)比は7.96%、国民一人当たり33万3,300円となっている。国民医療費全体の36.8%が入院医療費、34.2%が入院外医療費、18.8%が薬局調剤医療費で、訪問看護医療費は0.4%に過ぎない。対前年度比では総額で3.8%の増加で、薬局調剤医療費が9.6%、訪問看護医療費が18.2%と高い伸びを示している。
年齢階級別医療費は65歳以上の高齢者が59.3%を占め、そのうち6割は75歳以上の後期高齢者の医療費だ。一人当たり医療費は、65歳以上が74.2万円、65歳未満の18.5万円の4倍にのぼっている。75歳以上の一人当たり医療費は92.9万円と65歳以上平均の1.25倍になっており、高齢者の長寿化が高額医療費の増大につながっている。また、都道府県別一人当たり国民医療費は、高知県が44万円あまりで最も高く、埼玉県が29万円と最も低くなっており、次いで千葉県、神奈川県と東京都近隣で小さくなっている。
平成29年11月分『介護保険事業状況報告(暫定)』をみると、平成29年11月末の65歳以上要介護(要支援)認定者数は629万人だ。65歳以上75歳未満の前期高齢者が75万人、75歳以上の後期高齢者が554万人で、後期高齢者が全体の約9割を占めている。全高齢人口3,470万人の要介護等認定者率は18.5%だが、前期高齢者の4.3%に対して後期高齢者は7倍以上の32.1%にのぼる。要介護者等が大幅に増加する大介護時代の到来は、高齢者の長寿・高齢化によるところが大きいのだ。
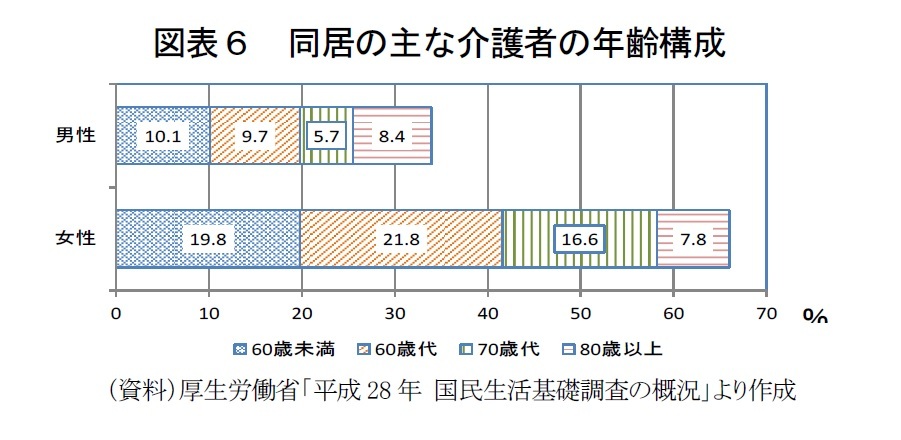
厚生労働省『平成28年 国民生活基礎調査の概況』(平成29年6月27日)の「主な介護者」をみると、「同居する家族」が58.7%を占める。同居家族の続柄は「配偶者」が25.2%、「子」が21.8、「子の配偶者」が9.7%だ。「主な介護者」の3分の2は女性で、男女ともに7割は60歳以上だ。「同居の主な介護者」と要介護者の年齢別の組み合わせは、「70~79歳」の要介護者では同年代の者による介護が半数近くにのぼるなど、老々介護が広がっている。
「同居の主な介護者」の要介護度別の介護時間をみると、「要介護3」以上では「ほとんど終日」が最多となっている。「同居の主な介護者」の約7割は日常生活の悩みやストレスを抱えており、その要因は「家族の病気や介護」が7割以上と最も高く、次いで「自分の病気や介護」が3割程度だ。大介護時代とは要介護者が増えると同時に、老々介護にあたる高齢介護者の増大が見込まれる時代でもあり、その支援がきわめて重要になる。
要介護者等のいる世帯の構造をみると、「単独世帯」が28.9%、「夫婦のみ世帯」が21.9%、あわせて半数を超えている。一人暮らしの高齢者が増える中、「主な介護者」として「介護事業者」の割合が増加しているものの1割程度にとどまる。今後の大介護時代を支える上で家族が果たす役割が大きいことに変わりはなく、中心となる担い手が自らも介護を要する可能性が高い高齢者なのだ。
高齢介護者の支援には、適切な福祉用具の利用やレスパイト(休息)ケアの充実などが欠かせない。介護保険サービスを巧く組み合わせ、介護者に過重な負担をかけないこと、孤立させないことなどが求められる。また、介護にはケアする技術も必要だ。要介護者の身体だけでなく介護者の身体に負担や危険がおよばないためのスキルである。超高齢社会の大介護時代を乗り越えるためには、老々介護を支える高齢介護者が安全に安心して介護できる社会システムをつくることが不可欠だ。
土堤内 昭雄
研究・専門分野
公式SNSアカウント
新着レポートを随時お届け!日々の情報収集にぜひご活用ください。
新着記事
-
2024年04月18日
サイレントマジョリティ⇒MAGAで熱狂-米国大統領選挙でリベラルの逆サイレントマジョリティはあるか- -
2024年04月18日
「新築マンション価格指数」でみる東京23区のマンション市場動向【2023年】(1)~東京23区の新築マンション価格は前年比9%上昇。資産性を重視する傾向が強まり、都心は+13%上昇、タワーマンションは+12%上昇 -
2024年04月17日
IMF世界経済見通し-24年の見通しをやや上方修正 -
2024年04月17日
不透明感が高まる米国産LNG(液化天然ガス)輸入 -
2024年04月17日
英国雇用関連統計(24年3月)-失業率は増加し、雇用者数も減少
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2024年04月02日
News Release
-
2024年02月19日
News Release
-
2023年07月03日
News Release
【“QOD”高める在宅医療を!-幸せな最期を迎えるための「看取り図」 】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
“QOD”高める在宅医療を!-幸せな最期を迎えるための「看取り図」 のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!





