- シンクタンクならニッセイ基礎研究所 >
- 社会保障制度 >
- 社会保障全般・財源 >
- プライマリ・ケアで読み解く地域医療構想-日常的な医療ニーズをカバーする重要性
プライマリ・ケアで読み解く地域医療構想-日常的な医療ニーズをカバーする重要性
基礎研REPORT(冊子版)2月号

保険研究部 上席研究員・ヘルスケアリサーチセンター・ジェロントロジー推進室兼任 三原 岳
1―はじめに~地域医療構想とは~
しかし、地域医療構想では病床削減の議論が先行しがちである。医療提供体制は通常、日常的な疾病やケガに対応するプライマリ・ケアと呼ばれる1次医療に始まり、一般的な入院である2次医療、専門性の高い救急医療などを提供する3次医療に分類されることが多いが、地域医療構想はプライマリ・ケアに対応する視点を欠いている。
本レポートではイギリスの事例を基に、提供体制改革におけるプライマリ・ケアの重要性を論じるほか、日常的な医療ニーズへの対応を重視した高知県の地域医療構想を取り上げることで、この考え方が他の地域でも適用する可能性を論じる。
2―地域医療構想の構造的な欠陥
確かに日本の病床数は世界的に高水準であり、制度の持続可能性を確保する上で、病床削減の議論は重要だが、患者が医療機関とアクセスを持つのは入院医療や在宅医療に限らず、予防、外来、退院支援など多岐にわたる。
むしろ、患者から見れば、生活に身近な日常的な疾病やケガに対応する医療が「川上」、入院医療が「川下」であり、生活に身近な医療をカバーするプライマリ・ケアの発想を欠いているのは地域医療構想の構造的な欠陥と言える。
3―医療提供体制の基本構造
 1|英国から考えるプライマリ・ケア
1|英国から考えるプライマリ・ケアプライマリ・ケアは1次医療の概念にとどまらず、社会資源の活用や福祉サービスとの連携などを図る。その一例をプライマリ・ケアが定着しているイギリスの事例から考える。
イギリスでは高度な医療を受けたい場合、家庭医(General Practitioner=GP)と呼ばれるプライマリ・ケア専門医の紹介を原則として必要とする。その際、国民は3~5人程度のGPが勤務する診療所への登録が義務付けられており、GPは幅広い年齢層や病気・ケガに対応し、必要に応じて高度な医療機関や福祉サービスなどにつなぐ。
実際のGPによるケアについては、GPとしてイギリスの診療所に勤務する澤憲明氏の事例を見ると理解しやすい。
第1に、GPは年齢、性別、疾病とは無関係に幅広い病気やケガに対応する。図表1は澤氏が接した外来患者の一例だが、臓器・疾病別に専門分化した日本では考えられないぐらいに幅広い患者や症例に対応していることが分かる。
第2に、患者との対話を重視しつつ、その人のニーズや経験、生活実態などに沿って全人的に対応する点である。具体的には、1人当たり10分程度を費やす患者との対話を通じて、患者の不安を引き出すほか、時には医学的なエビデンスに基づいて対話する。それだけでなく、「育児と仕事の両立で余裕がない」といった生活上の問題を引き出すと、体調不良やストレスを生み出す家庭や職場の環境改善まで考える。
社会的処方(Social prescribing)と言われるケアを通じて、社会資源も活用する。まれな難病による社会的孤立に悩む患者に接した際、対話を通じて「実は周囲に理解してくれる人がいないので寂しい」との本音を引き出すと、澤氏は患者団体を紹介するだけでなく、患者に団体の会費を払う余裕がないと、会費の値引きまで依頼する。こうした日常生活について何でも相談できるだけでなく、全人的かつ継続的にケアできる医療こそ本来の意味で、住民にとって「川上」の医療と言える。
 では、プライマリ・ケアは提供体制改革で意味を持たないのだろうか。
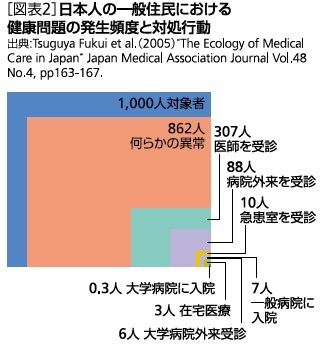
では、プライマリ・ケアは提供体制改革で意味を持たないのだろうか。1961年に公表されたイギリスの研究では1,000人のうち、750人が1カ月間で何らかの病気やケガを訴え、250人が医師のカウンセリングを受けたが、高度な医療機関を紹介された患者は5人に過ぎなかった。日本の2000年代にも類似の研究があり、図表2の通り、人口1,000人に対して862人が心身に異常を感じたが、一般病院に入院した人は7人にとどまった。
つまり、8~9割程度のニーズはプライマリ・ケアで完結するため、日常的な病気やケガを幅広く診るプライマリ・ケアの体制を整備すれば、たとえ病床を減らしたとしても、国民の医療ニーズに対応できる可能性がある。
しかし、日本はプライマリ・ケアを制度・政策として明確に位置付けてこなかった。確かに広島県旧御調町(現尾道市)など個別の実践例があるが、特に日本の医療計画制度は2次医療圏をベースとした病床規制が中心であり、「1次医療計画」が存在しておらず、地域医療構想でも想定されていない。
4―都道府県に期待される対応
こうした制約がある中、各都道府県には日常的な医療ニーズをカバーしようという考え方が見て取れる。
地域医療構想の文言を見ると、37都道府県が日常的な医療ニーズをカバーする「かかりつけ医」、またはプライマリ・ケアの専門能力を持つ医師として2018年度から制度化される「総合診療医」に言及し、(1)患者の病状に応じて適切な医療機関にかかることを支援、(2)予防医療、(3)在宅医療、(4)病院・診療所連携、(5)医療・介護連携、(6)過疎地医療―などを進めるとしていた。
2|高知県の事例
この観点で積極的なのは高知県である。高知県は人口比で見た病床数、特に慢性期病床数が日本で一番多く、その削減に備える上では、日常生活に近い医療提供体制の整備が求められる。
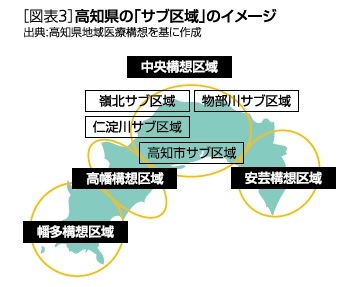
そこで、高知県の地域医療構想は安芸、中央、高幡、幡多の4つの構想区域のうち、最も人口が多い中央区域の下に、4つの「サブ区域」を保健所ごとに設定し、保健所を拠点に市町村や関係者と連携しつつ、かかりつけ医機能や福祉・介護との連携、リハビリテーション、退院調整などの「日常的な医療」の強化を図るとしている。そのイメージは図表3の通りであり、「病床数ありき」で進みがちな地域医療構想の欠点をカバーする取り組みと言える。
5―おわりに
こうした観点に立つと、日常的な医療ニーズを重視する高知県の取り組みは重要であり、他の地域も参考にできる普遍性を持っているのではないだろうか。

03-3512-1798
- プロフィール
【職歴】
1995年4月~ 時事通信社
2011年4月~ 東京財団研究員
2017年10月~ ニッセイ基礎研究所
2023年7月から現職
【加入団体等】
・社会政策学会
・日本財政学会
・日本地方財政学会
・自治体学会
・日本ケアマネジメント学会
【講演等】
・経団連、経済同友会、日本商工会議所、財政制度等審議会、日本医師会、連合など多数
・藤田医科大学を中心とする厚生労働省の市町村人材育成プログラムの講師(2020年度~)
【主な著書・寄稿など】
・『必携自治体職員ハンドブック』公職研(2021年5月、共著)
・『地域医療は再生するか』医薬経済社(2020年11月)
・『医薬経済』に『現場が望む社会保障制度』を連載中(毎月)
・「障害者政策の変容と差別解消法の意義」「合理的配慮の考え方と決定過程」日本聴覚障害学生高等教育支援ネットワーク編『トピック別 聴覚障害学生支援ガイド』(2017年3月、共著)
・「介護報酬複雑化の過程と問題点」『社会政策』(通巻第20号、2015年7月)ほか多数
(2018年02月07日「基礎研マンスリー」)
公式SNSアカウント
新着レポートを随時お届け!日々の情報収集にぜひご活用ください。
新着記事
-
2024年04月23日
他国との再保険の監督に関する留意事項の検討(欧州)-EIOPAの声明 -
2024年04月23日
気候変動-温暖化の情報提示-気候変動問題の科学の専門家は“ドラマが少ない方向に誤る?” -
2024年04月23日
今後お金をかけたいもの・金融資産 -
2024年04月23日
今週のレポート・コラムまとめ【4/16-4/22発行分】 -
2024年04月22日
2024年3月、グローバル株式市場は上昇が継続
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2024年04月02日
News Release
-
2024年02月19日
News Release
-
2023年07月03日
News Release
【プライマリ・ケアで読み解く地域医療構想-日常的な医療ニーズをカバーする重要性】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
プライマリ・ケアで読み解く地域医療構想-日常的な医療ニーズをカバーする重要性のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!





