- シンクタンクならニッセイ基礎研究所 >
- 暮らし >
- ライフデザイン >
- 最近の不妊治療について
最近の不妊治療について
基礎研REPORT(冊子版) 2017年2月号

客員研究員(日本生命保険相互会社 支払サービス部主任査定医長) 白水 知仁
このように近年急増し、保険給付対象*ともなった体外受精について解説していきたい。
1――妊娠の成立と体外受精
女性の体は初潮を迎えてから排卵と月経を繰り返しながら、妊娠に備えている。
まず、大脳の下に位置する脳下垂体と呼ばれる内分泌器官からのホルモンの刺激により、卵巣から卵子が排出される。
排卵された卵子は、卵管の先にある広がった入り口である卵管采から卵管に取り込まれ、その少し奥にある卵管膨大部という場所で受精に備える。
性交渉によって膣内に射出されたパートナーの精子は子宮の入り口にあたる子宮頸管という細いトンネルを通過し子宮腔に入り、卵管を通過して卵管膨大部に達し、1個の精子だけが卵子に侵入し受精が成立する。
卵子と精子が融合してできた受精卵は細胞分裂を繰り返しながら、卵管から子宮へと運ばれ、卵巣の黄体から分泌されるホルモンにより増殖しベッドメーキングされた子宮内膜に着床する。
着床後、受精卵は子宮内膜の中にもぐり込んで絨毛の根を張り、hCG(ヒト絨毛性ゴナドトロピン)と呼ばれるホルモンが分泌されるようになり、尿検査によってこのホルモンを検知することによって妊娠判定が可能となる。
以上が妊娠成立までの流れであるが、不妊症は上記の過程における様々な障害により生じるものである。
例えば、排卵が上手くいかない排卵障害、排卵されても卵管采から卵子が取り込まれないピックアップ障害、無事卵子が卵管膨大部に到達しても、パートナーからの精子が卵管膨大部にまで到達しない子宮頸管障害そして卵管障害、精子の活動を阻害する抗精子抗体を産生する免疫異常など様々なものがあるだけでなく、未だ解明されていない不妊原因や複数の原因が絡み合った不妊もあり、原因を究明特定するのが困難な疾患である。しかも、原因が判明したとしても有効な治療がない場合や実際に原因に対する治療を行っても妊娠に至らないケースも多々ある治療の難しい疾患でもある。
また、今まで述べた不妊は女性不妊についてであるが、例えば精子の数が少ない、精子の運動率が低いなど精子側に問題があって妊娠できない男性不妊もあり、不妊症の治療は大変難しいものである。
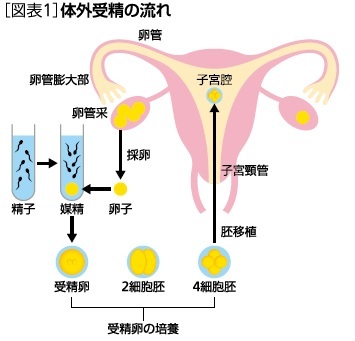
体外受精は1|に示した妊娠の複雑な流れを一挙にバイパスする治療と言えるものである。
まず、排卵誘発剤で卵巣を刺激し、成熟させた複数の卵子を卵巣から採卵針を使用して採取する。
そして、採取した卵子とパートナーからの精子を培養液の入った専用容器に入れて受精させ、インキュベーターと呼ばれる保育器の中で受精卵を培養し、ある程度細胞分裂が進んだ時点で受精卵を細いカテーテルを用いて子宮腔に注入し着床させる。
つまり、精子は子宮頸管、子宮腔、卵管を遡上して卵管膨大部まで行く必要がなくなり、卵子も卵管采への取り込みや、受精卵が卵管を経由して子宮腔に行く必要もなくなり、様々な不妊を起こす障害をバイパスできる画期的な治療である。
この体外受精は、英国において卵管障害によって9年間不妊に悩んでいた夫婦に対して、1978年に初めて行われ、無事出産に至っている。この時生を受けたルイーズ・ブラウンは、2006年に自然妊娠で男児を出産しており、当初「試験管ベイビー」と呼ばれた体外受精児は安全であることを自ら示した形となっている。
a)顕微授精
通常の体外受精では、卵子に洗浄濃縮した精子を振りかけて自然に受精するのを待つが、顕微授精は体外に取り出した卵子の細胞質内に選別された精子1個を直接注入し受精させる技術である。
精子の数が少ない乏精子症や精子の運動率が不良な男性不妊の場合だけでなく、精液の中に精子を認めない無精子症であっても精巣上体や精巣内には生きた精子が存在する場合は直接それを採取して顕微授精によって受精卵を得ることが可能となる。
採卵に合わせて新鮮な精子をパートナーから採取することが困難な場合などは凍結保存した精子を用いて受精させるが、この場合、凍結融解によって精子の運動率が低下することから男性不妊でなくとも顕微授精を行う医療機関もあるため、最近は顕微授精の実施件数が多くなっている。
b)受精卵の新鮮胚移植と凍結融解胚移植
採卵して受精させた受精卵を培養してそのまま採卵周期に戻す新鮮胚移植と、培養した受精卵を一旦凍結保存し採卵とは別の周期に戻す凍結融解胚移植がある。
新鮮胚移植では採卵と同周期に胚移植を行うが、採卵のための卵巣刺激により子宮内膜の状態が理想的とは言えない場合もある一方、凍結融解胚移植では採卵とは別の周期に子宮内膜の状態を見極めて胚移植を行うことが可能となる。従って、妊娠・分娩率は凍結融解胚移植の方が良好である。
2――体外受精は万能な不妊治療か
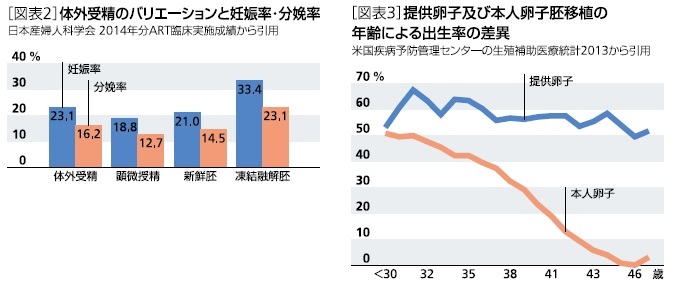
2014年の日本における体外受精の胚移植後の妊娠率は29.5%、分娩率は20.4%であったが、体外受精のバリエーションによって、妊娠率・分娩率は異なる。図表2に新鮮胚移植における体外受精と顕微授精の妊娠率・分娩率を示すとともに、新鮮胚移植全体と凍結融解胚移植全体の妊娠率・分娩率を示した。
凍結融解胚移植は前述した理由で新鮮胚移植よりも良好な値を示している。
体外受精と顕微授精では顕微授精の中に精子の質に問題のあるケースが含まれることなどから顕微授精の方がやや低い値となっている。
閉経後は、排卵は行われなくなるので当然妊娠は望めないが、閉経前で排卵が行われていても、卵子の老化は進行し、妊娠可能性は低くなっていく。
これは、精子と異なって卵子は女性が胎児の時に作られるため、女性が年齢を重ねるにつれ卵子も老化していき、卵子の質自体が低下していくためである。
米国のCDC(米国疾病予防管理センター)における体外受精・胚移植統計の結果を図表3に示す。下の折れ線は、本人の新鮮卵子を用いた受精卵を使用して胚移植(子宮に着床)した場合の出生率で、女性の年齢とともに明らかに出生率は低下していき閉経年齢に差掛る45歳以降はほとんど出生を望めない。一方、上の折れ線は、若い健康な女性から提供された卵子を用いた受精卵を使用して胚移植をした場合の出生率であるが、加齢とともに出生率は多少悪化するものの卵子自体の老化はないため45歳を過ぎても高い出生率を示している。
つまり、この二つの折れ線の格差が即ち卵子の老化による質の低下ということになるが、いかに加齢の影響が大きいかということが明確に示されている。
現在、妻の初婚年齢は30歳近くに達しており(2014年統計:29.4歳)、不妊が判明する年齢が高くなっている。そのため、不妊原因を明らかにして原因に対する治療を行うことなく、幅広い不妊原因に対応できる体外受精・顕微授精を早めに行う事例が増加している。
なお、日本産婦人科学会による不妊症の定義は「生殖年齢の男女が妊娠を希望し、ある一定期間、避妊することなく通常の性交を継続的に行っているにもかかわらず、妊娠の成立をみない場合を不妊という。その一定期間については1年というのが一般的である。なお、妊娠のために医学的介入が必要な場合は期間を問わない。」とされているが、1年という期間は2015年8月に2年から短縮されており、不妊症に対する治療への早めの着手の重要性を反映したものである。
3――おわりに
そのため、海外において若い健康な女性からの卵子提供を斡旋する業者や、海外代理出産を斡旋する業者も出現しており、様々な問題が生じつつある。
生殖補助医療に関しては法律よりも実態の方がはるか先を進んでいる分野であり、今後ともその動向を注視して行かなければならない。
客員研究員(日本生命保険相互会社 支払サービス部主任査定医長)
白水 知仁
研究・専門分野
(2017年02月08日「基礎研マンスリー」)
公式SNSアカウント
新着レポートを随時お届け!日々の情報収集にぜひご活用ください。
新着記事
-
2024年04月19日
しぶといドル高圧力、一体いつまで続くのか?~マーケット・カルテ5月号 -
2024年04月19日
年金将来見通しの経済前提は、内閣府3シナリオにゼロ成長を追加-2024年夏に公表される将来見通しへの影響 -
2024年04月19日
パワーカップル世帯の動向-2023年で40万世帯、10年で2倍へ増加、子育て世帯が6割 -
2024年04月19日
消費者物価(全国24年3月)-コアCPIは24年度半ばまで2%台後半の伸びが続く見通し -
2024年04月19日
ふるさと納税のデフォルト使途-ふるさと納税の使途は誰が選択しているのか?
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2024年04月02日
News Release
-
2024年02月19日
News Release
-
2023年07月03日
News Release
【最近の不妊治療について】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
最近の不妊治療についてのレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!





