- シンクタンクならニッセイ基礎研究所 >
- 保険 >
- 欧米保険事情 >
- ドイツの医療保険制度(1)―被保険者による保険者選択権の自由化により、保険者の集約化が進む公的医療保険制度の現状-
ドイツの医療保険制度(1)―被保険者による保険者選択権の自由化により、保険者の集約化が進む公的医療保険制度の現状-

中村 亮一
高齢化の進行や医療の高度化等に伴って増大する医療費支出にどのように対応し、医療保険制度の持続可能性・安定性を確保していくのかは、先進国共通の課題である。今回のレポートでは、社会保険発祥の国であり、日本の先例となりつつも、その後も数々の改革が行われてきているドイツの医療保険制度の状況について、3回に分けて報告する。
ドイツの医療保険制度は、以下の特徴や仕組みを有している。
(1)民間医療保険が公的医療保険の一部を代替し、公的医療保険に加入義務の無い人は、民間医療保険との加入選択権が与えられている。
(2)公的医療保険に加入する場合にも、被保険者に、保険者の選択権が認められている。
(3)公的医療保険の給付は、保険者毎に異なっており、各被保険者も、自分の加入する保険者が提供する給付プランの中から、保険料支払を条件に任意に給付を選択できる。
(4)民間医療保険も、実損填補の医療保険を終身保障で提供しており、これに対応して健全性を確保するための特別な仕組みが導入されている。
(5)さらには、家庭医制度の推進、診療報酬の包括化、医薬品等に対する費用対効果分析、ジェネリック医薬品の拡大、医療のIT化等、今後日本においても導入及びより一層の推進を検討していかなければならない制度の実施にも積極的に取り組んできている。
こうした特徴や仕組みの中で、ドイツにおいては、公的医療保険と民間医療保険の保険者間だけでなく、公的医療保険の保険者間でも競争が行われ、医療の効率化や質・サービスの向上に向けた保険者による経営努力が促されてきている状況にある。ドイツの医療保険制度におけるこうした特徴や仕組みは、日本における医療保険制度を考えていく上で示唆になるものもあると考えられることから、テーマとして採り上げることとした。
まずは、今回のレポートでは、公的医療保険制度の現状について報告する。次回のレポートで、民間医療保険及び民間医療保険会社の状況について報告する。3回目のレポートで、公的医療保険と民間医療保険の課題と役割分担について述べた後、これらを踏まえて、日本における医療保険制度を考えていく上での示唆について考察する。
■目次
1―はじめに
2―医療保険制度全体の概要
3―公的医療保険制度の概要
1|加入者(被保険者)
2|保険者
3|給付
4|保険料
5|医療の供給体制
6|診療報酬
4―公的医療保険の財政の仕組みは
1|財源確保の全体像
2|健康基金
3|統一保険料率による保険料の算定
4|連邦補助金
5|追加保険料の賦課
6|リスク構造調整
5―財政収支の状況
1|公的医療保険の財政収支の状況
2|各疾病金庫の収支管理
6―まとめ
1―はじめに
ドイツの医療保険制度は、以下の特徴や仕組みを有している。
まずは、今回のレポートでは、公的医療保険制度の現状について報告する。次回のレポートで、民間医療保険及び民間医療保険会社の状況について報告する。3回目のレポートで、公的医療保険と民間医療保険の課題と役割分担について述べた後、これらを踏まえて、日本における医療保険制度を考えていく上での示唆について考察する。
2―医療保険制度全体の概要
この中で、ドイツの医療保険制度は、公的が主で、民間が一部を代替する(1)のタイプとなっている。
ドイツでは、2007年の「公的医療保険競争強化法(GKV-WSG)」を受けて、 2009年に実施された制度改革によって、国民全員が加入する「国民皆保険体制」が実現することになった。
それまでは、(1)公的医療保険への加入義務のない者に分類され、公的医療保険及び民間医療保険のいずれにも加入していない者や、(2)過去に公的又は民間のいずれかの医療保険に加入していたが、保険料を支払えない等の理由で無保険になった者等、「約20万人の無保険者が存在する」とされていた。
2009年1月以降は、全ての国民は、公的医療保険もしくは民間医療保険に加入しなければならなくなった。これを受け、無保険者に対して、(1)過去に公的医療保険に加入していた者は、公的医療保険に再加入すること、(2)過去に民間医療保険に加入していた者は、民間医療保険に再加入すること、(3)公的医療保険にも民間医療保険にも加入経験のない無保険者は、2009年1月までにいずれかの医療保険に加入すること、が義務付けられる1こととなった。
これを推進する観点から、医療保険制度における各種の改正も行われた。
このように、ドイツの「国民皆保険体制」は、公的医療保険だけでなく、民間医療保険がその一部を代替することで、構築されている。なお、2014年度末では、基本的な医療保障については、概ね全国民の9割弱が公的医療保険でカバーされ、1割強が民間医療保険でカバーされる形になっている。
1 なお、実際には、いまだ無保険者が存在しており、国民皆保険が実現しているわけではない。
3―公的医療保険制度の概要
保険者の代表団体である疾病金庫中央連合会(GKV-Spitzenverband)の資料によれば、「ドイツの公的医療保険の基本的構造原理は、(1)連帯原則(全ての被保険者が、その所得や支払った保険料の額や罹患リスクに係らず、医学上必要な給付を受けることが保証されている)、(2)現物給付(被保険者が前払での支払をすることなく、給付を受けることが保証されている)、である。」とされている。
1|加入者(被保険者)3
ドイツにおいては、全ての国民に対して、公的医療保険への加入が義務付けられているわけではない。社会保険法典が「公的保険への加入義務者のある人」と「公的医療保険への加入義務のない人」を定めているが、これに基づくと、公的医療保険の加入者は、以下の通りに分類される。
(1)公的医療保険への加入義務がある人(強制被保険者(Pflichtversicherte))
・所得が一定の基準所得(Jahresarbeitsentgeltgrenze)(2016年1月現在、年間56,250ユーロ)以下の被用者(ブルーカラー、ホワイトカラー)
・公的年金の年金受給者 ・失業手当受給者
・農業経営者及びその家族従事者 ・芸術家及び著述家
・学生 等
(2)公的医療保険への加入義務がない人のうち、公的医療保険加入を選択した者(任意被保険者(Freiwillig Versicherte))
「公的医療保険への加入義務のない人」は、
・所得が一定の基準所得を超える被用者
・自営業者((1)に含まれる芸術家等を除く)
・官吏、裁判官、軍人、大学教授等の特別な法的関係に基づき、公費による保障を受ける者
・EUの医療保障制度によって保障される者 等
であり、このうち、「公的医療保険への加入が認められる人」は、例えば、以下の通りとなる(即ち、公的医療保険に加入義務のない人が全員、公的医療保険への任意加入が可能というわけではない)。
・かつて公的医療保険の強制被保険者であった人は、過去5 年間に24 か月以上被保険者であった又は直近12 か月以上連続して被保険者であった者等の一定の要件を満たす場合
・初めて就労する時の所得が加入限度額を超えているために、加入義務がない者
(3)公的医療保険加入者の家族(家族被保険者(Familienversicherte))
・被保険者の配偶者,パートナー及び子4(一定の要件あり)であって,その所得が限度額を超えないなどの要件を満たす者(被保険者の親や祖父母は家族被保険者となることができない)。
(参考)被保険者数等の状況
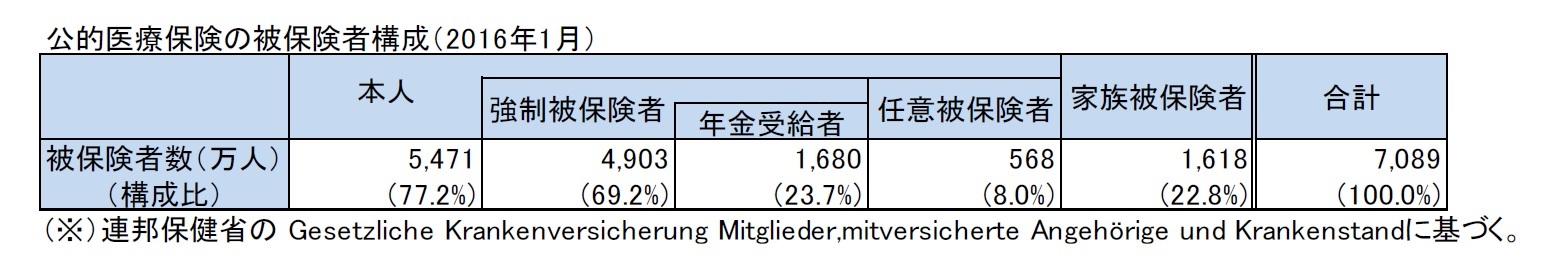
「連邦保健省(BMG:Bundesministerium für Gesundheit)」のデータによれば、2016年1月の被保険者数は、公的医療保険の被保険者(本人)が5,471万人で,そのうちの4,903万人が強制被保険者(うち、年金受給者が1,680万人)、568万人が任意被保険者である。これに家族被保険者1,618万人を加えて、公的医療保険の被保険者総数は7,089万人となっており、全国民の約9割が加入する形になっている。
2 ドイツでは、1995年から公的介護保険(Pflegeversicherung)がスタートしているが、ここでは、公的医療保険について報告している。
3 以下の記述においては、加入者と被保険者の両方の表現を使用しているが、基本的には同じ意味で使用している。
4 学校教育を受けている場合には25 歳未満の子,就業していない場合には23 歳未満の子,その他の場合には18 歳未満の子が対象となる。ただし、その子が自ら生計を維持することが困難な障害者である場合には,年齢による制限はない。
中村 亮一
研究・専門分野
公式SNSアカウント
新着レポートを随時お届け!日々の情報収集にぜひご活用ください。
新着記事
-
2024年04月19日
しぶといドル高圧力、一体いつまで続くのか?~マーケット・カルテ5月号 -
2024年04月19日
年金将来見通しの経済前提は、内閣府3シナリオにゼロ成長を追加-2024年夏に公表される将来見通しへの影響 -
2024年04月19日
パワーカップル世帯の動向-2023年で40万世帯、10年で2倍へ増加、子育て世帯が6割 -
2024年04月19日
消費者物価(全国24年3月)-コアCPIは24年度半ばまで2%台後半の伸びが続く見通し -
2024年04月19日
ふるさと納税のデフォルト使途-ふるさと納税の使途は誰が選択しているのか?
レポート紹介
-
研究領域
-
経済
-
金融・為替
-
資産運用・資産形成
-
年金
-
社会保障制度
-
保険
-
不動産
-
経営・ビジネス
-
暮らし
-
ジェロントロジー(高齢社会総合研究)
-
医療・介護・健康・ヘルスケア
-
政策提言
-
-
注目テーマ・キーワード
-
統計・指標・重要イベント
-
媒体
- アクセスランキング
お知らせ
-
2024年04月02日
News Release
-
2024年02月19日
News Release
-
2023年07月03日
News Release
【ドイツの医療保険制度(1)―被保険者による保険者選択権の自由化により、保険者の集約化が進む公的医療保険制度の現状-】【シンクタンク】ニッセイ基礎研究所は、保険・年金・社会保障、経済・金融・不動産、暮らし・高齢社会、経営・ビジネスなどの各専門領域の研究員を抱え、様々な情報提供を行っています。
ドイツの医療保険制度(1)―被保険者による保険者選択権の自由化により、保険者の集約化が進む公的医療保険制度の現状-のレポート Topへ


















 各種レポート配信をメールでお知らせ。読み逃しを防ぎます!
各種レポート配信をメールでお知らせ。読み逃しを防ぎます!





